Причины и разновидности пароксизмальной тахикардии
Пароксизмальная тахикардия (ПТ) может возникать как у молодых, так и у пожилых людей. Однако у пожилых пациентов этот диагноз ставится чаще из-за органических изменений, тогда как у молодежи аритмия чаще имеет функциональную природу.
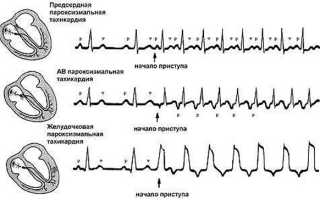
Наджелудочковая (суправентрикулярная) форма пароксизмальной тахикардии, включая предсердную и АВ-узловую разновидности, обычно связана с повышенной активностью симпатической нервной системы. При этом в сердце часто отсутствуют заметные структурные изменения.
Желудочковая пароксизмальная тахикардия, как правило, обусловлена органическими факторами.
К основным провоцирующим факторам пароксизмов ПТ относятся:
- Сильное волнение или стресс;
- Переохлаждение, вдыхание холодного воздуха;
- Переедание;
- Чрезмерные физические нагрузки;
- Быстрая ходьба.
Волнение вызывает выброс адреналина и норадреналина надпочечниками, что приводит к учащению сердечных сокращений и повышает чувствительность проводящей системы, включая эктопические очаги возбуждения, к действию гормонов и нейромедиаторов.
Стресс и волнение особенно заметны у раненых и контуженых, а также при неврастении и вегето-сосудистой дистонии. Примерно треть пациентов с вегетативной дисфункцией сталкивается с этим типом аритмии, которая обычно имеет функциональный характер.
Если сердце не имеет значительных анатомических дефектов, способных вызвать аритмию, ПТ может носить рефлекторный характер и часто связана с заболеваниями желудка и кишечника, желчевыводящей системы, диафрагмы и почек.
Желудочковая форма ПТ чаще всего диагностируется у пожилых мужчин с явными структурными изменениями в миокарде, такими как воспаление, склероз, дистрофия или некроз (инфаркт). Это приводит к нарушению нормального прохождения нервного импульса по пучку Гиса и его ответвлениям, которые обеспечивают миокард возбуждающими сигналами.
Основные причины желудочковой пароксизмальной тахикардии:
- Ишемическая болезнь сердца, включая диффузный склероз и рубцы после инфаркта;
- Инфаркт миокарда, который провоцирует желудочковую ПТ у каждого пятого пациента;
- Воспаление сердечной мышцы;
- Артериальная гипертензия, особенно при выраженной гипертрофии миокарда с диффузным склерозом;
- Пороки сердца;
- Миокардиодистрофия.
Среди менее распространенных причин пароксизмальной тахикардии можно отметить тиреотоксикоз, аллергические реакции, хирургические вмешательства на сердце и катетеризацию его полостей. Однако особое внимание в патогенезе этой аритмии уделяется некоторым лекарственным препаратам. Например, интоксикация сердечными гликозидами, часто назначаемыми пациентам с хроническими сердечными заболеваниями, может вызвать тяжелые приступы тахикардии с высоким риском летального исхода. Большие дозы антиаритмических средств, таких как новокаинамид, также могут стать причиной ПТ. Механизм лекарственной аритмии заключается в нарушении обмена калия внутри и вне кардиомиоцитов.
Исследования продолжаются, но, вероятно, в основе аритмии лежат два механизма: образование дополнительных источников импульсов и круговая циркуляция импульса при наличии механического препятствия для волны возбуждения.
При эктопическом механизме патологический очаг возбуждения берет на себя функцию основного водителя ритма, обеспечивая миокард чрезмерным количеством потенциалов. В других случаях происходит циркуляция волны возбуждения по типу повторного входа, что особенно заметно при наличии органического препятствия для импульсов, например, в виде участков кардиосклероза или некроза.
С точки зрения биохимии, основой ПТ является разница в электролитном обмене между здоровыми участками сердечной мышцы и пораженными рубцом, инфарктом или воспалительным процессом.
Пароксизмальная тахикардия представляет собой состояние, характеризующееся внезапными эпизодами учащенного сердечного ритма. Врачи отмечают, что причины этого явления могут быть разнообразными, включая нарушения проводимости сердца, стресс, физическую нагрузку и некоторые заболевания. Существует несколько видов пароксизмальной тахикардии, среди которых наиболее распространены наджелудочковая и желудочковая.
Приступы могут проявляться различными симптомами, такими как сердцебиение, головокружение, одышка и даже боли в груди. Важно, что продолжительность пароксизма может варьироваться от нескольких секунд до нескольких часов. Врачи подчеркивают необходимость своевременной диагностики и лечения, так как игнорирование симптомов может привести к серьезным осложнениям. Лечение может включать медикаментозную терапию, а в некоторых случаях — проведение электрической кардиоверсии или абляции. Регулярные обследования и контроль состояния пациента играют ключевую роль в управлении этим заболеванием.

Классификация пароксизмальной тахикардии
Современная классификация пароксизмальной тахикардии (ПТ) основывается на механизмах её возникновения, источниках и особенностях течения.
Наджелудочковая форма включает предсердную и предсердно-желудочковую (АВ-узловую) тахикардию. В этом случае аномальный ритм возникает вне миокарда и проводящей системы желудочков сердца. Этот тип ПТ является наиболее распространённым и характеризуется регулярными, но очень частыми сокращениями сердца.
При предсердной форме ПТ импульсы направляются вниз по проводящим путям к миокарду желудочков. В атриовентрикулярной (АВ) форме они идут вниз к желудочкам, а затем ретроградно возвращаются к предсердиям, вызывая их сокращение.
Пароксизмальная желудочковая тахикардия возникает по органическим причинам. В этом случае желудочки сокращаются в своём собственном ритме, а предсердия подчиняются активности синусового узла, что приводит к частоте сокращений в два-три раза меньшей, чем у желудочков.
По характеру течения ПТ может быть острой, проявляющейся пароксизмами, хронической с периодическими приступами и непрерывно рецидивирующей. Последняя форма может длиться многие годы, что приводит к дилатационной кардиомиопатии и серьёзной сердечной недостаточности.
Особенности патогенеза позволяют выделить реципрокную форму пароксизмальной тахикардии, при которой происходит «повторный вход» импульса в синусовом узле, эктопическую форму, возникающую при наличии дополнительного источника импульсов, и многофокусную, когда имеется несколько источников возбуждения миокарда.
| Причина пароксизмальной тахикардии | Вид пароксизмальной тахикардии | Проявления пароксизма и его лечение |
|---|---|---|
| Нарушение проводимости в узле синусового ритма (синусовая тахикардия) | Синусовая тахикардия | Учащенное сердцебиение (более 100 ударов в минуту), ощущение сердцебиения, головокружение, слабость. Лечение: устранение причины тахикардии (например, стресс, физическая нагрузка), бета-блокаторы, блокаторы кальциевых каналов. |
| Нарушение проводимости в предсердиях (наджелудочковая тахикардия) | Суправентрикулярная тахикардия (СВТ), включая пароксизмальную атриовентрикулярную реципрокную тахикардию (ПАРТ) и тахикардию по типу WPW | Приступы учащенного сердцебиения (150-250 ударов в минуту), ощущение сердцебиения, головокружение, слабость, обморок. Лечение: вагусные маневры (натуживание, кашель), аденозин, бета-блокаторы, блокаторы кальциевых каналов, радиочастотная абляция. |
| Нарушение проводимости в желудочках (желудочковая тахикардия) | Желудочковая тахикардия | Приступы учащенного сердцебиения (более 100 ударов в минуту), ощущение сердцебиения, головокружение, слабость, обморок, боль в груди, одышка. Лечение: антиаритмические препараты (амиодарон, лидокаин), имплантация кардиовертера-дефибриллятора (ИКД). |
| Органические заболевания сердца (ишемическая болезнь сердца, кардиомиопатия, пороки сердца) | Различные виды пароксизмальной тахикардии, в зависимости от локализации нарушения проводимости | Симптомы зависят от вида тахикардии и тяжести основного заболевания. Лечение: лечение основного заболевания, антиаритмические препараты, кардиоверсия, имплантация кардиостимулятора или ИКД. |
| Электролитные нарушения (гипокалиемия, гипомагниемия) | Различные виды пароксизмальной тахикардии | Симптомы зависят от вида тахикардии. Лечение: коррекция электролитных нарушений. |
| Лекарственные препараты (например, теофиллин, кофеин) | Различные виды пароксизмальной тахикардии | Симптомы зависят от вида тахикардии. Лечение: отмена провоцирующего препарата. |
| Стресс, физическая нагрузка | Различные виды пароксизмальной тахикардии | Симптомы зависят от вида тахикардии. Лечение: устранение провоцирующего фактора, седативные препараты. |
Проявления пароксизмальной тахикардии
Пароксизмальная тахикардия возникает внезапно, иногда под воздействием определенных факторов, а иногда без видимых причин. Пациенты обычно четко фиксируют момент начала и окончания приступа. Он начинается с толчка в области сердца, после чего следует период усиленного сердцебиения, продолжительность которого может варьироваться.
Симптомы пароксизмальной тахикардии включают:
- Головокружение и обмороки при длительных приступах;
- Слабость и шум в голове;
- Одышка;
- Ощущение сжатия в области сердца;
- Неврологические проявления, такие как нарушение речи, чувствительности и парезы;
- Вегетативные расстройства, включая потливость, тошноту, вздутие живота, легкое повышение температуры и учащенное мочеиспускание.
Симптоматика более выражена у пациентов с заболеваниями миокарда, что влияет на прогноз.
Аритмия часто начинается с ощутимого толчка в сердце, связанного с экстрасистолой, после чего возникает тахикардия, достигающая 200 и более ударов в минуту. Дискомфорт в области сердца и легкое сердцебиение встречаются реже, чем яркие проявления пароксизма тахикардии.
Вегетативные расстройства могут объяснить и другие симптомы пароксизмальной тахикардии. В редких случаях перед аритмией возникает аура — головокружение, шум в ушах и ощущение сжатия в сердце. При всех формах ПТ наблюдается частое и обильное мочеиспускание в начале приступа, которое нормализуется в течение нескольких часов. Этот симптом также характерен для завершения ПТ и связан с расслаблением мышц мочевого пузыря.
У многих пациентов с длительными приступами ПТ температура может повышаться до 38-39 градусов, а в крови наблюдается увеличение лейкоцитов. Лихорадка связывается с вегетативной дисфункцией, а лейкоцитоз — с перераспределением крови в условиях нарушенной гемодинамики.
Во время тахикардии сердце функционирует неэффективно, и кровь не поступает в артерии большого круга в достаточном объеме. Это приводит к болям в сердце, связанным с ишемией, а также к нарушениям кровотока в мозге — головокружению, дрожи в конечностях и судорогам. При более серьезных повреждениях нервной ткани могут возникать трудности с речью и движениями, развиваясь парезы. Однако тяжелые неврологические проявления встречаются редко.
Когда приступ заканчивается, пациент испытывает значительное облегчение, дыхание становится легким, а учащенное сердцебиение прекращается с толчком или ощущением замирания в груди.
- Предсердные формы пароксизмальной тахикардии характеризуются ритмичным пульсом, чаще всего превышающим 160 ударов в минуту.
- Желудочковая пароксизмальная тахикардия проявляется более редкими сокращениями (140-160), при этом возможна некоторая нерегулярность пульса.
Во время пароксизма ПТ наблюдаются изменения: бледность кожи, учащенное дыхание, беспокойство, возможно выраженное психомоторное возбуждение, набухание и пульсация шейных вен в такт сердечному ритму. Подсчет пульса может быть затруднен из-за его высокой частоты, он может быть слабым.
Из-за недостаточного сердечного выброса систолическое давление снижается, в то время как диастолическое может оставаться на прежнем уровне или незначительно понижаться. Сильная гипотония и даже коллапс могут сопровождать приступы ПТ у пациентов с выраженными структурными изменениями сердца, такими как пороки, рубцы или крупноочаговые инфаркты.
Симптоматика позволяет различать предсердную пароксизмальную тахикардию и желудочковую. В генезе предсердной ПТ важную роль играет вегетативная дисфункция, поэтому симптомы вегетативных расстройств всегда будут выражены (полиурия до и после приступа, потливость и т.д.). Желудочковая форма, как правило, не имеет этих признаков.
Основной опасностью и осложнением синдрома ПТ является сердечная недостаточность, которая усугубляется с увеличением продолжительности тахикардии. Она возникает из-за переутомления миокарда и неполного опорожнения его полостей, что приводит к накоплению продуктов обмена и отеку сердечной мышцы. Недостаточное опорожнение предсердий вызывает застой крови в легочном круге, а малое наполнение желудочков, сокращающихся с высокой частотой, приводит к снижению выброса в большой круг кровообращения.
Недостаточный сердечный выброс ухудшает кровоснабжение не только других внутренних органов, но и самого сердца. На этом фоне возможна коронарная недостаточность, выраженная ишемия и инфаркт.
Осложнением ПТ может стать тромбоэмболия. Переполнение предсердий кровью и нарушение гемодинамики способствуют образованию тромбов в ушках предсердий. При восстановлении ритма эти тромбы могут отрываться и попадать в артерии большого круга, вызывая инфаркты в других органах.
Пароксизмальная тахикардия — это состояние, при котором сердце начинает биться быстро и нерегулярно, что может вызывать у человека дискомфорт и тревогу. Люди описывают свои ощущения во время приступов как сильное сердцебиение, головокружение, одышку и даже боль в груди. Причины этого состояния могут быть разнообразными: от стресса и физической нагрузки до заболеваний сердца и нарушений электролитного баланса. Существует несколько видов пароксизмальной тахикардии, включая предсердную и желудочковую, каждая из которых имеет свои особенности и проявления. Лечение может варьироваться от медикаментозной терапии до более инвазивных методов, таких как абляция. Важно, чтобы пациенты обращались к врачу при первых симптомах, чтобы избежать серьезных осложнений и улучшить качество жизни.

Диагностика и лечение пароксизмальной тахикардии
Заподозрить пароксизмальную тахикардию можно по характерным симптомам: внезапному началу аритмии, ощутимому толчку в области сердца и учащенному пульсу. При аускультации сердца выявляется выраженная тахикардия, тоны становятся более четкими. Первый тон приобретает хлопающий звук, а второй ослабляется. Измерение артериального давления может показать гипотонию или снижение только систолического давления.
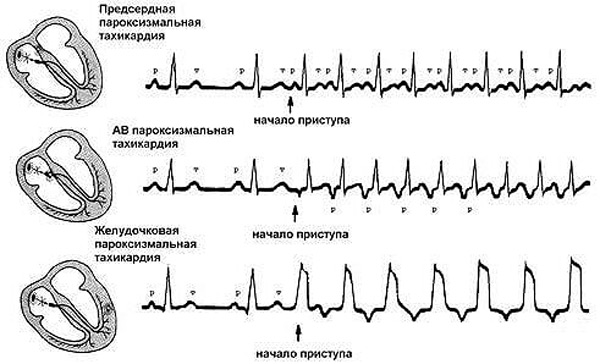
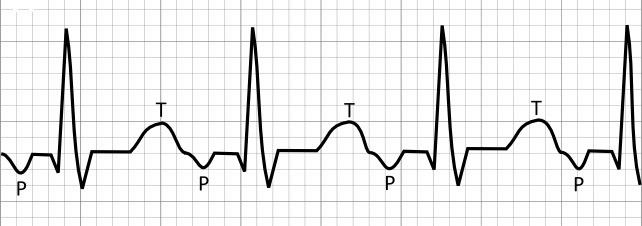
Для подтверждения диагноза используется электрокардиография. На ЭКГ можно заметить различия между наджелудочковой и желудочковой формами заболевания.
- Если патологический импульс исходит из предсердий, на ЭКГ будет наблюдаться зубец Р перед желудочковым комплексом.
- Если импульсы возникают в АВ-соединении, зубец Р будет отрицательным и располагаться либо после комплекса QRS, либо сливаться с ним.
- При типичной желудочковой ПТ комплекс QRS расширяется и деформируется, напоминая таковой при экстрасистолах, исходящих из миокарда желудочков.
Если ПТ проявляется короткими эпизодами (несколько комплексов QRS), то на стандартной ЭКГ ее бывает трудно зафиксировать, поэтому проводят суточный мониторинг.
Для выяснения причин ПТ, особенно у пожилых пациентов с возможными органическими поражениями сердца, рекомендуется проведение УЗИ, магнитно-резонансной томографии и МСКТ.
Лечение пароксизмальной тахикардии зависит от особенностей ее течения, типа, продолжительности и наличия осложнений.
Госпитализация показана при предсердной и узловой пароксизмальной тахикардии в случае ухудшения состояния сердца. Желудочковая форма всегда требует неотложной помощи и экстренной транспортировки в стационар. Плановая госпитализация необходима пациентам в межприступный период при частых пароксизмах — более двух раз в месяц.
До прибытия бригады «скорой» родственники или находящиеся рядом могут помочь облегчить состояние. При начале приступа следует усадить больного в удобное положение, ослабить воротник и обеспечить доступ свежего воздуха. Многие пациенты принимают нитроглицерин при болях в сердце.
Неотложная помощь при пароксизме включает:
- Вагусные пробы;
- Электрическую кардиоверсию;
- Медикаментозное лечение.
Кардиоверсия показана как при наджелудочковой, так и при желудочковой ПТ, сопровождающихся коллапсом, отеком легких или острой коронарной недостаточностью. В первом случае достаточно разряда до 50 Дж, во втором — 75 Дж. Для обезболивания вводят седуксен. При реципрокной ПТ восстановление ритма возможно с помощью чреспищеводной электрокардиостимуляции.
Вагусные пробы применяются для купирования приступов предсердной ПТ, связанных с вегетативной иннервацией, однако при желудочковой тахикардии они неэффективны. К ним относятся:
- Натуживание;
- Проба Вальсальвы — интенсивный выдох с закрытыми носом и ртом;
- Проба Ашнера — давление на глазные яблоки;
- Проба Чермака-Геринга — надавливание на сонные артерии кнутри от грудинно-ключично-сосцевидной мышцы;
- Раздражение корня языка до появления рвотного рефлекса;
- Обливание лица холодной водой.
Вагусные пробы направлены на стимуляцию блуждающего нерва, что способствует снижению частоты сердечных сокращений. Они являются вспомогательными и доступны пациентам и их близким в ожидании «скорой», но не всегда устраняют аритмию, поэтому медикаментозное лечение обязательно.
Пробы следует проводить только до восстановления ритма, иначе это может привести к брадикардии и остановке сердца. Массаж каротидного синуса противопоказан пожилым людям с атеросклерозом сонных артерий.
Наиболее эффективными антиаритмическими средствами при наджелудочковой пароксизмальной тахикардии считаются (в порядке убывания эффективности):
- АТФ и верапамил;
- Новокаинамид;
- Кордарон.
АТФ и верапамил восстанавливают ритм практически у всех пациентов. Недостатком АТФ являются неприятные ощущения — покраснение лица, тошнота, головная боль, но эти симптомы проходят через полминуты после введения препарата. Эффективность кордарона достигает 80%, а новокаинамид восстанавливает ритм примерно у половины пациентов.
При желудочковой ПТ лечение начинается с введения лидокаина, затем — новокаинамид и кордарон. Все препараты применяются только внутривенно. Если при проведении ЭКГ не удается точно локализовать эктопический очаг, то рекомендуется следующая последовательность антиаритмических средств: лидокаин, АТФ, новокаинамид, кордарон.
После купирования приступов ПТ пациента направляют под наблюдение кардиолога по месту жительства. Врач, исходя из частоты пароксизмов, их длительности и степени нарушения гемодинамики, определяет необходимость противорецидивного лечения.
Если аритмия возникает дважды в месяц или чаще, либо приступы редкие, но продолжительные, с признаками сердечной недостаточности, то лечение в межприступный период становится необходимым. Для долговременной противорецидивной терапии пароксизмальной тахикардии применяются:
- Антиаритмические средства (кордарон, верапамил, этацизин);
- Сердечные гликозиды (дигоксин, целанид).
Для профилактики мерцания желудочков, которое может осложнить приступ ПТ, назначаются бета-блокаторы (метопролол, анаприлин). Дополнительное назначение бета-блокаторов позволяет снизить дозировку других противоаритмических средств.
Хирургическое лечение применяется при ПТ, когда консервативная терапия не приводит к восстановлению нормального ритма. В качестве операции проводится радиочастотная абляция, направленная на устранение аномальных путей проведения и эктопических зон генерации импульсов. Также эктопические очаги могут быть подвергнуты деструкции с помощью физической энергии (лазер, электрический ток, низкая температура). В некоторых случаях показана имплантация кардиостимулятора.
Пациенты с диагнозом ПТ должны обращать внимание на профилактику пароксизмов аритмии.
Профилактика приступов ПТ включает прием успокоительных препаратов, избегание стрессов и волнений, отказ от курения и злоупотребления алкоголем, регулярный прием назначенных антиаритмических средств.
Прогноз при ПТ зависит от ее типа и основного заболевания.
Наиболее благоприятный прогноз наблюдается у пациентов с идиопатической предсердной пароксизмальной тахикардией, которые могут сохранять трудоспособность на протяжении многих лет. В редких случаях возможно даже спонтанное исчезновение аритмии.
Если наджелудочковая пароксизмальная тахикардия вызвана заболеванием миокарда, прогноз будет зависеть от скорости его прогрессирования и реакции на лечение.
Наиболее серьезный прогноз наблюдается при желудочковых тахикардиях, возникающих на фоне изменений сердечной мышцы — инфаркта, воспаления, миокардиодистрофии, декомпенсированного порока сердца и других. Структурные изменения миокарда у таких пациентов создают повышенный риск перехода ПТ в мерцание желудочков.
В целом, при отсутствии осложнений пациенты с желудочковой ПТ могут жить многие годы. Продолжительность жизни может увеличиться благодаря регулярному приему антиаритмических средств для профилактики рецидивов. Смерть обычно наступает на фоне пароксизма тахикардии у больных с тяжелыми пороками, острым инфарктом (высокая вероятность фибрилляции желудочков), а также у тех, кто уже перенес клиническую смерть и реанимационные мероприятия по поводу нарушения ритма сердца.
Вопрос-ответ

Чем купировать приступы пароксизмальной тахикардии?
Неотложная помощь при пароксизмальной тахикардии включает внутривенное введение антиаритмических препаратов (Пропранолол, Аймалин, Ритмодан, Хинидин, Этмозин, Кордарон, Изоптин и др.). Если приступ длительный и не купируется лекарственными препаратами, проводится электроимпульсная терапия.
Как лечить пароксизмальную предсердную тахикардию?
Аденозин также является препаратом первой линии для пациентов с пароксизмальной предсердной тахикардией. Для гемодинамически стабильного пациента, согласно тем же рекомендациям, что и выше, препаратом первой линии являются бета-блокаторы внутривенно, дилтиазем внутривенно или верапамил внутривенно.
Можно ли жить с пароксизмальной тахикардией?
Если приступы вовремя не купировать, они могут вызвать колебания артериального давления, обмороки, повлиять на деятельность других систем организма. При тяжёлой форме пароксизмальной тахикардии приступ может привести к смерти. Начните экономить прямо сейчас!
Советы
СОВЕТ №1
Если вы испытываете симптомы пароксизмальной тахикардии, такие как учащенное сердцебиение, головокружение или одышка, не откладывайте визит к врачу. Раннее обращение за медицинской помощью поможет установить точный диагноз и начать необходимое лечение.
СОВЕТ №2
Обратите внимание на свои триггеры. Стресс, кофеин, алкоголь и некоторые лекарства могут провоцировать приступы тахикардии. Ведение дневника симптомов поможет вам выявить и избежать этих факторов.
СОВЕТ №3
Изучите методы самопомощи для контроля над приступами. Техники глубокого дыхания, медитация и физическая активность могут помочь снизить уровень стресса и улучшить общее состояние сердечно-сосудистой системы.
СОВЕТ №4
Следите за своим образом жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек способствуют улучшению работы сердца и могут снизить частоту приступов пароксизмальной тахикардии.