Причины и стадии инфаркта кишки
Среди факторов, способствующих развитию инфаркта кишечника, выделяют следующие:
- Заболевания сосудов брыжейки, связанные с нарушениями свертываемости крови, опухолями кровеносной системы (например, эритремией), сердечной недостаточностью, воспалительными процессами в поджелудочной железе, новообразованиями внутренних органов и самой кишки, травмами, злоупотреблением гормональными средствами, а также атеросклерозом устьев брыжеечных сосудов.
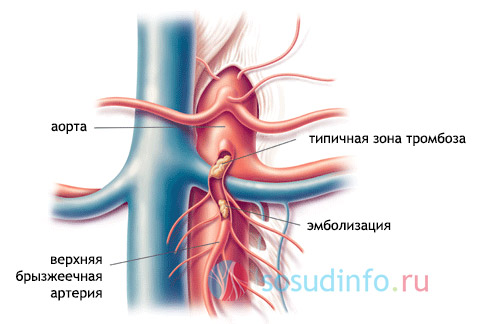
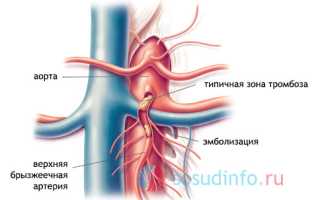
- Тромбы, образующиеся в брыжеечных артериях, которые могут попадать туда из других органов и сосудов. Это происходит при сердечно-сосудистых заболеваниях (инфаркт миокарда, аритмии, ревматические пороки), аневризме аорты и нарушениях свертываемости крови.
- Факторы, такие как нарушения сердечного ритма, спазмы сосудов брюшной полости, снижение притока крови в условиях кровопотери, шоков и обезвоживания.
Некроз кишечника чаще всего наблюдается у пожилых людей, и у большинства пациентов выявляется сочетание нескольких причин. Важную роль в нарушении кровотока играют атеросклероз, гипертония и диабет, которые повреждают артериальное русло и повышают риск тромбообразования.
В процессе развития инфаркта кишечника выделяют несколько стадий:
- Стадия острой ишемии кишечника, когда изменения обратимы, а клинические проявления не специфичны.
- Стадия некроза – необратимая деструкция стенки кишечника, продолжающаяся даже после восстановления кровообращения. Основной симптом – боли в животе.
- Перитонит, возникающий в результате разрушения кишечника, активации ферментов и присоединения бактериальной инфекции. Обычно он проявляется в виде разлитого воспаления и выраженной общей интоксикации.
На начальной стадии, когда кровоток еще не полностью прекращен, в стенке органа начинаются дистрофические изменения, наблюдается отек и выход форменных элементов из сосудов. Ишемия является первой стадией некроза (инфаркта), что означает необратимую гибель клеток в области прекращения кровоснабжения.
Термин “инфаркт” подчеркивает сосудистую природу некроза. Его также можно называть “некрозом”, что подразумевает гибель клеток в органе, который контактирует с внешней средой. Кишечник, хоть и косвенно, взаимодействует с ней. Других различий между этими терминами нет, они обозначают одно и то же заболевание. Хирурги используют термин «мезентериальный тромбоз» или «мезотромбоз», что также является синонимом инфаркта.
При закрытии просвета сосуда, отвечающего за кровоснабжение кишечника, гибель клеток органа происходит очень быстро, что приводит к раннему инфицированию, так как кишечник населён бактериями, а поступающая пища также содержит их. Участок кишки становится отечным, приобретает красный цвет, а при венозных тромбозах наблюдаются выраженные признаки венозного застоя. При гангрене стенка органа истончается, приобретая бурый или темно-коричневый цвет, а просвет вздувается. В брюшной полости при перитоните появляется воспалительная жидкость, сосуды брюшины полнокровны.
Инфаркт кишечника представляет собой серьезное состояние, которое требует внимательного подхода со стороны медицинских специалистов. Врачи отмечают, что основными причинами данного заболевания являются тромбообразование, атеросклероз и сдавление сосудов. Развитие инфаркта может быть стремительным, что делает раннюю диагностику особенно важной. Клинические проявления включают острые боли в животе, тошноту, рвоту и изменения в стуле. Для диагностики используются методы визуализации, такие как КТ и УЗИ, а также лабораторные анализы.
Лечение инфаркта кишечника зачастую требует хирургического вмешательства, направленного на восстановление кровоснабжения или удаление некротизированных участков. Врачи подчеркивают, что своевременное обращение за медицинской помощью может существенно снизить риск серьезных последствий, таких как перитонит или сепсис. Важно помнить, что профилактика включает в себя контроль факторов риска, таких как высокое кровяное давление и уровень холестерина.

Проявления некроза кишечника
Заболевание обычно начинается внезапно, и неспецифические клинические проявления затрудняют установление точного диагноза на ранних стадиях. Если кровоснабжение кишечных артерий нарушено из-за атеросклероза или периодических спазмов, дискомфорт в животе становится привычным для пациента. Даже при сильной боли не всегда больной сразу обращается за медицинской помощью.
Симптомы кишечной ишемии начинаются с интенсивной схваткообразной боли в животе, которая к концу первого периода заболевания становится постоянной и более выраженной. При поражении тонкой кишки боль локализуется в области пупка, а при ишемии ободочной кишки (восходящей, поперечной или нисходящей) — справа или слева в животе. Также могут наблюдаться тошнота, нестабильный стул и рвота. Результаты обследований часто не соответствуют клинической картине: даже при сильной боли живот остается мягким и ненапряженным, а пальпация не вызывает усиления болезненности.
Симптомы инфаркта кишечника проявляются примерно через шесть часов после прекращения кровообращения в артериях или венах. Боль усиливается, появляются признаки интоксикации. При остром тромбозе или эмболии симптомы некроза развиваются быстро, начиная с резкой боли в животе.
Прогрессирование гангрены кишечника и развитие воспаления брюшины (перитонита) приводят к значительному ухудшению состояния пациента:
- Кожа становится бледной и сухой, язык покрывается белым налетом.
- Наблюдается выраженное беспокойство, возможны психомоторные расстройства, которые затем сменяются апатией и безразличием (ареактивный перитонит).
- Боли могут ослабевать или полностью исчезать, что связано с тотальным некрозом и гибелью нервных окончаний — это крайне неблагоприятный признак.
- Сначала живот мягкий, но со временем начинает вздуваться из-за нарастающей атонии кишечника и прекращения перистальтики.
Специфическим признаком гангрены кишечника является симптом Кадьяна-Мондора: при пальпации живота выявляется плотное болезненное образование, которое плохо смещается. Это отечный участок кишки с брыжейкой.
Через несколько часов после начала ишемии может появиться жидкость в животе (асцит), а при присоединении воспаления — асцит-перитонит.
При инфаркте тонкого кишечника, вызванном закупоркой верхней брыжеечной артерии, возможна рвота с примесью крови и желчи. При дальнейшем прогрессировании содержимое желудка может принимать каловый характер.
Поражение нижней брыжеечной артерии и гангрена толстого кишечника могут проявляться кровью в кале, которая иногда выделяется в значительных количествах в неизмененном виде.
В терминальной стадии инфаркта кишечника состояние пациента становится критическим. Боли могут ослабевать или полностью исчезать, кал и газы не отходят, развивается кишечная непроходимость. При этом наблюдается выраженная интоксикация, больной становится апатичным и безразличным, слаб, не предъявляет жалоб не из-за их отсутствия, а из-за тяжести состояния. Возможны судороги и кома. Перитонит может развиться через 12-14 часов после закрытия сосуда, а смерть может наступить в течение первых двух суток.
Даже при начале лечения на последней стадии инфаркта кишечника эффект вряд ли будет достигнут. Необратимые изменения в брюшной полости ставят пациента на грань жизни и смерти.
Наиболее частой причиной этого состояния является атеросклероз аорты, чревного ствола или мезентериальных артерий, что приводит к недостаточному кровоснабжению кишечника.
Хроническая кишечная ишемия проявляется периодическими схваткообразными болями в животе, которые усиливаются после еды. Это со временем заставляет пациента ограничивать себя в питании и терять вес.
Нарушение прохождения содержимого по кишечнику сопровождается расстройствами всасывания, авитаминозом и обменными нарушениями. Пациенты жалуются на длительные запоры, которые могут сменяться поносами. Недостаток кровотока приводит к снижению моторной активности кишечника, каловые массы застаиваются, что вызывает запоры. Бродильные процессы в кале могут провоцировать периодические поносы и вздутие живота.
Низкая осведомленность врачей о мезентериальном тромбозе на догоспитальном этапе значительно влияет на результаты лечения, так как задержка в установлении правильного диагноза затрудняет своевременное вмешательство. Другой причиной поздней диагностики может быть отсутствие необходимых технических возможностей в стационаре, ведь не в каждой больнице есть условия для проведения срочной ангиографии, и даже наличие работающего аппарата КТ не гарантировано.
Заподозрить инфаркт кишечника можно по наличию уплотненного болезненного образования в животе, усиленным шумам перистальтики и обнаружению участков вздутого кишечника при перкуссии по характерному звуку. Для подтверждения диагноза могут быть использованы УЗИ, рентгенография, ангиография и лапароскопия.
| Стадия/Аспект инфаркта кишечника | Признаки и симптомы | Лечение и прогноз |
|---|---|---|
| Причины | Закупорка мезентериальных артерий (тромбоз, эмболия), гипоперфузия (шок, дегидратация), васкулит, атеросклероз, травма, компрессия сосудов опухолью | Нет специфического профилактического лечения. Контроль факторов риска (АГ, сахарный диабет, гиперлипидемия), борьба с тромбозами. |
| Развитие (патогенез) | Ишемия кишечной стенки → некроз тканей → перитонит (при прободении) → сепсис | Скорость развития некроза определяет прогноз. Быстрая диагностика и лечение критически важны. |
| Клиническая картина (ранняя стадия) | Абдоминальная боль (внезапная, сильная, постоянная), тошнота, рвота, диарея (иногда с кровью), вздутие живота, тахикардия, повышение температуры тела | Неотложная хирургическая помощь. Операция (резекция некротизированных участков кишечника) |
| Клиническая картина (поздняя стадия) | Усиление боли, перитонеальные симптомы (мышечное напряжение, болезненность при пальпации), шок, олигурия, лейкоцитоз, метаболический ацидоз | Интенсивная терапия, поддерживающая терапия, антибиотики, коррекция электролитных нарушений. Высокий риск летального исхода. |
| Диагностика | Анамнез, физический осмотр, лабораторные исследования (кровь, моча), рентгенография брюшной полости, КТ ангиография мезентериальных сосудов, лапароскопия | Быстрая и точная диагностика необходима для своевременного лечения. |
| Лечение | Хирургическое вмешательство (резекция некротизированных участков кишечника, реконструктивные операции), медикаментозная терапия (антибиотики, вазодилататоры, инфузионная терапия) | Выбор метода лечения зависит от стадии заболевания и состояния пациента. |
| Последствия | Перитонит, сепсис, кишечная непроходимость, образование свищей, абсцессы, многоорганная недостаточность, смерть | Прогноз зависит от своевременности диагностики и лечения, обширности поражения кишечника и наличия осложнений. |
Лечение
Лечение инфаркта кишечника требует исключительно хирургического вмешательства, и скорость его проведения критически важна для спасения жизни пациента. Основная задача операции — не только удалить поврежденный участок кишечника, но и устранить первопричину, то есть закупорку сосуда.
Некроз стенки кишечника развивается очень быстро, а клинические проявления не позволяют установить точный диагноз до госпитализации, что приводит к задержке в лечении. В первые часы после начала заболевания пациенту необходима терапия фибринолизом, которая может помочь растворить тромб. Однако в это время врачи чаще всего сосредоточены на диагностике, оставляя пациента без необходимого патогенетического лечения.
Еще одной преградой для раннего хирургического вмешательства является длительный процесс диагностики в стационаре. Для подтверждения тромбоза требуются сложные методы исследования, такие как ангиография. Как только становится очевидным, что причиной инфаркта кишечника стал тромбоз, пациенту срочно требуется операция. Ее исход может оказаться неблагоприятным из-за задержки.
Консервативное лечение некроза кишечника должно начинаться в первые 2-3 часа после тромбоза или эмболии. Оно включает в себя:
- Введение коллоидных и кристаллоидных растворов для улучшения кровообращения в кишечнике, восстановления объема циркулирующей крови и дезинтоксикации;
- Применение спазмолитиков при неокклюзионных формах заболевания;
- Использование тромболитиков, аспирина и введение гепарина каждые шесть часов с контролем коагулограммы.
Данная терапия показана только при отсутствии признаков перитонита. Чем быстрее начнется медикаментозное лечение и подготовка к операции, тем выше шансы на благоприятный исход инфаркта кишечника.
Хирургическое вмешательство является основным методом, позволяющим спасти жизнь пациента. В идеале удаление пораженного участка кишечника должно сопровождаться операцией на сосуде (тромбэктомия). Без устранения препятствия для кровотока невозможно обеспечить адекватное кровоснабжение кишечника, поэтому изолированные резекции не приведут к улучшению состояния пациента.
Операция при инфаркте кишечника должна включать восстановление проходимости сосуда и удаление некротизированных участков кишечника. При необходимости проводится санация брюшной полости, а в случае перитонита — промывание физиологическими растворами и антисептиками. В конце операции устанавливаются дренажи для отведения жидкости из живота.
В зависимости от степени поражения могут удаляться как отдельные петли кишечника, так и значительные участки, вплоть до полного иссечения тонкого кишечника или одной из половин толстого. Такие радикальные операции сложны, могут привести к стойкой инвалидности, а смертность достигает 50-100%.
Оптимально, если хирургическая помощь будет оказана в первые сутки после начала заболевания. По истечении 24 часов в стенке кишечника развиваются необратимые некротические изменения, усиливаются симптомы перитонита, что делает любое лечение неэффективным. Практически все пациенты, которым была проведена операция после первых суток, погибают, несмотря на интенсивную терапию.
Среди наиболее распространенных осложнений — перитонит и кровотечения, которые могут возникнуть как до операции, так и сразу после нее. В случае успешного лечения возможны проблемы с пищеварением, недостаточное усвоение питательных веществ, потеря веса и истощение.
Для устранения интоксикации после операции продолжается инфузионная терапия, назначаются обезболивающие средства и антибиотики для профилактики инфекционных осложнений.
Питание пациентов, перенесших радикальное лечение гангрены кишечника, представляет собой серьезную проблему. Большинство из них не смогут вернуться к обычному рациону. В лучшем случае им будет назначена диета, исключающая твердую пищу, а в худшем — потребуется пожизненное парентеральное (зондовое) питание. При соблюдении соответствующей диеты для восполнения недостатка питательных веществ может быть назначено парентеральное питание в дополнение к основному.
Прогноз при некрозе кишечника неблагоприятен: более половины пациентов умирают даже при наличии хирургического вмешательства. При задержке с операцией погибает каждый пациент.
Поскольку диагностические трудности при инфаркте кишечника преодолеть крайне сложно, а лечение зачастую оказывается неэффективным, необходимо проводить профилактику этого опасного состояния. Она включает соблюдение принципов здорового образа жизни, борьбу с атеросклерозом, своевременное лечение заболеваний внутренних органов и постоянное наблюдение за пациентами с сердечно-сосудистыми заболеваниями, способствующими тромбообразованию и эмболии.
Инфаркт кишечника — это серьезное состояние, возникающее в результате нарушения кровоснабжения кишечной стенки. Причины могут варьироваться от тромбообразования до сужения сосудов. Люди часто отмечают, что симптомы проявляются острыми болями в животе, тошнотой и рвотой. Важно понимать, что клиника может быть схожа с другими заболеваниями, что затрудняет диагностику. Для подтверждения диагноза врачи используют ультразвуковое исследование, компьютерную томографию и ангиографию. Лечение зависит от степени повреждения и может включать как консервативные методы, так и хирургическое вмешательство. Последствия могут быть серьезными, включая перитонит и необходимость в резекции кишечника. Поэтому при первых признаках заболевания важно незамедлительно обратиться за медицинской помощью.

Видео: инфаркт кишечника (программа “Жить здорово”)
Вопрос-ответ

Какова наиболее частая причина инфаркта кишечника?
Тромб, также называемый эмболом, отрывается в сердце и, перемещаясь с током крови, закупоривает артерию. Чаще всего он закупоривает верхнюю брыжеечную артерию, которая доставляет богатую кислородом кровь в кишечник. Это наиболее частая причина острой ишемии брыжеечной артерии.
Сколько живут с инфарктом кишечника?
Жизнь после инфаркта кишечника. Прогноз довольно неблагоприятный по сравнению с инфарктом или инсультом, о чем свидетельствуют следующие цифры: если врачи обнаруживают инфаркт кишечника в течение 12 часов, около 3 из 10 пациентов умирают.
Чем характеризуется последняя стадия инфаркта кишечника?
В стадиях инфаркта и перитонита состояние больного прогрессивно ухудшается. Кожные покровы бледные, сухие. Боль постепенно ослабевает, а при полном некрозе стенки кишечника полностью исчезает, что является плохим прогностическим признаком.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как сердечно-сосудистые заболевания, диабет или высокое кровяное давление. Раннее выявление проблем может помочь предотвратить серьезные осложнения, включая инфаркт кишечника.
СОВЕТ №2
Обратите внимание на свое питание. Употребление богатых клетчаткой продуктов, таких как фрукты, овощи и цельнозерновые продукты, может способствовать нормализации работы кишечника и снижению риска развития заболеваний, связанных с его кровоснабжением.
СОВЕТ №3
Следите за своим уровнем стресса и старайтесь избегать чрезмерных физических и эмоциональных нагрузок. Стресс может негативно влиять на здоровье сердечно-сосудистой системы и способствовать развитию различных заболеваний, включая проблемы с кишечником.
СОВЕТ №4
При появлении симптомов, таких как сильная боль в животе, тошнота или изменения в стуле, не откладывайте визит к врачу. Быстрая реакция на тревожные сигналы организма может значительно повысить шансы на успешное лечение и минимизацию последствий.