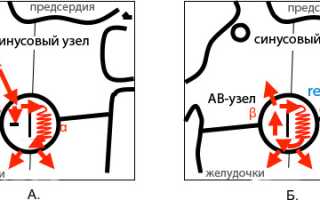
Что происходит при АВ-тахикардии?
АВ-узловая тахикардия — это расстройство сердечного ритма, вызванное анатомическими, физиологическими и биоэлектрическими процессами. Эти процессы приводят к ускоренному возврату электрических импульсов от мышечных волокон предсердий через атриовентрикулярный узел обратно к предсердиям.
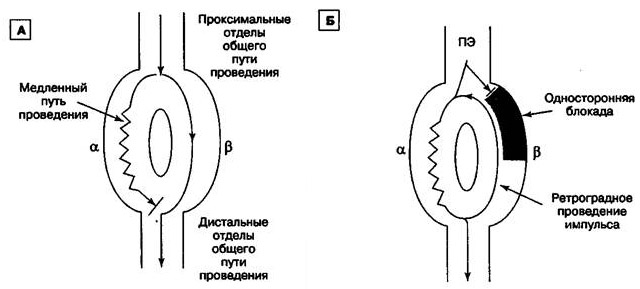
В норме АВ-узел пропускает около 80-100 импульсов в минуту, причем передача происходит строго в антероградном направлении — от предсердий к желудочкам через ножки пучка Гиса и волокна Пуркинье. Однако при ускоренной импульсации волокна предсердий начинают сокращаться чаще, и в сердце действуют два источника ритма — синусовый узел и АВ-узел, что является отклонением от нормы. В этом случае предсердия получают сигналы как от синусового узла, так и от АВ-узла. Частота сердечных сокращений значительно увеличивается, достигая 140 ударов в минуту и более, а в некоторых случаях может достигать 200-250 ударов в минуту.
АВ-узловая тахикардия представляет собой распространенное нарушение ритма сердца, возникающее в результате аномальной электрической активности в области атриовентрикулярного узла. Врачи отмечают, что основным механизмом ее возникновения является реципрокная тахикардия, при которой электрический импульс застревает в узле, вызывая учащенное сердцебиение. Клинически это проявляется внезапными приступами тахикардии, которые могут сопровождаться головокружением, одышкой и даже обмороками. Для диагностики используются электрокардиограмма, на которой можно увидеть характерные изменения, такие как узкие QRS-комплексы и отсутствие видимых P-волн. Лечение может включать как медикаментозную терапию, так и инвазивные методы, такие как радиочастотная абляция, что позволяет устранить источник аритмии. Врачи подчеркивают важность своевременной диагностики и индивидуального подхода к каждому пациенту для достижения наилучших результатов.

Распространенность и классификация атриовентрикулярной тахикардии
Эта форма тахикардии наблюдается более чем у 60% пациентов с тахикардией. Чаще всего она встречается у молодых людей до 40 лет, преимущественно у женщин, не имеющих явных проблем со здоровьем.
АВ-узловая тахикардия относится к наджелудочковым или суправентрикулярным тахикардиям. Эта классификация подчеркивает, что пароксизмы наджелудочковой тахикардии, включая АВ-узловую, представляют меньшую угрозу для жизни по сравнению с желудочковой тахикардией.
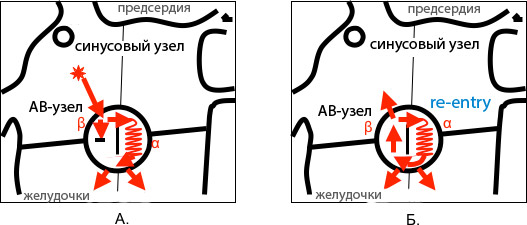
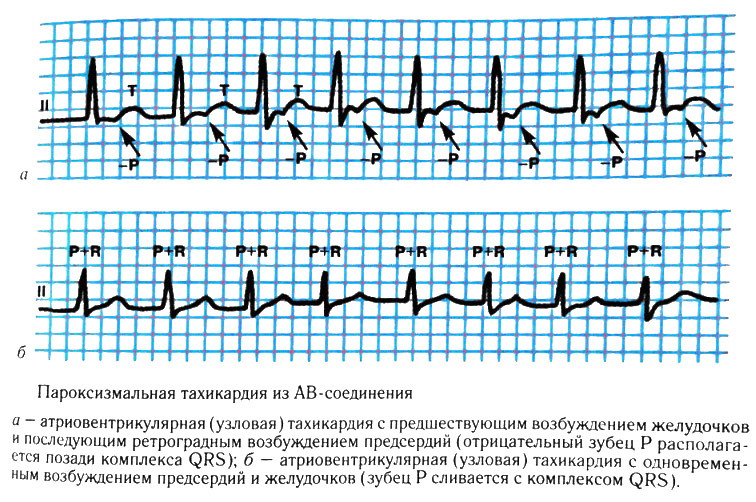
С точки зрения патогенеза АВ-узловая тахикардия является реципрокной, то есть «обратной». Частые импульсы передаются не в антероградном направлении (от предсердий к желудочкам), а в ретроградном (обратном) направлении.
По течению АВ-узловая тахикардия может быть пароксизмальной или непрерывно рецидивирующей, если приступы тахикардии возникают часто, чередуясь с нормальным сердечным ритмом.
| Аспект АВ-узловой тахикардии | Описание | Примечания |
|---|---|---|
| Механизм возникновения | Реципрокная тахикардия, обусловленная наличием дополнительных путей проведения импульса в АВ-узле или его окрестностях. Возникает из-за циркуляции возбуждения между АВ-узлом и предсердиями. Может быть вызвана органическими поражениями сердца (например, ишемическая болезнь сердца, кардиомиопатия), электролитными нарушениями, лекарственными препаратами. | В основе лежит нарушение автоматизма и/или проведения импульса. Различают ортодромную и антидромную АВ-узловую тахикардию в зависимости от направления распространения импульса. |
| Клиника | Приступы учащенного сердцебиения (более 100 уд/мин), ощущение сердцебиения, головокружение, слабость, одышка, боль в груди (в тяжелых случаях), обморок (синкопе). Симптомы могут варьировать в зависимости от частоты сердечных сокращений и наличия сопутствующих заболеваний. | Симптомы могут быть неспецифичными и имитировать другие заболевания. |
| Диагностика | ЭКГ: узкокомплексная тахикардия с частотой более 100 уд/мин, отсутствие зубцов Р перед каждым комплексом QRS (или их обратное расположение при антидромной форме), короткий интервал Р-Р, изменение интервала PR. Физикальное обследование: оценка частоты пульса, аускультация сердца. Дополнительные методы: Эхокардиография (для оценки структуры сердца), электрофизиологическое исследование (ЭФИ) – инвазивный метод для точной локализации дополнительных путей проведения. | Диагноз устанавливается на основании клинической картины и данных ЭКГ. ЭФИ является золотым стандартом диагностики. |
| Лечение | Неотложная помощь: вагусные маневры (натуживание, кашель), медленное введение аденозина. Медикаментозная терапия: бета-блокаторы, блокаторы кальциевых каналов, амиодарон. Кардиоверсия: в случае неэффективности медикаментозной терапии. Радиочастотная абляция: эффективный метод лечения, направленный на разрушение дополнительных путей проведения. | Выбор метода лечения зависит от тяжести симптомов, частоты приступов и наличия сопутствующих заболеваний. Радиочастотная абляция является методом выбора для профилактики рецидивов. |
Почему возникает тахикардия из АВ-соединения?
Основной причиной тахикардии является наличие двух путей проведения импульсов в клетках соединения. Часть импульсов проходит по привычному, быстрому пути, а при определенных провоцирующих факторах они начинают двигаться и по медленному пути. Желудочковые волокна воспринимают сигналы от быстрого пути, и импульсы, идущие по медленному пути, возвращаются обратно к предсердиям. Это создает петлю “re-entry” или механизм повторного входа волны возбуждения.
У небольшой группы пациентов с АВ-тахикардией наблюдается синдром ВПВ, связанный с наличием дополнительных пучков проведения в АВ-узле, таких как пучки Кента и Махейма. Обычно при синдроме ВПВ ускоренные импульсы движутся в антероградном направлении, но у некоторых пациентов они могут двигаться в ретроградном, что приводит к реципрокной тахикардии.
К факторам, активирующим петлю re-entry, относятся предсердные экстрасистолы и синусовая тахикардия. Появление дополнительных сокращений предсердий и вызывает активацию повторного входа волны возбуждения.
К провоцирующим факторам, способным вызвать экстрасистолию или синусовую тахикардию, относятся стресс, повышенные физические и психоэмоциональные нагрузки, переедание, курение, употребление алкоголя, а также резкие изменения температуры (например, посещение бани или сауны).
АВ-узловая тахикардия — это форма аритмии, возникающая в области атриовентрикулярного узла. Она характеризуется быстрым сердечным ритмом, который может внезапно начинаться и прекращаться. Механизм возникновения связан с повторной циркуляцией импульсов в узле, что приводит к учащению сердечных сокращений. Клинически пациенты могут испытывать сердцебиение, головокружение, а иногда и обмороки.
Для диагностики используются электрокардиография (ЭКГ), которая позволяет выявить характерные изменения, такие как узкие комплексы QRS и отсутствие видимого P-зубца. Лечение может включать как медикаментозную терапию, так и процедуры, такие как радиочастотная абляция, которая направлена на устранение аномальных проводящих путей. Важно, чтобы пациенты с этой аритмией находились под наблюдением кардиолога для выбора оптимальной стратегии лечения.

Видео: механизм АВ-тахикардий и их отражение на ЭКГ
Как проявляется АВ-реципрокная тахикардия?
Приступ нарушения сердечного ритма обычно не остается незамеченным. Он начинается внезапно, иногда под воздействием провоцирующего фактора или на фоне полного здоровья. У пациента резко возникает ощущение учащенного или нерегулярного сердцебиения, что может сопровождаться головной болью, болями в области сердца, нехваткой воздуха и предобморочным состоянием. Также могут наблюдаться потливость, покраснение или бледность кожи, похолодание и зябкость рук и ног, чувство внутренней дрожи, страх смерти и другие вегетативные расстройства.
Приступ может закончиться самостоятельно, что происходит чаще всего. Однако в некоторых случаях требуется экстренная медицинская помощь из-за тяжелого состояния пациента.
Рецидивирующая форма АВ-тахикардии также проявляется периодическим ощущением учащенного сердцебиения, что приносит значительный дискомфорт.

Диагностика и дифференциальный диагноз
Диагноз АВ-узловой тахикардии устанавливается только после записи электрокардиограммы (ЭКГ) во время приступа. Ключевыми критериями являются: высокая частота сердечных сокращений (ЧСС) от 150 до 220 ударов в минуту, нормальные, не деформированные и не расширенные комплексы QRST (в отличие от желудочковой тахикардии), отсутствие зубца Р в начале каждого комплекса и наличие отрицательного зубца Р в конце каждого комплекса (инверсия зубца Р).
Рисунок: АВ-узловая тахикардия на ЭКГ
Если у пациента наблюдаются жалобы на учащенное сердцебиение и общее недомогание, но электрокардиограмма не показывает признаков тахикардии, целесообразно провести суточное мониторирование артериального давления и ЭКГ по методу Холтера. Это позволит документально зафиксировать наличие АВ-тахикардии и определить, как ее возникновение связано с физической активностью, приемом пищи и другими факторами.
Если по результатам мониторинга Холтера АВ-тахикардия не была выявлена, а жалобы продолжают беспокоить пациента, необходимо выполнить чреспищеводную стимуляцию сердца, известную как электрофизиологическое исследование (ЧПЭФИ). Электрическая стимуляция предсердий в физиологическом режиме может спровоцировать приступ АВ-тахикардии, который затем можно зафиксировать на ЭКГ. На основании полученных данных можно назначить соответствующее лечение.
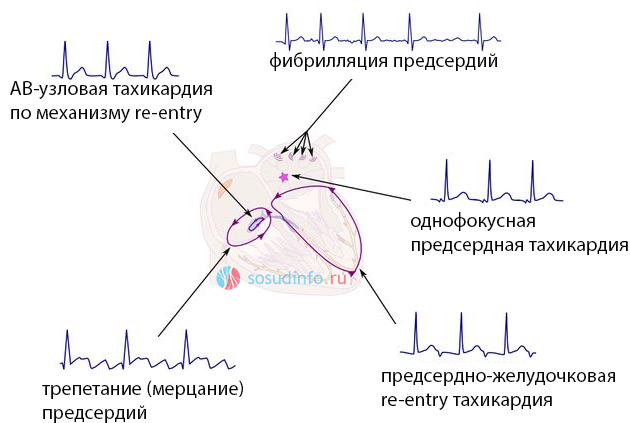
В рамках дифференциальной диагностики АВ-узловую тахикардию на ЭКГ следует отличать от других форм пароксизмальной тахикардии и мерцательной аритмии.
Таблица: виды нарушений сердечного ритма по типу тахикардии
| Признаки | Синусовая тахикардия | Предсердная тахикардия | АВ-тахикардия | Желудочковая тахикардия | Фибрилляция предсердий | Трепетание предсердий |
|---|---|---|---|---|---|---|
| Частота сердечных сокращений, удары в минуту | 100-130 | 140-250 | 140-250 | 220-250 | Любая, от менее 60 до более 200 | Более 250 |
| Зубец Р | Положительный, перед каждым комплексом | Двухфазный, в начале или в конце комплекса | Отрицательный, после комплекса | Определить невозможно | Отсутствует | Отсутствует |
| Комплекс QRST | Нормальный (не расширен, не деформирован) | Нормальный | Нормальный | Расширен, деформирован, напоминает комплекс при полной блокаде одной из ножек пучка Гиса | Нормальный | Нормальный |
| Интервал RR | Одинаковый между комплексами, укорочен | Одинаковый, укорочен | Одинаковый, укорочен | Одинаковый, укорочен | Разный | Разный, может быть одинаковым при ритмированной форме |
Рисунок: различные наджелудочковые ритмы
Лечение АВ-тахикардии
Неотложная помощь при пароксизме этой формы тахикардии включает прием бета-адреноблокаторов под язык, таких как верапамил или анаприлин (по одной таблетке), а также внутривенное введение верапамила, кордарона и АТФ.
После успешного купирования приступа пациент может продолжить обследование и лечение в поликлинике. Госпитализация необходима только в случаях, когда приступ не удается купировать, сохраняются субъективные жалобы и дискомфорт, или возникают осложнения.
Если у пациента наблюдаются регулярные приступы (более 2-3 раз в месяц) и/или имеется серьезная сердечная патология, например, перенесенные инфаркты миокарда или быстро прогрессирующая сердечная недостаточность, ему может быть рекомендован длительный прием антиаритмических препаратов, таких как аллапинин, сотагексал, пропанорм и другие. В некоторых случаях также рассматривается возможность проведения радиочастотной аблации (прижигания) дополнительного пути проведения в АВ-узле с использованием внутрисосудистого доступа.
Осложнения и прогноз
Прогноз при данной форме тахикардии в целом положительный, если у пациента отсутствует ВПВ-синдром. В противном случае ситуация осложняется повышенным риском серьезных нарушений сердечного ритма, таких как желудочковая тахикардия и фибрилляция желудочков.
В большинстве случаев такие осложнения встречаются крайне редко, а вероятность внезапной сердечной смерти составляет менее 1-2%.
Вопрос-ответ
Что такое узловая тахикардия?
А. Атриовентрикулярная узловая реципрокная тахикардия — это внезапное учащение сердцебиения, которое возникает из-за циркуляции импульсов в атриовентрикулярном узле (АВ-узле) и примыкающей к нему мышечной ткани. Такая циркуляция происходит по принципу повторного входа.
Как диагностируется АВ-узловая реципрокная тахикардия?
Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ) — это тип пароксизмальной наджелудочковой тахикардии, возникающей вследствие наличия круга реципрокного входа (re-entry) внутри АВ-узла или рядом с ним. Диагностика АВУРТ требует визуализации электрокардиограммы (ЭКГ).
Как лечится АВУРТ?
Лечение АВУРТ. На сегодняшний день радиочастотная катетерная абляция (РЧА) АВУРТ является наиболее действенным способом терапии этой аритмии, который позволяет пациенту полностью отказаться от приема антиаритмических препаратов. Эффективность РЧА АВУРТ составляет 98-99%.
Советы
СОВЕТ №1
При первых признаках тахикардии, таких как учащенное сердцебиение, одышка или головокружение, не откладывайте визит к врачу. Раннее обращение за медицинской помощью поможет установить точный диагноз и предотвратить возможные осложнения.
СОВЕТ №2
Обратите внимание на факторы, которые могут провоцировать АВ-узловую тахикардию, такие как стресс, употребление кофеина или алкоголя. Попробуйте вести дневник, чтобы отслеживать свои симптомы и выявлять триггеры.
СОВЕТ №3
Изучите методы самопомощи, такие как маневры Вальсальвы или каротидный массаж, которые могут помочь остановить приступ тахикардии. Однако перед их применением обязательно проконсультируйтесь с врачом.
СОВЕТ №4
Если вам поставили диагноз АВ-узловой тахикардии, обсудите с врачом возможные варианты лечения, включая медикаментозную терапию и процедуры, такие как абляция. Понимание своего состояния поможет вам принимать более осознанные решения о здоровье.