Когда диаметр сосудов уменьшается, то нарушается питание сетчатки. В результате этого из-за недостатка кислорода и питательных веществ сетчатка глаза подвергается дистрофическим изменениям. Такое проявление чаще наблюдается на обоих глазах. При этом один из них страдает больше, чем другой.
В группу риска возникновения макулодистрофии сетчатки входят пожилые люди. С возрастом центральное зрение подвержено большим изменениям из-за того, что проблемы с кровеносной системой прогрессируют.
Анатомические особенности сетчатки
Зрительный анализатор имеет очень сложное строение, поскольку зрительное восприятие — многоэтапный процесс, который начинается от попадания изображения на роговицу и заканчивается формированием зрительного образа в головном мозге. Сам глаз — нежный орган, который защищён несколькими оболочками. Одна из них называется сетчатка.
Сетчатка, как понятно из названия, имеет сетчатое строение. Это внутренняя оболочка глаза, которая граничит со стекловидным телом с одной стороны, и с сосудистой оболочкой — с другой. Если говорить о расположении, сетчатка выстилает глазное дно.
Сетчатка обладает 3 основными характеристиками:
- мягкость;
- неэластичность;
- прозрачность.
СПРАВКА! Сетчатка имеет неравномерную толщину: минимальная зона — это область пятна сетчатки, самая толстая — около зрительного нерва. В передней части глаза сетчатка имеет среднюю толщину.
В функциональном смысле сетчатка состоит из двух компонентов: оптического (зрительного), который образует тонкую светочувствительную ткань, и слепого (реснично-радужкового), выстланного пигментным слоем ткани. Большая часть сетчатки, примерно 2/3 её площади, — именно оптический компонент.
По структуре можно выделить три слоя сетчатки:
- наружный, образованный колбочками и палочками — клетками, которые отвечают за формирование изображения;
- средний — биполярные клетки, передающие световые сигналы;
- внутренний — ганглиозные клетки, формирующие нервные импульсы.
Если рассматривать слоистую структуру сетчатки более подробно, можно увидеть 10 слоёв, 4 из которых относятся к светочувствительным, 6 — к тканям мозга.
Наиболее важным элементом сетчатки является макула — образование в центральной части глазного дна. Его ещё называют пятно сетчатки. В его центре, прямо напротив зрачка, расположена ямка, которая полностью соответствует размеру диска зрительного нерва. Именно это место отвечает за зрительное восприятие, обеспечивает чёткость и яркость зрения.
Причины и факторы риска
Несмотря на многочисленные исследования, посвященные ВМД, причины этого заболевания остаются до настоящего времени окончательно не выясненными. ВМД относится к многофакторным заболеваниям.
Возраст – главная причина. Заболеваемость резко увеличивается с возрастом. Среди людей среднего возраста эта болезнь встречается у 2%, в возрасте от 65 до 75 лет диагностируется у 20%, а в группе от 75 до 84 лет признаки ВМД находят у каждого третьего.
Значительная часть населения имеет врожденную предрасположенность к ВМД, носуществует ряд факторов, которые либо способствуют возникновению болезни, либо предупреждают её.
Доказан ряд факторов риска, которые отрицательно сказываются на природных защитных механизмах и поэтому способствуют развитию ВМД, наиболее значимыми являются:
- Раса — наибольшее распространение ВМД наблюдается у европеоидной расы
- Наследственность — семейный анамнез является важным фактором риска у 20% больных ВМД. Установлено трехкратное возрастание риска развития ВМД, если заболевание встречается у родственников в первом поколении
- Сердечно-сосудистые заболевания — существенная роль в развитии ВМД. Установлено, что при атеросклерозе риск поражения макулярной области возрастает в 3 раза, а при наличии гипертонической болезни – в 7 раз.
- Курение сигарет — единственный фактор риска, значимость которого подтверждалась во всех исследованиях. Прекращение курения снижает риск развития ВМД.
- Прямое воздействие солнечных лучей
- Питание — риск ВМД выше у людей, которые употребляют в пищу больше насыщенных жиров и холестерина, а также при повышенной массе тела.
- Светлая радужка
- Катаракта, особенно ядерная, является фактором риска развития ВМД. Хирургическое удаление катаракты может способствовать прогрессированию заболевания у пациентов с уже имеющимися изменениями в макулярной зоне.
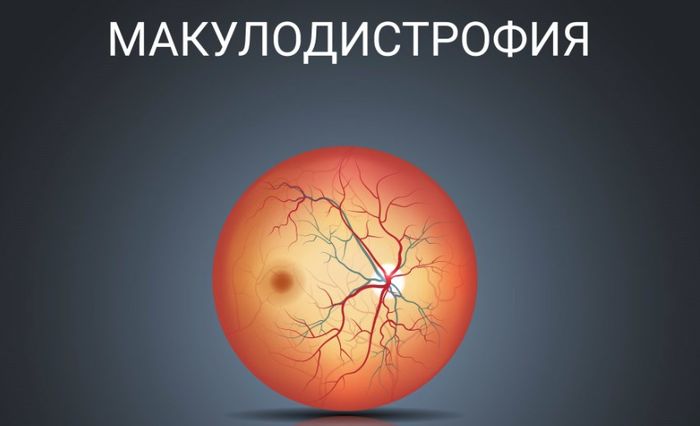
Что такое дистрофия макулы?
Дистрофия макулы, макулодистрофия, дегенерация макулы сетчатки — всё это означает одно и то же заболевание глаз. Оно хоть и не всегда приводит к полной слепоте, но значительно снижает качество жизни и затрудняет зрительное восприятие.
Заболевание считается хроническим, постоянно прогрессирует и характеризуется поражением центральной области сетчатки и сосудистой оболочки глаза. Его особенностью является поражение и клеток, и межклеточного пространства, в результате чего нарушается функция центрального зрения.
СПРАВКА! Макулярная дистрофия является ведущей причиной потери зрения среди взрослого (старше 50 лет) населения развитых стран мира.
В последние годы наблюдается тенденция к омоложению заболевания. Его опасность заключается в том, что зрение теряется необратимо, постепенно, а болевые ощущения при этом отсутствуют.
Механизм макулодистрофии заключается в патологии сетчатки и нарушении питания центральной её области.
Консервативное лечение
На начальных стадиях макулодистрофия сетчатки глаза лечится консервативно. Для борьбы с патологией используют антиоксиданты, зрительные пигменты, каротиноиды и определенные микроэлементы (цинк, медь). В некоторых случаях проводят курсы антикоагулянтной терапии, иногда предпочтение отдают регулярному приему препаратов.
Витаминно-минеральные комплексы (ВМК) тормозят прогрессирование болезни и помогают отсрочить развитие необратимых изменений зрения. Многие врачи скептически относятся к подобному лечению, однако последние научные исследования доказали его эффективность. Подробнее про таблетки и витамины для глаз →
Действенные ВМК должны содержать такие компоненты:
- лютеин;
- зеаксалтин;
- антоцианы;
- ликопин;
- бета-каротин;
- витамины Е, А, С;
- медь;
- цинк;
- омега-3 жирные кислоты.
Среди витаминно-минеральных комплексов наиболее эффективными в лечении макулодистрофии являются препараты:
- Фокус;
- Нутроф Тотал;
- Лютеин Комплекс;
- Витрум Вижн Форте;
- Компливит Офтальмо;
- Окувайт Лютеин.
Они имеют наиболее богатый и сбалансированный состав, благодаря чему активно питают сетчатую оболочку и защищают ее от разрушения.
Лечение макулодистрофии сетчатки глаза не может обойтись без сбалансированного питания. Больному следует кушать побольше зеленых овощей, моркови, свежих фруктов, ягод. Очень полезны в этом плане проросшие зерновые и бобовые культуры. А вот наваристые бульоны, жирные сорта мяса, жареные, соленые и копченые блюда из рациона лучше исключить, поскольку они могут усугубить течение болезни.
Для лечения макулодистрофии сетчатки глаза дополнительно можно использовать народные средства. Среди них можно выделить:
- алоэ;
- мумие;
- календулу;
- тмин;
- чистотел;
- медицинские пиявки.
Следует отметить, что методы народной медицины не всегда дают ожидаемые результаты и не могут заменить традиционное лечение.
Причины возникновения заболевания
Макула состоит из клеток, которые помогают видеть предметы на очень близком расстоянии, писать, читать, различать цвета. Из-за дегенерации этой зоны (повреждения клеток макулы) нарушается центральное зрение.
Врачи до сих пор не могут точно установить причину дистрофии макулы. Долгое время считалось, что это необратимые возрастные изменения, связанные с процессом старения. Сейчас, когда заболевание стало всё чаще диагностироваться у молодых людей, эта гипотеза не может считаться истинной.
В настоящее время выделяют несколько причин, или пусковых механизмов макулодистрофии сетчатки.
- Возраст. Заболевание чаще появляется у людей старше 50 лет.
- Пол. Известно, что дистрофия макулы обнаруживается у женщин в 2 (по некоторым данным — в 3) раза чаще, чем у мужчин.
- Наследственный фактор. Если у кого-то из родственников диагностирована данная патология, риск заполучить её в несколько раз выше.
- Излишний вес, ожирение. При избыточной массе тела страдают сосуды, ткани, в том числе — ткани глаза, они получают меньше питательных веществ и кислорода. Также ожирению часто сопутствуют сахарный диабет и гипертония, что тоже увеличивает риск развития макулодистрофии.
- Курение, употребление алкоголя.
- Дефицит витаминов и антиоксидантов.
- Постоянные стрессы.
- Повышенное содержание холестерина в крови.
- Заболевания сердечно-сосудистой системы (атеросклероз, гипертензия).
- Постоянное длительное воздействие прямых солнечных лучей. Этот фактор возрастает у людей, проживающих в жарких странах, где круглый год лето, особенно если человек живёт там всю жизнь. Также риск увеличивается у женщин, злоупотребляющих солярием.
- Травмы глаза и неудачные оперативные вмешательства.
- Плохая экологическая обстановка.
Также установлено, что макулодистрофия чаще встречается у людей европеоидной расы.
Что такое макулодистрофия сетчатки глаза?
Макулодистрофия сетчатки глаза (дегенерация желтого пятна или макулярная дегенерация) — это заболевание, при котором поражается пятно в центральной части сетчатки глаза, известный как макула (жёлтое пятно). Во всем мире она является основной причиной потери зрения и около 50% нарушений зрения.
Состояние характеризуется потерей человеком остроты центрального зрения, то есть той части, которое используется для задач, требующих четкого внимания, включая чтения, письма и вождения.
По мере ухудшения остроты центрального зрения человек (то, что он видит в центре своего поля зрения) теряет фокусировку, хотя его периферическое зрение (боковое зрение) видят нормально. Хотя периферическое зрение не затронуто, дегенерация желтого пятна может привести к настолько серьезной потере зрения, что многие люди с этим заболеванием считаются официально слепыми.
Справа на изображении пример как видят с макулодистрофией сетчатки глаза, а слева зрение здорового человека.
Типы макулярной дегенерации
Макулодистрофия сетчатки глаза (дегенерация желтого пятна) может быть классифицирована как:
- Сухая дегенерация желтого пятна (географическая атрофия): Сухая дегенерация желтого пятна является одной из форм макулодистрофии сетчатки глаза, которая прогрессирует медленно и вызывает постепенную умеренную или тяжелую потерю зрения. Большинство (90%) случаев дегенерации желтого пятна являются сухими;
- Влажная макулярная дегенерация (неоваскулярная или экссудативная макулярная дегенерация): Влажная макулярная дегенерация является формой макулодистрофии, характеризующейся быстрым началом. Возникает в результате процесса, известного как неоваскуляризация (разрастание сосудов), которая вызывает росс аномальных кровеносных сосудов под макулярной сетчаткой. Только около 10% макулярной дегенерации имеет неоваскулярное происхождение. Тем не менее, эта форма состояния объясняет большую часть слепоты, связанной с дегенерацией желтого пятна;
- Диабетическая макулопатия: диабетическая ретинопатия или диабетическая болезнь глаз — это состояние, которым страдает примерно треть пациентов с диабетом. Болезнь часто включает в себя только дегенерацию периферической сетчатки, отвечающей за боковое зрение. Однако, иногда она также затрагивает центральное зрение человека, вызывая дегенерацию желтого пятна, и в этом случае его называют как диабетическая макулопатия.
Макулодистрофия сетчатки глаза также иногда возникает в результате травмы глаз, инфекции или воспаления.
Дегенерация желтого пятна (как влажная, так и сухая) также может быть классифицирована в зависимости от возрастной группы людей, у которых она возникла.
Подавляющее большинство дегенераций желтого пятна наблюдается у пожилых людей и частично вызвано процессом старения, известным как возрастная дегенерация желтого пятна.
В редких случаях макулодистрофия может быть генетического происхождения и встречается у молодых людей (редко у детей), в медицине данная форма болезни называется ювенильной макулярной дегенерацией или болезнью Штаргардта.
Виды
Впервые макулодистрофия была описана в 1885 году. По мере появления новой аппаратуры, методик диагностики и развития медицины в целом описывались различные виды и формы дегенерации макулы сетчатки.
Сухая форма
Данная форма всегда появляется первой, поэтому считается также начальной стадией заболевания. Сухая форма диагностируется в 90% всех клинических случаев макулодистрофии.
ВАЖНО! Иногда при патологии ухудшается зрение только на одном глазу.
Особенность сухой формы заболевания состоит в постепенной и очень медленной потере зрения, которую больной не сразу замечает. Когда изменения начинают доставлять дискомфорт, человек обращается к офтальмологу, чтобы подобрать контактные линзы или очки для коррекции. Во время обследования врач сразу же замечает изменения и диагностирует сухую форму макулодистрофии.
Механизм формирования
При сухой форме заболевания в области макулы скапливается жёлтый пигмент, который постепенно повреждает светочувствительные клетки — колбочки. Изначально изменения затрагивают один глаз, но по мере прогрессирования может быть повреждён и второй.
Пусковым механизмом считается экссудативная отслойка. При этом на поверхности стекловидного тела образуются друзы — крохотные образования, похожие на хлопья. Они и начинают сдавливать пигментный эпителий сетчатки, в результате чего смещается пигмент. В определённых зонах количество пигмента уменьшается, а потом и совсем исчезает.
Во время этого процесса самый внутренний слой сосудистой оболочки глаза, именуемый мембраной Бруха, истончается. Истончение мембраны сопровождается кальцификацией — накоплением солей кальция в тех местах, где быть им не положено (в данном случае — в тканях глаза).
Современные методы лечения
В наше время для лечения возрастной макулодистрофии сетчатки глаза используется несколько прогрессивных методик. Они эффективны на последней стадии сухой и при влажной форме болезни. С их помощью можно приостановить разрастание мелких сосудов и разрушение макулярной области сетчатки.
Интравитреальное введение анти-VEGF препаратов
Поскольку на последних стадиях макулодистрофия сетчатки глаза сопровождается неоваскуляризацией, больным назначают препараты, которые разрушают аномальные сосуды и предотвращают их дальнейшее разрастание. Лекарства вводят интравитреально, то есть в полость стекловидного тела.
К анти-VEGF средствам относятся:
- Луцентис;
- Айлия;
- Макуген.
После введения лекарственного препарата больные вскоре отмечают улучшение зрения. Однако для получения стойких видимых результатов требуется не менее 5 инъекций в год. Длительность анти-VEGF терапии при этом должна составлять не менее 2 лет. К сожалению, из-за высокой стоимости многие люди не могут пройти полный курс лечения и ограничиваются 2-3 инъекциями.
Лазерная коагуляция сетчатки
Процедура направлена на уничтожение новообразованных сосудов. Врач с помощью лазера закупоривает кровоточащие капилляры, тем самым предупреждая появления кровоизлияний и очагов геморрагического просачивания.
К сожалению, лазерная коагуляция не влияет на причину болезни и не предупреждает дальнейшую неоваскуляризацию. Более того, с помощью лазера нельзя удалить сосуды, которые расположены в макулярной области. Это значит, что сама по себе лазеркоагуляция малоэффективна. Поэтому процедуру обычно выполняют вместе с интравитреальным введением анти-VEGF препаратов.
Фотодинамическая терапия
Суть процедуры заключается во внутривенном введение светочувствительных препаратов с последующим воздействием на сетчатку лазерными лучами. С помощью фотодинамической терапии можно убрать скопившуюся под сетчаткой жидкость и даже частично восстановить потерянное зрение. Процедура особенно эффективна в лечении влажной макулодистрофии сетчатки глаза.
Из-за высокой стоимости препаратов подобное лечение практически недоступно в нашей стране. За рубежом фотодинамическую терапию используют вместе с интравитреальным введением анти-VEGF препаратов.
Этапы развития заболевания
Макулодистрофия, если речь не идёт о синдроме Штаргардта, может развиваться годами и даже десятилетиями. По этой причине выделяют несколько этапов развития заболевания.
Ранняя стадия
На раннем этапе заболевания появляются изменения на глазном дне и несколько мелких друз. Клинические проявления отсутствуют, нарушения зрения незаметны, поэтому диагностировать макулодистрофию можно только во время профилактического обследования. Врач при диагностике обнаружит несколько жёлтых отложений.
Промежуточная стадия
Друзы увеличиваются в размерах и в количестве. При обследовании обнаруживается несколько средних и крупных друз. Симптоматика либо отсутствует, либо человек жалуется на помутнение центральной части изображения и постоянное присутствие тёмного размытого пятна. Кроме того, меняется светочувствительность: больному требуется больше времени, чтобы зрение адаптировалось к темноте, а также более яркое освещение для письма и чтения.
Поздняя стадия
Эту стадию ещё называют запущенной. Появляются друзы крупных размеров. Клетки макулы разрушаются, диагностика показывает фиброз. Глазное яблоко значительно изменяется, некоторая часть светочувствительных клеток отсутствует. Зрение теряется стремительно.
Если на этой стадии человек не обращается к врачу, есть высокий риск в скором времени полностью лишиться зрения.
Сухая и влажная формы
С отложением друз происходит атрофия прилегающих слоев сетчатки и отмечается рост патологических новообразованных сосудов в пигментном эпителии сетчатки. В дальнейшем происходят процессы рубцевания, сопровождающиеся потерей большого количества фоторецепторов сетчатки.
Офтальмологи выделяют два варианта течения данного заболевания – сухая (неэкссудативная, атрофическая) и влажная (экссудативная, неоваскулярная) форма ВМД.
Сухая форма ВМД встречается чаще, чем влажная и выявляется в 85% всех случаев ВМД. В макулярной области диагностируется желтоватые пятна, известные как друзы. Постепенная потеря центрального зрения ограничивает возможности пациентов различать мелкие детали, но она не столь сурова как при влажной форме.
Однако сухая форма ВМД через несколько лет может медленно прогрессировать до поздней стадии географической атрофии (ГА) — постепенная деградации клеток сетчатки, которая также может привести к серьезной потере зрения.
На сегодняшний день не существует радикального лечения сухой формы ВМД, хотя некоторые сейчас находятся в клинических испытаниях.
Огромное количество клинических исследований доказало, что определенные питательные вещества, такие как бета-каротин (витамин А), витамины С и Е может помочь предотвратить или замедлить прогрессирование сухая дегенерация желтого пятна.
Исследования показывают, что прием больших доз некоторых пищевых добавок и витаминов для глаз может снизить риск развития ранней стадии ВМД на 25%. Глазные врачи также рекомендуют пациентам с сухой формой ВМД носить солнцезащитные очки с защитой от УФ.
Влажная форма ВМД представлена примерно в 10-15% случаев. Болезнь быстро развивается и часто приводит к значительной потере центрального зрения., сухие AMD переходит к более передовым и повреждение формы болезни глаз. При влажной форме ВМД начинается процесс роста новых кровеносных сосудов (неоваскуляризация).
Важно
Стенка таких сосудов неполноценна и пропускает клетки крови и жидкость, которые накапливаются в пространстве под сетчаткой. Эта утечка вызывает постоянное повреждение светочувствительных клеток сетчатки, которые погибают и создают слепые пятна в центральном зрении.
«Влажная» (экссудативная) форма встречается значительно реже «сухой» (приблизительно в одном-двух случаях из 10), однако является более опасной – происходит стремительное прогрессирование и зрение ухудшается очень быстро.
Симптомы «влажной» формы ВМД:
- Резкое снижение остроты зрения, отсутствие возможности улучшить зрение очковой коррекцией.
- Затуманенность зрения, снижение контрастной чувствительности.
- Выпадение отдельных букв или искривление строчек при чтении.
- Искажение предметов (метаморфопсии).
- Появление темного пятна перед глазом (скотома).
Хориоидальная неоваскуляризация (ХНВ), лежит в основе процесса развития влажной формы ВМД. Аномальный рост сосудов, является ошибочным способом организма создать новую сеть кровеносных сосудов, чтобы обеспечить поступление необходимого количества питательных веществ и кислорода к сетчатке глаза.
Вместо этого процесса образуются рубцы, что приводит к серьезной потере центрального зрения.
Диагностика
При обращении к врачу назначается ряд диагностических процедур, которые не занимают много времени и помогают в короткий срок поставить диагноз и незамедлительно начать лечение.
К диагностическим мерам относят:
- офтальмоскопию (осмотр глазного дна);
- визиометрию (определение остроты зрения);
- биомикроскопию (исследование внутренних структур глаза при помощи микроскопа);
- флюоресцентную ангиографию (изучение кровеносных сосудов сетчатки);
- оптическую когерентную томографию (обнаружение структурных изменений в макуле);
- индоцианин зелёную ангиографию (определение формы дистрофии при помощи фотографирования определённых участков глаза с помощью инфракрасных лучей);
- компьютерную периметрию (выявление дефектов в поле зрения);
- тест с решёткой Амслера (определение степени искажения зрения).
СПРАВКА! В некоторых случаях могут потребоваться общий и биохимический анализ крови, МРТ глаз.
Модифицированный тест Амслера может послужить и способом проверки в домашних условиях.
Препараты ЛУЦЕНТИС (Lucentis) и ЭЙЛЕА (Eylea)
До появления этих препаратов в качестве анти-VEGF терапии использовались средства, созданные для лечения онкологических заболеваний. ЛУЦЕНТИС (а впоследствии и ЭЙЛЕА) были специально разработаны для применения в офтальмологии, что обеспечивает их более высокую эффективность и безопасность.
В состав препарата ЛУЦЕНТИС входят молекулы действующего вещества — ранибизумаба, которое снижает избыточную стимуляцию ангиогенеза (роста патологических сосудов) при возрастной макулярной дегенерации и нормализует толщину сетчатки.
ЛУЦЕНТИС быстро и полностью проникает во все слои сетчатки, уменьшает макулярный отек и предотвращает увеличение размера поражения, прогрессирование образования и прорастания сосудов и новые кровоизлияния.
ЭЙЛЕА — препарат, содержащий активное вещество — афлиберцепт, молекулы которого действуют как «ловушка», сращиваясь с молекулами не только эндотелиального фактора роста сосудов (VEGF), а также плацентарного фактора роста (PIFG).
ЭЙЛЕА характеризуется более продолжительным внутриглазным действием, что позволяет проводить инъекции реже. Кроме того, этот препарат может применяться не только при «влажной» форме возрастной макулярной дегенерации, но и в случаях ухудшения зрения, вызванного диабетическим макулярным отеком.
Препарат «Луцентис» был специально разработан для применения в офтальмологии, что обеспечивает его высокую эффективность и безопасность.
«Луцентис» снижает избыточную стимуляцию ангиогенеза при возрастной макулярной дегенерации, нормализует толщину сетчатки, действует на связь только с активными изоформами фактора роста новых сосудов, обеспечивая патогенетический подход к терапии.
«Луцентис» быстро и полностью проникает во все слои сетчатки, таким образом уменьшает макулярный отек и предотвращает увеличение размера поражения и новые кровоизлияния.
Препарат «Луцентис» вводится в стекловидное тело в дозе 0,5мг (0,05мл). Сначала проводятся 3 последовательные ежемесячные инъекции «Луцентиса», затем число инъекций определяется врачом в зависимости от состояния зрительных функций и степени заболевания. Интервал между введениями доз составляет как минимум 1 месяц.
Статистика
По статистике, 90% пациентов, получавших инъекции препарата «Луцентис», сохранили зрение, а 70% пациентов – улучшили зрение.
Добиваться хороших результатов лечения возможно только при строгом соблюдении всего технологического процесса: проведении тщательного диагностического обследования зрительной системы, последующего динамического наблюдения с использованием высокотехнологичной аппаратуры — оптического когерентного томографа.
Что показывают научные исследования?
Клиническая активность и безопасность препаратов были доказаны в ряде крупных международных испытаний. Результаты поистине впечатляют – у большинства пациентов не только остановилось прогрессирование заболевания и сохранилась острота зрения, но этот показатель значительно улучшился.
В сравнении с лазерным лечением (фотодинамической терапией) препараты анти-VEGF терапии ощутимо превзошли результаты по получаемой остроте зрения: к 6 месяцам лечения инъекционная терапия давала ~8,5-11,4 буквы (по шкале ETDRS), тогда как в группе лазерного лечения – 2,5 буквы.
К 52 неделе группы анти-VEGF приобрели 9,7-13,1 букв, тогда как группа лазерного лечения потеряла 1 букву. Через 52 недели лечения доли пациентов, сохранивших остроту зрения, в группах, которые принимали ЛУЦЕНТИС и ЭЙЛЕА, были 94,4% и 95,3% соответственно.
Доли пациентов с увеличением остроты зрения на ≥15 букв по шкале ETDRS – с ЭЙЛЕА – 30,6%, с ЛУЦЕНТИСОМ – 30,9 %, а среднее значение улучшения остроты зрения – 7,9 букв и 8,1 буквы при лечении ЭЙЛЕА и ЛУЦЕНТИСОМ.
Среднее изменение толщины центральной зоны сетчатки: -128,5 мкм (ЭЙЛЕА) и -116,8 мкм (ЛУЦЕНТИС).
Частота приема и дозировка
Препарат ЛУЦЕНТИС вводится в стекловидное тело в дозе 0,5 мг (0,05 мл). Сначала проводятся 3 последовательные ежемесячные инъекции Луцентиса (фаза «стабилизации»), затем количество инъекций рекомендует врач в зависимости от состояния зрительных функций и степени заболевания (фаза «поддержания»).
Интервал между введениями доз составляет как минимум 1 месяц. После наступления фазы стабилизации лечение препаратом приостанавливается, но 2-3 раза в год пациентам необходимо проходить скрининг состояния зрительной системы.
Лечение препаратом ЭЙЛЕА начинают с трех последовательных инъекций в стекловидное тело в дозе 2 мг, затем выполняют по одной инъекции через 2 месяца, при этом дополнительных контрольных осмотров между инъекциями не требуется.
После достижения фазы «стабилизации» интервал между инъекциями может быть увеличен лечащим врачом на основании результатов изменения остроты зрения и анатомических показателей.
Терапия
Чтобы пациент не потерял зрение полностью, назначается лечение, которое может быть эффективным только в том случае, если заболевание диагностировано вовремя. Как правило, если диагноз поставлен на запущенной стадии, вероятность улучшений близка к нулю.
Консервативная
Консервативная терапия в борьбе с макулодистрофией, к сожалению, не эффективна, особенно на поздней стадии. От дистрофических изменений в сетчатке и глазном дне нельзя избавиться с помощью таблеток и других медикаментов. Даже коррекция при помощи контактных линз и очков не даст никаких результатов.
Во время борьбы с недугом могут быть назначены витамины А, Е, В и антиоксиданты, фолиевая кислота, цинк, лютеин, омега-3 жирные кислоты, иммуномодуляторы. Дополнительно рекомендуется приём препаратов черники.
Также назначают сосудорасширяющие средства, которые снижают проницательность стенок сосудов, уменьшают вязкость крови, улучшают местное кровообращение. Это целесообразно только на ранней стадии болезни.
Фотодинамическая
Цель фотодинамического лечения совпадает с консервативным. Оно предполагает внутривенное введение Вертепорфина — средства, чувствительного к свету, и дальнейшее воздействие лазером на поражённые сосуды. Препарат также воздействует на ткани, защищая от появления новых кровеносных сосудов и уничтожая уже сформировавшиеся русла.
Фотодинамическая коррекция часто улучшает зрение, но эффект от такой терапии длится недолго. Через некоторое время требуется повторная процедура. Кроме того, этот метод более распространён за рубежом, поскольку стоимость препаратов для неё очень высока.
Внутриглазные инъекции
При влажной форме дистрофии макулы имеет смысл внутриглазное введение препаратов Айлия, Авастин, Макуджен или Луцентис. Активные вещества препятствуют образованию новых кровеносных сосудов, в результате чего получается замедлить дегенеративные изменения в сетчатке и сохранить то качество зрение, которое есть именно в момент обнаружения заболевания.
СПРАВКА! Луцентис назначается практически при любой форме влажной макулодистрофии.
В операционной врач-офтальмолог вводит препараты внутрь глазного яблока при помощи тончайшей иглы. Курс лечения составляет три инъекции с перерывом в один месяц, но в ряде случаев количество введения препарата может увеличиваться.
После такого лечения зрение значительно улучшается, поскольку кровеносные сосуды опустевают, функциональное состояние сетчатки восстанавливается. Инъекции помогают достичь стойкого продолжительного результата, но общая продолжительность лечения должна быть не меньше 2 лет.
Лечение лазером
Лазерная коагуляция — один из самых современных и популярных способов лечения макулодистрофии сетчатки. Его преимущество заключается в универсальности: лечение лазером актуально при любой форме и стадии заболевания.
Лазерная коагуляция обычно рекомендуется пациентам с выраженными отёками.
Эффекты метода лечения в зависимости от типа заболевания:
- прекращает рост кровеносного русла;
- блокирует кровотечения;
- препятствует снижению зрения;
- удаляет друзы (при сухой форме);
- активирует введённые внутривенно лекарства (при влажной форме).
Существенный недостаток — низкая продолжительность эффекта.
Хирургические методы
Кроме лазерной и фотодинамической терапии могут применяться и другие методы лечения, в частности — субмакулярная операция, при которой иссекаются патогенные сосуды сетчатки. При хирургическом вмешательстве удаляются дузы и новые сосуды, останавливаются кровотечения. Эффективность операции заключается в остановке дегенеративного процесса и потери зрения.
Показанием к операции является прогрессирующая макулодистрофия, при которой консервативные методы лечения оказались неэффективными. Также хирургическое вмешательство показано пациентам, у которых зрение ухудшается с огромной скоростью, присутствуют сопутствующие заболевания глаз или существует высокий риск осложнений.
Самые радикальные хирургические вмешательства:
- Ретинотомия — удаление стекловидного тела для дальнейшего очищения от скопившейся жидкости. После очищения вместо стекловидного тела вводится специальный раствор.
- Макулярная транслокация — перемещение макулярной зоны в иную область.
- Пневматическое смещение гематомы производится путём введения воздуха в полость глаза, в результате чего гематома сдвигается.
Данные способы помогают частично вернуть зрение при почти полной его потере.
Народные средства
Народные рецепты могут использоваться как вспомогательный метод лечения при прочих вышеназванных, но только с разрешения врача. Как самостоятельный метод они не эффективны.
Самые популярные народные средства:
- Смесь 100 мл сока алоэ и 50 г мумие. Полученный раствор используют как глазные капли 2 раза в день в течение 10 дней.
- Раствор из 50 мл козьего молока и 50 мл воды. Средство необходимо закапывать по 1 капле, после чего глаза накрывают тёмной повязкой и оставляют на 30 минут. Курс лечения составляет 7 дней.
- Отвар из 1 ст.л. цветков календулы. Сухие цветки нужно залить 250 мл кипятка и поварить в течение 5 минут, затем остудить, процедить и закапывать по 2 капли 1 раз в день. Также можно принимать отвар внутрь в количестве 50 мл.
При макулодистрофии также часто рекомендуется курс гирудотерапии, который значительно улучшает кровообращение и облегчает состояние больного.
Из целебных растений и продуктов питания можно использовать топинамбур, цикорий, шалфей, птичий горец, кукурузные рыльца, сибирскую пихту, имбирь, женьшень, китайский лимонник, берёзу, хвощ, грецкие орехи, чернику, лопух, солодку. Часть из них можно употреблять внутрь, а из других делать настои и отвары.
Симптомы макулодистрофии сетчатки глаза
Основным симптомом макулодистрофии сетчатки глаза является потеря остроты зрения в центральной части.
Точные зрительные изменения, которые испытывают люди по мере развития макулодистрофии сетчатки глаза, варьируются в зависимости от типа макулярной дегенерации.
Если вы подозреваете, что у вас дегенерация желтого пятна, важно записать точную природу визуальных изменений, в том числе, когда они начались, как часто они происходят и как повреждается зрение. Врач будет заинтересован в этих изменениях, если он подозревает дегенерацию желтого пятна, дополнительные детали помогут врачу в постановке диагноза.
Сухая дегенерация желтого пятна
Сухая дегенерация желтого пятна характеризуется следующими симптомами:
- Постепенная потеря остроты зрения: как правило, на ранних стадиях заболевания возникают трудности с чтением мелко написанных букв в газетах или в необходимости более яркого света для чтения. На более поздних стадиях люди с сухой дегенерацией желтого пятна могут испытывать помутнение зрения и трудности в оценке расстояний.
- Искаженное цветовая чувствительность: цвета кажутся тусклыми или понятными, или между ними может быть меньше контраста.
Последствия
Современные методы лечения позволяют добиться значительного замедления дегенеративных процессов в сетчатке и ухудшения зрения, однако, их эффективность достигается только при условии своевременного обращения к врачу. Поскольку люди часто не замечают незначительных изменений со зрением или списывают их на усталость и переутомление, они не спешат вовремя пройти обследование у офтальмолога, и заболевание обнаруживается только на запущенных стадиях.
По мере развития заболевания происходят следующие изменения:
- уменьшается число клеток, способных воспринимать свет, в результате чего зрение постепенно ухудшается;
- светочувствительные клетки сетчатки гибнут;
- увеличивается количество жировых клеток;
- происходит васкуляризация — увеличение количества патологических кровеносных сосудов.
Чем больше новых кровеносных сосудов, тем выше риск кровоизлияний, которые, в свою очередь, усиливают процессы дегенерации сетчатки.
Для влажной формы макулодистрофии характерна хориоидальная неоваскуляризация. Это патологический процесс, при котором организм пытается воссоздать повреждённые капилляры макулы путём аномального разрастания сосудов. Сетчатке не хватает питания, поэтому компенсаторная функция организма посылает сигнал, что нужно сформировать новые сосуды.
В результате на сетчатке появляются грубые рубцы, ненужные сосуды лопаются даже при малейшей нагрузке, у человека быстро развивается потеря центрального зрения или абсолютная скотома — большое тёмное пятно в центре поля зрения. При этом достаточно нескольких недель или месяцев интенсивной нагрузки на глаза, чтобы начало нарушаться и периферическое зрение.
Если же человек не идёт к врачу даже при значительном ухудшении зрения, в будущем возможна полная слепота. Иногда процесс прогрессирования заболевания занимает десятилетия, и первые симптомы, которые появились в детстве или молодости, приводят к полной потере зрения только в старческом возрасте.
Макулодистрофия Штаргардта приводит к слепоте раньше, если вовремя не пойти к врачу.
Лечение макулодистрофии сетчатки глаза
Лечение дегенерации желтого пятна назначается с целью предотвращения дальнейшей потери зрения. Характер лечения варьируется в зависимости от типа дегенерации желтого пятна.
Сухая дегенерация желтого пятна
В настоящее время нет доступных методов лечения для предотвращения дальнейшей потери зрения от сухой макулярной дегенерации.
Терапия направлена на контроль факторов риска заболевания. Чтобы уменьшить дальнейшую потерю зрения от сухой макулярной дегенерации, люди должны:
- бросить курить;
- контролировать артериальное давление;
- питаться продуктами богатыми фруктами и овощами;
- носить шляпу и солнцезащитные очки при воздействии солнечного света;
- вести здоровый образ жизни, контролировать свой вес и регулярно заниматься спортом.
Однако следует отметить, что нет научных доказательств того, что контроль артериального давления или воздействие солнечного света вызывают прогрессирование дегенерации желтого пятна. Это меры предосторожности.
Люди должны также принять меры, чтобы снизить вероятность потери зрения, которая постепенно прогрессирует:
- проходить регулярные обследования;
- улучшить освещение в доме;
- использовать лупы и лампы для чтения;
- использовать другие визуальные усилители.
Антиоксидантные добавки
Есть предположение, что прием антиоксидантных добавок защищает человека от макулодистрофии сетчатки глаза, хотя научных доказательств того, что антиоксидантные добавки предотвращают или задерживают возникновение заболевания нет.
Тем не менее, есть доказательства того, что высокие дозы антиоксидантных добавок и добавок с цинком снижают дальнейшую потерю зрения в случаях прогрессирующей дегенерации желтого пятна.
Влажная макулярная дегенерация
Контроль факторов риска и адаптация к потере зрения являются такими же важными компонентами терапии влажной макулярной дегенерацией. Существует также ряд методов лечения, направленных на предотвращение и реверсию неоваскуляризации. Они эффективны в предотвращении дальнейшей потери зрения, а в некоторых случаях частично восстанавливают зрение.
Ингибиторы фактора роста эндотелия сосудов (анти-VEGF)
Ингибиторы фактора роста эндотелия сосудов нацелены на вещество в организме, которое называется фактор роста эндотелия сосудов (VEGF). VEGF является основным стимулятором хориоидальной неоваскуляризации или аномального роста кровеносных сосудов при влажной макулярной дегенерации, поэтому блокирование действия VEGF предотвращает неоваскуляризацию.
Профилактика
Для профилактики дегенеративных изменений в сетчатке очень важен правильный образ жизни. Человек должен позаботиться о своём рационе не после возникновения серьёзных проблем, а питаться правильно всю жизнь. Правильное питание помогает избежать многих заболеваний.
Также стоит отказаться от вредных привычек и пассивного образа жизни. Очень важно ежедневно прогуливаться на свежем воздухе хотя бы в течение часа, но не в гололедицу: падение тоже может негативно отразиться на состоянии глаз и привести к травмам.
Во время работы, которая требует напряжения глаз (чтение, письмо, работа за компьютером), следует позаботиться о хорошем освещении. Не стоит в темноте использовать гаджеты или смотреть телевизор: от этого глаза сильно устают, высыхают, получают меньше питания, зрение портится.
Для того чтобы своевременно выявить патологию, рекомендуется посещать офтальмолога, по меньшей мере, 1 раз в год.
Полезное видео
Возрастная макулодистрофия и ее лечение:
Лечение сухой и влажной форм
Полностью вылечить ВМД невозможно. Тем не менее, развитие заболевания можно замедлить, приостановить, а иногда даже добиться улучшения состояния.
Общеизвестно, что риск ВМД снижает здоровая диета, содержащая богатые витаминами С и Е, лютеином и зеаксантином свежие фрукты, тёмно-зелёные овощи и салат.
Следующие овощи и фрукты являются ключевыми для здоровья глаз: морковь, тыква, цукини, кабачки, зеленая фасоль, томаты, листья салата, шпинат, брокколи, капуста, репа, дыня, киви, темный виноград, курага.
По данным ряда исследований не реже 2-3 раз в неделю рекомендуется употреблять в пищу рыбу (лосось, тунец, макрель) и орехи, которые богаты омега-3 жирными кислотами и медью. Имеются данные, что диета с достаточным содержанием омега-3 жирных кислот и лютеина.
В широкомасштабных исследованиях было установлено, что здоровая диета и приём биологически активных добавок к пище, содержащих специально подобранные микронутриенты (витамины, микроэлементы и антиоксиданты) способны замедлить прогрессирование заболевания.
В частности, оказалось, что применение достаточно высоких доз некоторых антиоксидантов (витамины C и E, медь, цинк, каротиноиды лютеин и зеаксантин*) позволяет снизить риск прогрессирования имеющейся сухой ВМД.
Если Вы курите, то Вам следует бросить курить, поскольку курение увеличивает риск развития ВМД. Боритесь с избыточным весом и повышенным артериальным давлением. Увеличьте физическую активность.
Для защиты глаз от воздействия прямого солнечного света следует носить качественные солнцезащитные очки с надёжным УФ-светофильтром. Клинические исследования показали, что чем раньше начнутся профилактические мероприятия, тем выше шансы сохранить зрение.
На поздних стадиях, при обнаружении влажной формы ВМД прогноз для сохранения высокой остроты зрения менее благоприятный, а лечение требует проведения более дорогостоящих и сложных процедур, включая лазеркоагуляцию сетчатки, фотодинамическую терапию и инъекции препаратов внутрь глаза.
По данным Всемирной Организации Здравоохранения, возрастная макулярная дегенерация является одной из наиболее частых причин слепоты и слабовидения у лиц старшей возрастной группы. Возрастная макулярная дегенерация — хроническое дегенеративное нарушение, которым чаще всего страдают люди после 50 лет.
По официальным материалам Центра ВОЗ по профилактике устранимой слепоты, распространенность этой патологии по обращаемости в мире составляет 300 на 100 тыс. населения. В экономически развитых странах мира ВМД как причина слабовидения занимает третье место в структуре глазной патологии после глаукомы и диабетической ретинопатии.
Статистика
В США 10% лиц в возрасте от 65 до 75 лет и 30% старше 75 лет имеют потерю центрального зрения вследствие ВМД. Терминальная стадия ВМД (слепота) встречается у 1,7% всего населения старше 50 лет и около 18% населения старше 85 лет. В России заболеваемость ВМД составляет 15 на 1000 населения.
ВМД проявляется прогрессирующим ухудшением центрального зрения и необратимым поражением макулярной зоны. Макулодистрофия — двустороннее заболевание, однако, как правило, поражение более выражено и развивается быстрее на одном глазу, на втором глазу ВМД может начать развиваться через 5-8 лет.
Зачастую пациент не сразу замечает проблемы со зрением, поскольку на начальном этапе всю зрительную нагрузку на себя берет лучше видящий глаз.
Важно
При снижении остроты зрения; затруднениях, возникающих при чтении и письме; необходимости более сильного освещения; появлении перед глазом фиксированного пятна, а также искажении контуров предметов, их цвета и контрастности — следует немедленно обратиться к офтальмологу.
Диагноз «макулодистрофия» может быть установлен только врачом-специалистом. Однако, высокоинформативным является самоконтроль зрительных функций каждого глаза в отдельности при помощи теста Амслера.
Несмотря на огромные успехи в усовершенствовании методов диагностики ВМД, ее лечение остается достаточно сложной проблемой. В терапии сухих форм ВМД и при высоком риске развития заболевания с целью нормализации обменных процессов в сетчатке рекомендуют проводить курсы антиоксидантной терапии.
Следует помнить, что заместительная терапия для профилактики и лечения сухой формы ВМД не может быть курсовой, ее использование возможно только на постоянной основе. Она должна применяться у лиц старше 50 лет, а при наличии факторов риска (курение, избыточный вес, отягощенный анамнез, экстракция катаракты), то и ранее.
Лечение влажной формы ВМД направлено на подавление роста аномальных сосудов. На сегодняшний день существует ряд препаратов и методик, позволяющих остановить проявления аномальной неоваскуляризации, что позволило улучшить зрения у значительного числа людей с влажной формой ВМД.
Возрастная макулярная дегенерация (ВМД) – это хроническое прогрессирующее дистрофическое заболевание центральной области сетчатки глаза, которое приводит к постепенной потере центрального зрения. Макула — это овальное пигментироанное пятно вблизи центра сетчатки, которое отвечает за остроту зрения.
Сама сетчатка — это слой, выстилающий заднюю поверхность глаза и содержащий чувствительные к свету клетки. Сетчатка передаёт в мозг воспринимаемые ей изображения. ВМД ведет к необратимой потере центрального зрения, хотя периферическое зрение при этом сохраняется.
Возрастная макулярная дегенерация проявляется необратимым поражением макулярной (центральной) зоны сетчатки с прогрессирующим ухудшением центрального зрения. Согласно имеющимся данным, парный глаз поражается не позднее чем через 5 лет после заболевания первого.
Существует две формы ВМД:
- Более распространена «сухая» (атрофическая) ВМД. Она выявляется примерно у 90 % людей с этим заболеванием.
- Остальные случаи составляет «влажная» (экссудативная) форма, часто поражающая пациентов, у которых ранее была диагностирована сухая ВМД.
«Сухая» форма (9 из 10 пациентов с ВМД) прогрессирует в течение многих лет, вызывает глубокую потерю центрального зрения только у 10-15% больных макулодистрофией. «Влажная» форма прогрессирует быстро (недели-месяцы), встречается примерно у 1-2 из 10 пациентов с возрастной макулодистрофией.
Именно эта форма заболевания является главной причиной инвалидности по зрению (85-90% пациентов с ВМД).
К факторам риска ВМД, на которые нельзя оказать влияние, относятся: наследственность и возраст. Установлено, что заболеваемость ВМД увеличивается с возрастом.
При этом риск развития ВМД возрастает троекратно, если это заболевание встречается у близких родственников. Повышенный риск заболевания ВМД наблюдается у людей старше 60 лет, а также у женщин.
Кроме того, существует довольно много факторов риска развития ВМД, на которые, к счастью, можно оказать влияние. В частности, риск поражения макулярной области возрастает при повышенном уровне холестерина в плазме крови, атеросклерозе сосудов и при повышенном артериальном давлении.
Пища с высоким содержанием насыщенных жиров и холестерина может привести к отложению атеросклеротических холестериновых бляшек в макулярных сосудах и увеличить риск развития ВМД. Одной из наиболее значимых причин является сахарный диабет.
Сухая макулярная дистрофия: чем лечить
Специфическое лечение больным с сухой формой возрастной макулярной недостаточности не требуется. Пациентам прописываются препараты, улучшающие кровообращение в сосудах глаза и их питание, а также стимулирующие активность светочувствительных рецепторов желтого пятна. Это витаминные комплексы, содержащие аскорбиновую кислоту, токоферол и каротин, препараты хрома, цинка и селена, препараты черники.
Обязателен прием антиоксидантов, блокирующих процессы окисления клеток глаза и положительно влияющих на обменные и метаболические процессы в глазной сетчатке.
Лечение дополняется сбалансированной диетой, содержащей достаточное количество овощей и фруктов (не менее 400 г в сутки), листовой зелени, молочных продуктов. Ограничивается потребление продуктов с высоким гликемическим индексом и большим содержанием насыщенных жирных кислот (жирное мясо, маргарин, сливочное масло, кондитерские изделия, рафинированный сахар и т. д.). Важен также полный отказ от курения и употребления спиртного: токсичные вещества, содержащиеся в этиловом спирте и табачном дыме, негативно влияют на состояние сосудов, повышают их ломкость, замедляют кровообращение и доставку питательных веществ в ткани глаза.
Образ жизни при макулодистрофии
Начальные стадии макулодистрофии не приводят к заметному изменению образа жизни больного. В некоторых случаях отмечается потребность в более качественном освещении для выполнения работы, ранее этого не требовавшей.
По мере прогрессирования болезни зрение больного существенно ухудшается. Возникают искажения видимой реальности, в поле зрения появляется темное пятно.
Все это ставит человека перед необходимостью отказа от вождения автомобиля, чтения, выполнения действий, требующих высокой точности и хорошего зрения. В целом, наличие макулодистрофии делает образ жизни пациента пассивным.
Профилактические мероприятия
Макулодистрофия не поддается полному излечению, однако существует ряд рекомендаций, которые облегчат пациенту жизнь. Используйте галогеновые лампы, с их помощью свет в помещении становится равномерным. Освещайте место при выполнении мелкой работы. Вместо печатных материалов, используйте аудиокниги.
Для предотвращения развития заболевания следует:
- Отказать от курения,
- Носить очки с ультрафиолетовой защитой,
- Употреблять свежие овощи и фрукты,
- Заниматься легкими видами спорта,
- Употреблять витаминные комплексы,
- Регулярно посещать офтальмологические кабинеты.
Симптоматика болезни
В первую очередь, должны отметить, что дистрофия макулы «не болит». Это очень важно для дифференциальной диагностики, и появление боли ‒ симптом тревоги, требующий срочного медицинского вмешательства. Среди симптомов макулодистрофии выделяют следующие.
Макулодистрофия сетчатки
- При «сухой» дистрофии преобладающим является: затуманивание взора (клетки разрушаются медленно, и центральное зрение медленно и размеренно становится все менее четким);
- появление темного пятна в самом центре поля зрения;
- постепенно центральное зрение полностью исчезает.
При «влажной» макулодистрофии:
появление небольшого темного пятна;постепенная потеря центрального зрения с ростом темного пятна.
Центральные скотомы при sclerosis disseminata
Другие признаки макулодистрофии (общие для обоих видов):
- медленное восстановление зрительной функции после воздействия яркого света;
- резкое снижение остроты зрения еще при отсутствии пятна перед глазами;
- изменение цветовосприятия;
- снижение чувствительности к контрасту.
Симптомы при возрастной макулярной дегенерации
Начальные стадии возрастной макулярной дегенерации, особенно если в патологический процесс вовлечен только один глаз, чаще всего являются асимптомными. Болевые ощущения, которые могли бы вызвать дискомфорт и подтолкнуть человека к посещению офтальмолога, также отсутствуют. Возрастная макулярная дегенерация сетчатки глаза имеет множество симптомов, влияющих на повседневную жизнь пациентов, основными из которых являются следующие:
- Снижение в различной степени, вплоть до полной утраты, предметного зрения с образованием в центральном поле зрения пятна или пятен серого или черного цветов. Искажение изображения в виде метаморфопсий – рассматриваемые предметы имеют вытянутую форму, больший или меньший размер, чем есть на самом деле, изломанность прямых линий. Эти симптомы являются наиболее частыми и характерными для патологии макулярной зоны.
- Помутнение и дефекты центрального зрения вызывают проблемы с чтением, письмом, вождением автомобиля, просмотром ТВ и распознаванием лиц.
| Зрение здорового человека | Зрение пациента с дегенерацией сетчатки |
- Нарушение контрастной чувствительности. Пациентам становится сложно различать текстуры предметов окружающей среды и их изменения. Например, такие люди могут не увидеть небольшие изменения под ногами в виде перепада тротуара или ступеньки. Это увеличивает риск падений и травматизации. Возникают трудности с дифференциацией цветов, близких по цветовой гамме.
- Плохая толерантность к изменению уровня освещенности. Затруднения вызывает ходьба или управление автомобилем на закате или рассвете, а также переход из хорошо освещенного помещения в более темное.
- Необходимость в большем уровне освещения. Пациентам с возрастной макулярной дегенерацией необходим более яркий свет для чтения, приготовления пищи и выполнения повседневной работы.
- Нарушение восприятия расстояний. Люди не могут адекватно оценить расстояние между предметами, пропуская ступеньки или спотыкаясь при ходьбе о порог.
Сухая макулярная дегенерация, как правило, характеризуется медленным снижением предметного зрения, постепенным нарастанием симптомов и развитием нечеткости изображения при рассмотрении объектов как вблизи, так и издалека. Со временем центральное зрение становится все более размытым, и эта область увеличивается в размере по мере прогрессирования заболевания.
Влажная возрастная макулярная дегенерация сетчатки характеризуется резким нарастанием симптомов болезни и вызывает гораздо более быструю потерю зрения, иногда даже в течение нескольких недель.
Современные методы диагностики заболевания
Обследование всегда начинается с беседы, выяснения деталей заболевания и жалоб пациентов, у которых подозревается возрастная макулярная дегенерация сетчатки. Симптомы, предъявляемые пациентом, достаточно характерны и являются типовыми, что позволяет предположить характер патологии, впоследствии подтверждаемый стандартными офтальмологическими исследованиями и инструментальными методами диагностики.
- В первую очередь проводится осмотр глазного дна или фундоскопия. В процессе визуальной оценки хорошо заметны характерные друзы в виде бледных точек желтого цвета. При влажной форме патологии хорошо дифференцируются аномальные сосуды хориоидеи, а также очаги локального кровоизлияния.
| Глазное дно при макулярной дегенерации |
- Сетка Амслера. Тест Амслера представляет собой наиболее простое и функциональное исследование для диагностики состояния центрального поля зрения, и зачастую используется для самоконтроля. При наличии у пациента макулярной дегенерации видимые линии выглядят изломанными и волнистыми, а в поле зрения определяются серые или темные пятна.
| Нормальное зрение | Сухая макулярная дегенерация | Влажная дегенерация сетчатки |
- Флюоресцентная ангиография выполняется при подозрении на процессы хориоидальной неоваскуляризации. Гипофлюоресцентные изменения связаны, как правило, с геморрагиями и пигментной гиперплазией. Причины гиперфлюоресцентных изменений более многочисленны и включают мягкие и твердые друзы, сеть новообразованных сосудов, атрофию пигментного эпителия, субретинальный фиброз.
| Дегенерация макулы с массивным субретинальным кровоизлиянием |
- Оптическая когерентная томография – высокоэффективный неинвазивный метод диагностики, позволяющий обнаружить наличие интра- и субретинальной жидкости, а также оценить эффект от проводимого лечения.
| Оптическая когерентная томография макулы здорового глаза |
| Оптическая когерентная томография при возрастной макулярной дегенерации сетчатки |
Возрастная дегенерация макулы глаза и заднего полюса требует постоянного мониторинга с целью своевременной идентификации прогрессирования заболевания или перехода болезни из сухой формы в более агрессивную влажную.
Динамическое инструментальное наблюдение 2-3 раза в год у пациентов, страдающих возрастной макулярной дегенераций сетчатки, может значительно улучшить прогноз и вовремя остановить необратимое снижение центрального предметного зрения.
При наличии у пациента отягощенного анамнеза, но при отсутствии клинических признаков заболевания, как правило, рекомендуются контрольные осмотры глазного дна и динамический контроль результатов инструментального обследования для раннего обнаружения твердых или мягких друз 1-2 раза в течение года.
Сопутствующие развитию ВМД факторы
- никотиновая зависимость;
- плохой экологический фон;
- хронический стресс;
- возраст пациента, от 50 лет;
- переизбыток холестерина;
- лишний вес;
- неверно подобранное и бессистемное питание;
- заболевания сосудов и сердца;
- авитаминоз;
- женский пол;
- наследственные факторы, когда ВМД отмечалась у родных;
- малое количество каротиноидов в желтом пятне;
- голубая радужка и белый цвет кожи;
- облучение глаза солнечными лучами.
При ВМД важно сбалансированное питание. Здоровая пища обеспечивает правильную работу глаз. Желательно снизить в рационе долю животных белков и жиров, замнив их на орехи, фрукты, овощи и рыбу.
Характер действия широко рекламируемых БАДов неясен, пользу приносят лишь некоторые добавки.
Показания к операции при ВМД
Оперативное лечение дегенеративных процессов сетчатки назначается в случае, если устранить патологию консервативным путем не представляется возможным. Операцию может сделать любой больной, у которого наблюдается значительное ухудшение центрального зрения и существует высокая вероятность развития осложнений. Наличие сопутствующих офтальмологических заболеваний также может стать показанием к операции. Перед проведением хирургического вмешательства необходимо проконсультироваться с врачом и убедиться в отсутствии противопоказаний.
Причины развития возрастной макулярной дегенерации
До настоящего времени выделить единственную достоверную причину возрастной макулярной дегенерации глаз ученые не могут. Однако считается, что возрастная макулярная дегенерация сетчатки имеет прямую корреляцию с возрастом пациентов. Так у пациентов средней возрастной группы заболевание встречается всего в 2% случаев, в возрасте 65-75 лет заболевание выявляется уже у 20% пациентов. А по достижении людьми 75-летнего барьера риск развития болезни увеличивается на 35%, то есть возрастная макулярная дегенерация сетчатки глаза диагностируется у каждого третьего жителя. Именно поэтому, по мнению большинства исследователей, основной причиной развития заболевания является возраст.
Тем не менее, существует масса предрасполагающих факторов, которые при сочетании с наследственной предрасположенностью и определяют высокие риски возникновения данной патологии. Ниже будут перечислены некоторые из них:
- Вероятность ассоциированной с макулярной дегенерацией потери зрения у курильщиков вдвое выше по сравнению с людьми без этой вредной привычки.
- Артериальная гипертензия, различная кардиальная патология, злоупотребление алкоголем, ожирение, болезнь Альцгеймера увеличивают вероятность развития дистрофических изменений на сетчатке.
- Наследственная предрасположенность, особенно в сочетании с курением, должна повышать настороженность в отношении возрастной макулярной дегенерации сетчатки.
Все эти факторы не могут напрямую влиять на состояние сетчатки. Однако индуцируемые ими биохимические реакции и лежат в основе макулярной дегенерации глаз.
Считается, что сетчатка особенно подвержена оксидативному стрессу ввиду постоянного воздействия лучей видимого спектра и высоких концентраций кислорода. Открытие роли оксидативного стресса в развитии макулярной дегенерации и определило возможности профилактического лечения антиоксидантами лиц с повышенным риском возникновения возрастной макулярной дегенерации сетчатки. Более подробно этот вопрос будет рассмотрен в разделе о терапевтических возможностях.
Народные средства
Стоит отметить, что любые травы и настои не позволяют на 100% устранить имеющиеся нарушения. Когда имеется макулодистрофия сетчатки глаза, лечение народными средствами может проводиться только после согласования с врачом. Такие методы обычно рекомендуются в качестве дополнения к основной медикаментозной терапии или операции. Существует несколько народных средств, которые активно применяются при такой патологии, как макулопатия.
Нередко для устранения макулодистрофии фитотерапевты рекомендуют использовать пророщенную пшеницу. Приготовить это народное средство несложно. Сначала тщательно промыть и перебрать зерно. Отборную пшеницу разложить тонким слоем в просторной таре, а затем залить водой, чтобы появились зеленые побеги. Хранить пророщенное зерно можно не более 4 дней. В лечебных целях применять это средство по 14 ст.л. в день. В рамках профилактики достаточно употреблять 4-7 ст.л. Чтобы улучшить вкусовые качества этого народного средства, можно добавлять к нему спелые ягоды или мед. Это пойдет на пользу глазам.
Пророщенная пшеница
Для восстановления зрения можно использовать целебный настой. Для его приготовления необходимо взять примерно 5 г мумие и около 100 г свежего сока алоэ вера. Эти природные компоненты необходимо тщательно перемешать. Хранить полученную жидкость можно на нижней полке холодильника. Использовать это средство необходимо для закапывания в глаза и примочек. Перед применением обязательно нужно нагреть получившийся состав до комнатной температуры. Процедуры следует проводить дважды в сутки. Курс лечения этим средством составляет 2 недели. После этого обязательно нужно сделать перерыв.
Сок алоэ
Для улучшения зрения можно использовать и другой состав. Для его приготовления в равных пропорциях нужно взять плоды красной рябины, черники и облепихи. Их следует перемешать и сдобрить медом. После этого средство можно употребить. Хранить такое средство нецелесообразно, так как выделение плодами сока станет причиной снижения в них полезных веществ. Лучше всего употреблять это народное средство 3 раза в день натощак.
Для улучшения зрения при этой патологии народная медицина также рекомендует еще один состав. Для его приготовления необходимо взять 2-3 средние моркови и 3 грецких ореха, которые необходимо тщательно измельчить и перемешать. Далее в смесь нужно добавить примерно 1 ч.л. меда. Употреблять это средство можно в любых количествах.
Для замедления скорости развития макулодистрофии сетчатки рекомендован овсяный отвар. Чтобы сделать его, необходимо в первую очередь тщательно промыть 300 г цельного зерна и замочить его в воде примерно на 4 часа. Затем слить воду и переместить овес в трехлитровую кастрюлю, которую нужно до верха наполнить водой. После этого довести смесь до кипения. Ежедневно употреблять по 5 стаканов теплого отвара.
Симптомы патологии
Макулодистрофия сетчатки сопровождается довольно медленным нарастанием признаков поражения тканей. Наиболее часто наблюдается макулодистрофия обоих глаз, что сопровождается характерными симптомами. Сначала пациенты могут жаловаться на то, что предметы выглядят размытыми. Отмечаются трудности в распознавании букв при чтении, особенно если шрифт мелкий.
Дегенеративные процессы приводят к тому, что на сетчатке глаз не может сформироваться изображение, которое будет передано для обработки в мозг. В дальнейшем появляется выраженная чувствительность к свету. Болезненных ощущений на всех стадиях развития обычно не наблюдается.
Появление слепого пятна
По мере прогрессирования недуга на сетчатке глаза формируется пятно. Пациенты видят его как своеобразную пелену, которая мешает полноценно рассматривать любые предметы. Зрение снижается настолько, что вождение автомобиля и чтение уже представляют определенную сложность. О развитии этого патологического состояния свидетельствует потеря способности различать цвета.
При прогрессировании макулярной дистрофии сетчатки больные могут жаловаться на потерю координации и неспособность рассмотреть какие-либо предметы при плохом освещении. При прямом взгляде могут выпадать целые фрагменты. В редких случаях тяжелого течения больные могут жаловаться на наличие галлюцинаций, которые являются результатом искажения прямых линий.