Суть, причины и разновидности алкогольной энцефалопатии
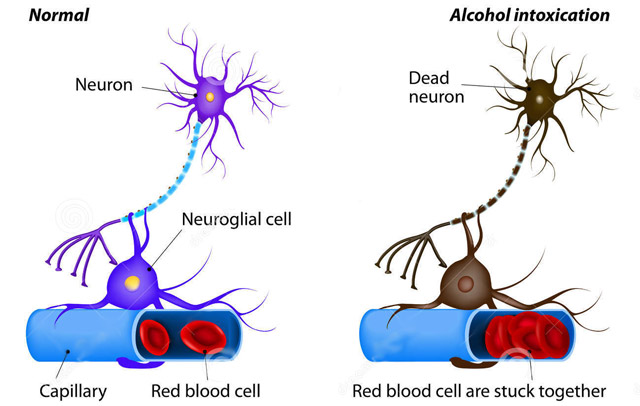
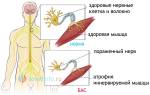
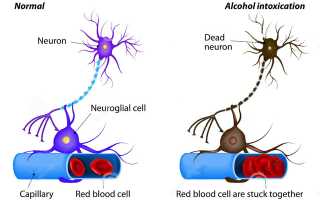
Токсическая алкогольная энцефалопатия — это сложный синдром, который проявляется гибелью нейронов головного мозга из-за воздействия этанола и токсичных продуктов его метаболизма. Чем больше доза и частота употребления алкоголя, тем быстрее появляются симптомы заболевания.
Алкогольная энцефалопатия чаще всего выявляется на третьей стадии болезни, предшествующей длительному злоупотреблению этиловым спиртом. В среднем, от начала злоупотребления до появления первых клинических признаков необратимого повреждения нейронов проходит от 5 до 15 лет, хотя возможны и более короткие сроки. В редких случаях острая форма энцефалопатии может возникнуть при периодическом употреблении алкоголя, когда алкоголизм еще не успел развиться.
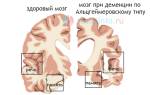
Острая алкогольная энцефалопатия требует немедленного лечения, так как смертность от этого состояния достигает 70%. Последствия заболевания могут варьироваться от различных психических расстройств до необратимой деменции, поскольку погибшие нервные клетки не восстанавливаются.
Алкогольное поражение головного мозга имеет отдельный раздел в международной классификации болезней (код G31.2 по МКБ 10), охватывающий дегенеративные процессы в мозге, вызванные алкоголем (включая энцефалопатию, церебральную дегенерацию и нарушения мозжечка).
Основные факторы риска включают:
- Злоупотребление алкоголем;
- Употребление низкокачественных напитков;
- Индивидуальная непереносимость этанолсодержащих продуктов;
- Пьянство на фоне сопутствующих заболеваний внутренних органов.
Основной причиной токсической алкогольной энцефалопатии является долгое и регулярное употребление больших доз спиртного. Перед появлением симптомов острой энцефалопатии пациент обычно находится в длительном запое, который может длиться неделями и месяцами. Хроническая форма энцефалопатии характерна для людей, которые ежедневно употребляют алкоголь в течение многих лет, сохраняя при этом трудоспособность и социальную активность.
Вероятность развития алкогольной энцефалопатии зависит не только от количества и частоты употребления алкоголя, но и от качества напитков. Суррогаты, низкокачественные вина и технические жидкости значительно увеличивают риск острого алкогольного отравления с повреждением мозговой ткани. Часто встречаются случаи смертельного отравления метанолом и другими веществами, содержащимися в выпивке.
Причиной заболевания могут быть индивидуальные особенности метаболизма и работы ферментных систем печени, когда даже небольшие дозы алкоголя или редкие эпизоды пьянства приводят к острому отравлению с неврологическими и психическими расстройствами.
Наличие сопутствующих заболеваний, таких как гепатит, панкреатит или гипертония, увеличивает риск острого алкогольного повреждения мозга, так как это снижает дезинтоксикационную функцию печени и нарушает пищеварение, а также кровоснабжение нервной ткани.
Механизм развития заболевания заключается в нарушении обменных процессов. В первую очередь это связано с нехваткой витаминов группы В, которые важны для нормального функционирования нервной системы. При регулярном употреблении этанолсодержащих продуктов уровень этих витаминов в организме снижается, в то время как потребность в них возрастает. Причины гиповитаминоза могут быть следующими:
- Отсутствие аппетита, нерегулярное и некачественное питание во время запоев, когда пища поступает в организм в минимальных количествах, а основным источником энергии становится этанол;
- Снижение всасывания витаминов группы В в кишечнике;
- Нарушения работы печени, которая участвует как в метаболизме спирта, так и в усвоении витаминов.
Недостаток витаминов приводит к метаболическим нарушениям в нервной ткани, расстройствам пищеварения и увеличению проницаемости сосудов микроциркуляторного русла в мозге, что может вызвать отек, кровоизлияния и микроинфаркты.
Скорость прогрессирования симптомов, преобладание тех или иных признаков заболевания, его течение и последствия стали основой для классификации синдрома. Таким образом, по течению выделяют:
- Острую;
- Хроническую энцефалопатию.
Острая форма включает синдром Гайе-Вернике — геморрагический энцефалит, а также митигированную острую энцефалопатию и вариант с молниеносным течением. Острая форма развивается быстро и требует немедленной интенсивной терапии.
Хроническая форма диагностируется у людей, долго страдающих от пагубной зависимости и перенесших в прошлом делирий или эпизоды острого состояния. Она включает две разновидности: корсаковский психоз (паралич) и алкогольный псевдопаралич.
Алкогольная энцефалопатия представляет собой серьезное заболевание, вызванное длительным и чрезмерным употреблением алкоголя. Врачи отмечают, что развитие этого состояния связано с токсическим воздействием этанола на нервную систему, что приводит к нарушению обмена веществ и повреждению нейронов. Клинические проявления могут варьироваться от легкой когнитивной дисфункции до тяжелых психозов и комы. Существуют различные формы, включая Вирчиковскую энцефалопатию и алкогольный делирий.
Лечение требует комплексного подхода, включающего детоксикацию, коррекцию электролитных нарушений и применение витаминов, особенно группы B. Врачи подчеркивают важность психотерапии и реабилитации для предотвращения рецидивов. Последствия алкогольной энцефалопатии могут быть крайне серьезными, включая необратимые изменения в мозге и снижение качества жизни. Поэтому ранняя диагностика и адекватное лечение играют ключевую роль в улучшении прогноза для пациентов.

Как проявляется заболевание?
Признаки токсического воздействия этанола и его производных на мозг зависят от стадии заболевания. Это связано с продолжительностью злоупотребления алкоголем, объемом и качеством потребляемого спиртного, а также индивидуальными особенностями пациента.
| Стадия развития алкогольной энцефалопатии | Клинические проявления | Лечение и последствия |
|---|---|---|
| I стадия (начальная): Появляются первые признаки поражения ЦНС, часто обратимы при прекращении употребления алкоголя. | Легкая спутанность сознания, нарушение памяти (особенно кратковременной), эмоциональная лабильность, снижение концентрации внимания, тремор рук, нарушение сна. | Полный отказ от алкоголя, витаминотерапия (группы В, особенно В1), коррекция электролитного баланса. Последствия: при своевременном лечении – полное выздоровление. |
| II стадия (прогрессирующая): Нарушения становятся более выраженными и стойкими. | Выраженная спутанность сознания, дезориентация во времени и пространстве, нарушение походки (атаксия), расстройства речи (дизартрия), снижение интеллекта, галлюцинации (зрительные, слуховые), эпизоды агрессии или апатии. | Полный отказ от алкоголя, инфузионная терапия, нейропротекторы, коррекция электролитного баланса, психотерапия. Последствия: частичное или полное восстановление функции мозга возможно, но остаточные явления (нарушения памяти, внимания) могут сохраняться. |
| III стадия (терминальная): Необратимые изменения в головном мозге. | Глубокая кома, отсутствие реакции на внешние раздражители, полная потеря памяти, резкое снижение или отсутствие интеллектуальных функций, нарушение дыхания и сердечной деятельности. | Паллиативная терапия, направленная на поддержание жизненно важных функций. Последствия: летальный исход. |
| Формы: | ||
| * Вернике-Корсаковский синдром (поражение таламуса и гиппокампа) | * Амнестический синдром (нарушение памяти) * Офтальмоплегия (паралич мышц глаза) * Атаксия (нарушение координации движений) * Психические расстройства (галлюцинации, бред) |
* Лечение аналогично II стадии, но прогноз менее благоприятный. * Возможны необратимые последствия, включая стойкую амнезию и интеллектуальные нарушения. |
| * Маршевая атаксия (поражение мозжечка) | * Нарушение координации движений * Дрожание конечностей * Нарушение равновесия |
* Лечение аналогично II стадии. * Прогноз зависит от степени поражения мозжечка. |
Острые варианты энцефалопатии
При быстром развитии заболевания, прежде чем проявятся явные симптомы поражения мозга, можно заметить ряд предвестников:
- Астения;
- Слабость;
- Бессонница;
- Уменьшение или полное отсутствие аппетита.
Пациенты испытывают трудности с употреблением жирной и белковой пищи, предпочитая углеводы, что усугубляет метаболический дисбаланс. Возможны проявления анорексии, сопровождающиеся тошнотой и рвотой сразу после еды, а также потерей веса. Почти всегда наблюдаются расстройства пищеварения, проявляющиеся болями в животе, изжогой, диареей или запорами.
Состояние больного стремительно ухудшается в течение короткого времени, нарастают признаки кахексии, может развиться алкогольная полинейропатия, вызванная воздействием продуктов обмена этанола на периферические нервы (парестезии в виде «мурашек», онемение кожи, неустойчивая походка). Характерны вегетативные расстройства, проявляющиеся ознобом или жаром, болями в сердце и повышенной потливостью. Наступает тяжелая бессонница, усиливается тревожность.
Энцефалопатия Гайе-Вернике — одно из самых серьезных проявлений острого поражения мозга алкоголем и его метаболитами. В типичных случаях она проявляется делирием («белая горячка»), сопровождающимся галлюцинациями и сложными движениями. Наблюдается чередование фаз возбуждения и заторможенности, вплоть до полной неподвижности при повышенном мышечном тонусе. Пациенты ведут себя неадекватно, их речь становится нечленораздельной, они могут кричать или бормотать, а установить с ними контакт становится практически невозможно.
Внешний вид пациентов с этой формой заболевания обычно характеризуется истощением, отечностью лица, возможным цианозом кожи, языком малинового цвета и увеличенной печенью. Наблюдаются различные неврологические симптомы — беспорядочные движения, парезы, нистагм, анизокория и другие. Обычно фиксируются лихорадка, тахикардия, учащенное дыхание, в то время как артериальное давление снижается. Возможны генерализованные судороги.
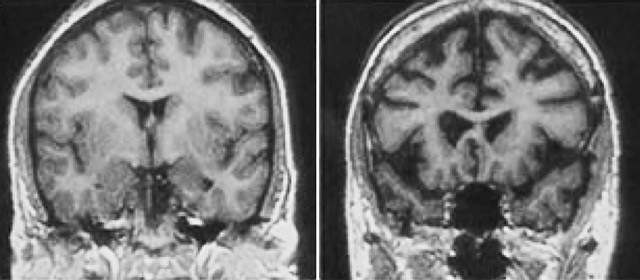
Прогрессирующее повреждение нейронов приводит к изменению сознания — от сопора до комы при тяжелой степени алкогольной интоксикации. Кома возникает из-за нарастания отека головного мозга и множественных очагов кровоизлияний и некрозов в области среднего и промежуточного мозга, отвечающих за жизненно важные функции.
От момента появления первых признаков заболевания до летального исхода проходит около двух недель. В этот период значительно возрастает риск инфекционно-воспалительных осложнений (пневмония, пролежни), что резко увеличивает вероятность смерти.
Благоприятным считается случай, не приводящий к летальному исходу, но сопровождающийся длительным (до полутора месяцев) делирием. В результате острой энцефалопатии Гайе-Вернике могут развиться необратимые нарушения в деятельности мозга, проявляющиеся депрессией, снижением памяти, волевых качеств, интеллекта, неспособностью адаптироваться к повседневной жизни, нарушением трудоспособности и повышенной эмоциональной возбудимостью.
Митигированная форма начинается аналогично описанной выше энцефалопатии Вернике, но для нее характерны повышенная тревожность, ипохондрия и невриты. Через один-два месяца после появления предвестников наступает делирий, после которого наблюдается астенизация и выраженное снижение памяти.
Молниеносное течение острой токсической алкогольной энцефалопатии имеет крайне неблагоприятный прогноз и высокий риск летального исхода. Предвестники продолжаются примерно три недели, после чего развивается тяжелый психоз с ярко выраженной неврологической симптоматикой и нарушениями функций внутренних органов.
При молниеносной форме фиксируется лихорадка до 41 °С, быстро ухудшается сознание, и за несколько дней пациент впадает в кому, умирая от отека и набухания вещества мозга.
Если пациенту удастся выжить, молниеносная форма алкогольной энцефалопатии может перейти в состояние с характерной психиатрической картиной: беспечность, полное отсутствие критики к себе и окружающим на фоне чрезмерного удовлетворения происходящим, с преувеличением своих способностей. Поведение становится нелепым, поступки и речь лишены смысла и осознания. Контакт с больным становится невозможным, как и его самостоятельная жизнедеятельность.
Алкогольная энцефалопатия — это серьезное заболевание, которое возникает в результате длительного злоупотребления алкоголем. Люди, сталкивающиеся с этой проблемой, часто отмечают, что симптомы могут варьироваться от легкой спутанности сознания до тяжелых когнитивных нарушений. Развитие болезни связано с токсическим воздействием алкоголя на мозг, что приводит к нарушению обмена веществ и повреждению нейронов.
Клинические проявления могут включать амнезию, изменения настроения и поведенческие расстройства. Существует несколько форм заболевания, среди которых наиболее известны Вирчиковская энцефалопатия и Корсакова синдром. Лечение требует комплексного подхода, включающего детоксикацию, восстановление витаминов и поддержку психического здоровья.
Последствия алкогольной энцефалопатии могут быть катастрофическими: от инвалидности до летального исхода. Поэтому важно не только своевременно обращаться за медицинской помощью, но и осознавать риски, связанные с алкоголем, чтобы предотвратить развитие этого опасного состояния.

Хронические алкогольные энцефалопатии
К хроническим формам поражения мозга, вызванным алкоголем, относятся корсаковский психоз и псевдопаралич. Эти состояния чаще встречаются у женщин с алкоголизмом и проявляются следующими симптомами:
- Проблемы с памятью и вниманием;
- Дезориентация в собственном «я» и пространстве;
- Ложные воспоминания.
Пациенты с хронической алкогольной энцефалопатией испытывают трудности в усвоении новой информации, плохо помнят события из своей жизни и могут рассказывать о происшествиях, которые на самом деле не происходили. Они слабо ориентируются во времени и пространстве. Двигательные реакции, словарный запас и речь становятся ограниченными, также могут проявляться полиневриты. Отказ от алкоголя может улучшить некоторые симптомы заболевания.
Эта форма чаще всего диагностируется у мужчин. Она может развиваться быстро после делириозного расстройства или постепенно прогрессировать. Основные проявления включают слабоумие, утрату ранее приобретенных знаний и навыков, ухудшение памяти и самокритики. Также характерны психические расстройства, проявляющиеся в цинизме, грубости, резких перепадах настроения, вплоть до агрессии или глубокой апатии. Хроническая интоксикация алкоголем может приводить к полинейропатии, нарушениям речи и тремору.
Видео: пример корсаковского амнестического синдрома

Диагностика и лечение алкогольной энцефалопатии
Диагностика и лечение алкогольной энцефалопатии
Диагностика алкогольной энцефалопатии обычно не вызывает трудностей. Она основывается на данных о длительном злоупотреблении алкоголем и характерных симптомах, которые оценивает психиатр или нарколог. Родственники пациента могут сообщить о фактах злоупотребления, а анализы крови помогут выявить наличие алкоголя и его заменителей.
Объективное обследование может показать увеличение печени, признаки панкреатита, повышение уровня холестерина и печеночных ферментов, а также снижение свертываемости крови. Для уточнения диагноза могут быть назначены электроэнцефалография, МРТ или КТ головного мозга.
Лечение острых и хронических форм алкогольной энцефалопатии проводится только в стационарных условиях психиатрических или наркологических учреждений, а в тяжелых случаях — в токсикологических отделениях. Врач назначает специальную диету и медикаментозную терапию для коррекции выявленных нарушений. Самостоятельное лечение или терапия в домашних условиях под наблюдением нарколога крайне нежелательны и могут угрожать жизни.
Рацион питания пациентов с алкогольной энцефалопатией должен быть богат белками и витаминами, обеспечивать достаточное количество калорий, но при этом быть щадящим, так как заболевание часто сопровождается расстройствами пищеварения, вызванными панкреатитом, эрозивными гастроэнтероколитами, гепатитом или циррозом.
Медикаментозная терапия включает:
- Витамины группы В, аскорбиновую кислоту и РР в высоких дозах;
- Ноотропные препараты и средства для улучшения мозгового кровообращения (пирацетам, энцефабол, циннаризин, актовегин);
- Метаболические препараты и антигипоксанты (милдронат, антиоксикапс, средства на основе омега-3);
- Антиконвульсанты при наличии судорог (карбамазепин, реланиум);
- Гипотензивные препараты при высоком артериальном давлении.
Сопутствующие заболевания требуют симптоматического лечения. Например, при инфекционных осложнениях назначаются антибиотики, при гепатите и циррозе — гепатопротекторы, а при панкреатите — ферменты (мезим, панкреатин) и антипротеазы (контрикал).
При остром тяжелом алкогольном отравлении может потребоваться интенсивная терапия в реанимации, включая инфузию жидкостей и применение диуретиков для быстрого выведения токсинов и алкоголя. В случае риска отека мозга могут быть назначены диакарб, маннитол, фуросемид, а также введение глюкозы с инсулином и противосудорожных средств. В реанимации может потребоваться искусственная вентиляция легких, а иногда и гемодиализ, длительное парентеральное питание.
Ключевым шагом для пациента с алкогольным поражением мозга является полное прекращение употребления алкоголя. После стабилизации состояния совместно с наркологом можно выбрать подходящий метод отказа — имплантацию препаратов, содержащих тетурам, гипноз или методы кодирования с медикаментами.
На протяжении всего периода реабилитации рекомендуется принимать витамины группы В, С, РР, антиоксиданты и метаболические средства. Важно соблюдать правильное питание, а также могут быть назначены антидепрессанты и успокоительные средства (без спирта!).
Пациент должен оставаться под наблюдением нарколога как минимум в течение нескольких лет. В этот период ему следует посещать психотерапевта, проходить профилактические осмотры в поликлинике и заниматься аутотренингом. Обычно ответственность за реабилитацию ложится на близких родственников, которые следят за образом жизни и состоянием здоровья пациента.
Прогноз при алкогольной энцефалопатии серьезен. Острые формы заболевания имеют высокую летальность, а если пациент выживает, его ожидают тяжелые психические расстройства, которые могут сохраняться на протяжении всей жизни и приводить к деменции.
Наиболее распространенными последствиями перенесенной алкогольной энцефалопатии являются полинейропатии, психические расстройства, снижение интеллекта и памяти, отсутствие самокритики, трудности в самообслуживании и невозможность трудовой деятельности.
Легкие формы заболевания легче поддаются коррекции, и такие пациенты могут адаптироваться к повседневной жизни. Однако для достижения успеха необходимы динамическое наблюдение и полный отказ от алкоголя.
Видео: об органическом поражении мозга при алкоголизме
Вопрос-ответ
Как вылечить алкогольную энцефалопатию?
Лечение алкогольной энцефалопатии включает в себя прекращение потребления алкоголя, коррекцию дефицита витаминов и лечение симптомов заболевания. Важным компонентом лечения является психотерапия, которая помогает пациентам справиться с зависимостью и улучшить их когнитивные и поведенческие нарушения.
Чем опасна алкогольная энцефалопатия?
В наиболее тяжелых случаях, особенно при отсутствии своевременной медицинской помощи, алкогольная энцефалопатия может привести к смерти пациента.
Как долго живут люди с алкогольной энцефалопатией?
Смерть может наступить через 10-15 дней с момента появления первых симптомов делирия. Вероятность летального исхода повышается при присоединении интеркуррентных заболеваний – пневмонии, пролежней и т. д. При благоприятном развитии событий делирий продолжается от 3 недель до 1,5 месяцев.
Какой тип энцефалопатии вызывает алкоголь?
Энцефалопатия Вернике развивается, если мозг человека не получает достаточного количества тиамина (витамина B1). Это почти всегда вызвано чрезмерным употреблением алкоголя.
Советы
СОВЕТ №1
Обратитесь к врачу при первых признаках ухудшения памяти или когнитивных функций. Раннее выявление симптомов алкогольной энцефалопатии может значительно улучшить прогноз и повысить эффективность лечения.
СОВЕТ №2
Сократите или полностью исключите употребление алкоголя. Это поможет предотвратить дальнейшее повреждение мозга и улучшить общее состояние здоровья. Рассмотрите возможность обращения к специалистам для получения поддержки в процессе отказа от алкоголя.
СОВЕТ №3
Следите за своим питанием и уровнем витаминов, особенно витаминов группы B. Недостаток этих витаминов может усугубить симптомы энцефалопатии, поэтому важно поддерживать сбалансированное питание и, при необходимости, принимать добавки по рекомендации врача.
СОВЕТ №4
Занимайтесь физической активностью и умственными упражнениями. Регулярные физические нагрузки и тренировка мозга могут помочь улучшить когнитивные функции и общее состояние здоровья, что особенно важно при наличии алкогольной энцефалопатии.