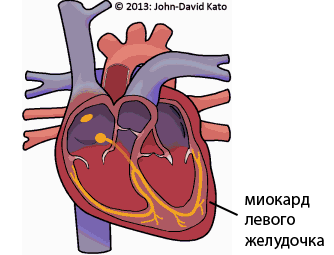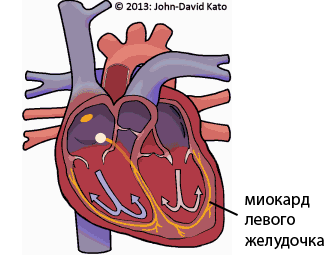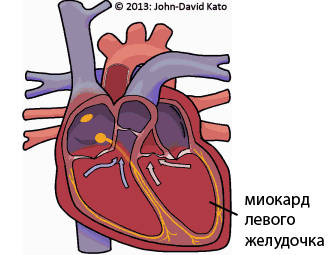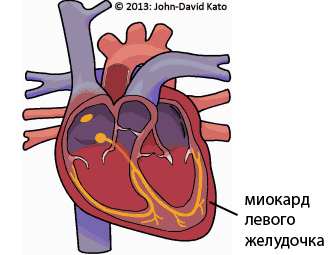
Этиология
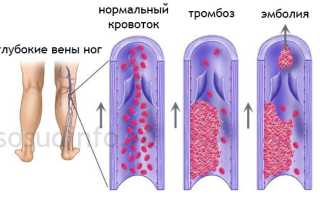
Основной причиной легочной эмболии является тромб, формирующийся под воздействием различных факторов. Наиболее распространенные из них:
- Застой крови в венах нижних конечностей,
- Воспалительные процессы в стенках вен,
- Химиотерапия и гормональные препараты, увеличивающие свертываемость крови,
- Гиперкоагуляция,
- Длительное отсутствие движения, нарушающее нормальное кровообращение,
- Венозные стенты и протезы,
- Продолжительный прием диуретиков, приводящий к обезвоживанию и сгущению крови,
- Хирургические вмешательства и инвазивные процедуры с катетеризацией крупных вен,
- Беременность, роды и послеродовой период,
- Курение,
- Пожилой возраст,
- Низкая физическая активность,
- Избыточный вес.
Людям из группы риска для предотвращения легочной эмболии рекомендуется принимать препараты, разжижающие кровь и уменьшающие ее вязкость. Наиболее подвержены застою крови в ногах офисные работники, дальнобойщики и стюардессы. У них вероятность развития эмболии выше, чем у других групп. Чтобы избежать серьезных осложнений, им следует регулярно проходить медицинские осмотры и обследования для выявления тромбоза вен.
Заболевания, при которых чаще всего возникает закупорка легочной артерии:
- Тромбофлебит глубоких вен голени, тромбоз нижней полой вены и ее притоков;
- Варикозное расширение вен нижних конечностей;
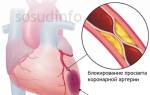
- Сердечно-сосудистые заболевания: ишемическая болезнь сердца, ревматизм, пороки сердца, аритмия, гипертония, инфекционный эндокардит, кардиомиопатия, миокардиты, сердечная недостаточность;
- Сепсис;
- Рак внутренних органов;
- Онкогематологические заболевания: гемобластозы, эритремия;
- ДВС-синдром;
- Острое нарушение мозгового кровообращения;
- Некоторые аутоиммунные заболевания;
- Застойная сердечная и дыхательная недостаточность;
- Эндокринные и метаболические расстройства;
- Нарушения гемостаза: тромбофилия;
- Травмы с переломами крупных костей;
- Воспалительные заболевания кишечника;
- Нефротический синдром;
- Ожирение;
- Эпилепсия.
Врачи подчеркивают, что эмболия легочной артерии является серьезным состоянием, требующим своевременной диагностики и лечения. Основными причинами этого заболевания являются тромбы, образующиеся в глубоких венах ног, которые могут мигрировать в легкие. Признаки эмболии варьируются от одышки и боли в груди до кашля с кровью, что делает диагностику сложной. Врачи отмечают, что для подтверждения диагноза используются методы визуализации, такие как КТ-ангиография и ультразвуковое исследование. Терапия включает антикоагулянтные препараты, а в тяжелых случаях может потребоваться хирургическое вмешательство. Важно, чтобы пациенты знали о факторах риска и обращались за медицинской помощью при первых симптомах, так как ранняя диагностика значительно повышает шансы на успешное лечение.

Патогенез
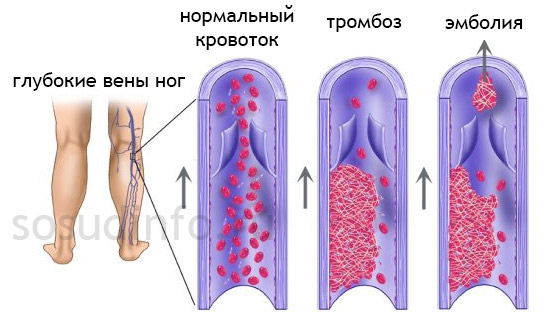
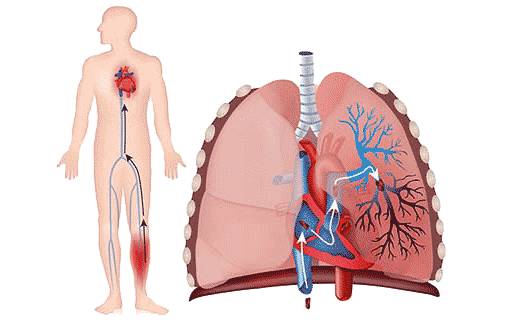
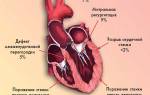
В основе данного заболевания лежит образование эмбола, представляющего собой тромб. Под воздействием различных предрасполагающих факторов у пациентов нарушается кровообращение, повреждается эндотелиальная оболочка сосудов, усиливаются коагуляционные процессы, а фибринолиз подавляется. Оторвавшийся тромб попадает в правые отделы сердца, а затем в легочную артерию, что приводит к её эмболизации. Исход патологии зависит от размера тромба, количества заблокированных ветвей артерии и активности антикоагуляционной системы крови.
Тромбы, способствующие развитию этого заболевания, могут находиться в различных участках организма. Наиболее часто они располагаются в:
- глубоких венах нижних конечностей,
- нижней полой вене,
- подвздошной вене,
- правых отделах сердца,
- магистральных сосудах верхней полой вены.
Когда эмболы попадают в сосудистую систему легких, они задерживаются в местах разветвления артерий, поражая их дистальные ветви.
Патогенетические этапы процесса:
- образование тромба,
- закупорка артерии,
- нарушение нормального кровотока,
- ухудшение перфузии легочной ткани,
- расстройство газообмена,
- артериальная гипоксемия,
- спазм сосудов малого круга кровообращения,
- повышение давления в легочной артерии,
- перегрузка правого желудочка,
- развитие легочного сердца,
- одышка, тахипноэ, гипервентиляция,
- острая сердечная недостаточность,
- гипоксия внутренних органов,
- стойкая полиорганная дисфункция,
- летальный исход.
Существует также флотирующий тромб, представляющий особую опасность для развития данной патологии. Он имеет лишь одну точку крепления — основание, прикрепленное к венозной стенке. Такой тромб длиннее остальных, и его флотирующая часть не полностью закрывает просвет сосуда. В результате ток крови замедляется, и клинические проявления могут отсутствовать. Тромб образуется в местах перехода вен небольшого диаметра в более крупные венозные стволы.
Легочная эмболия может сохраняться длительное время. Рецидивирующий характер заболевания объясняется недостаточностью внутренних фибринолитических механизмов и прорастанием тромба соединительной тканью к моменту его попадания в легочное русло.
| Аспект Эмболии Легочной Артерии (ЭЛА) | Подробности | Примечания |
|---|---|---|
| Причины и Развитие | Тромбоэмболия легочной артерии (ТЭЛА) – наиболее частая причина. Источник тромбов: глубокие венозные тромбозы (ГВТ) нижних конечностей, таза, реже – верхних конечностей. Факторы риска: хирургические вмешательства, травмы, длительная иммобилизация, онкологические заболевания, беременность, прием гормональных контрацептивов, тромбофилии. Развитие: тромб отрывается от места образования, попадает в системный кровоток, заносится в легочную артерию и ее ветви, вызывая обструкцию кровотока. | Возможны и другие причины эмболии, например, жировая, воздушная, тромбоцитарная. |
| Признаки и Течение | Симптомы варьируют в зависимости от размера и локализации эмбола, а также от состояния сердечно-сосудистой системы. Может быть бессимптомным течением или развитием острой дыхательной недостаточности, шока, внезапной смерти. Возможны: одышка, боль в груди (острая, колющая), кашель (иногда с кровью), тахикардия, тахипноэ, цианоз, коллапс. | Клиническая картина может имитировать другие заболевания, что затрудняет диагностику. |
| Диагностика | Диагностика сложна и требует комплексного подхода. Основные методы: • КТ-ангиография легочных артерий (золотой стандарт) • Д-димер (неспецифический маркер, помогает исключить ТЭЛА при низком уровне) • Эхокардиография (оценка функции правого желудочка) • Ангиография легочных артерий (инвазивный метод) • Вентиляционно-перфузионная сцинтиграфия легких |
Выбор метода диагностики зависит от клинической картины и доступности оборудования. |
| Терапия | Лечение направлено на предотвращение дальнейшего тромбообразования, лизис уже образовавшихся тромбов и поддержание жизненно важных функций. Основные методы: • Антикоагулянтная терапия (гепарин, варфарин, новые оральные антикоагулянты (НОАК)) • Тромболитическая терапия (при массивной ТЭЛА с угрозой жизни) • Хирургическое вмешательство (тромбэктомия, установка кава-фильтра) • Симптоматическая терапия (кислородная терапия, поддержка дыхания, лечение болевого синдрома) |
Выбор метода терапии зависит от тяжести состояния пациента и наличия противопоказаний. |
Классификация
В зависимости от степени поражения легочной артерии выделяют следующие категории:
- Немассивная — тромбоз, при котором менее половины просвета сосуда перекрыто. Сердце функционирует нормально, гемодинамика остается стабильной, прогноз в целом благоприятный.
- Субмассивная — обструкция, затрагивающая около половины сосудов. Наблюдаются нарушения в работе сердца, прогноз становится серьезным.
- Массивная — значительное нарушение кровообращения в большинстве сосудов легкого. Возможен коллапс и шок, прогноз неблагоприятный.
- Молниеносная или смертельная форма — полная блокировка главных легочных артерий, что приводит к быстрой смерти пациента.
Существует несколько форм легочной эмболии:
- Острая — внезапное возникновение болей в груди и одышки, снижение артериального давления, развитие легочного сердца и шока.
- Подострая — постепенное нарастание симптомов дыхательной и сердечной недостаточности.
- Рецидивирующая — частая смена периодов обострения и ремиссии хронической сердечной недостаточности.
Легочная эмболия может проявляться в тяжелой, средней или легкой форме:
- Жировая — возникает при переломах костей.
- Воздушная — может быть следствием инъекций, операций или травм.
- Опухолевая — связана с распадом злокачественных новообразований.
- Бактериальная, грибковая, паразитарная — наблюдается при бактериозах, микозах и гельминтозах.
- Газовая — возникает при резком подъеме с глубины.
Также возможна закупорка легочной артерии околоплодными водами в случае осложненных родов, инородными частицами при огнестрельных ранениях, а также тромбами. Последний тип эмболии встречается наиболее часто.
Эмболия легочной артерии (ЭЛА) — это серьезное состояние, которое вызывает много обсуждений среди медицинских специалистов и пациентов. Основные причины ЭЛА включают тромбы, образующиеся в глубоких венах ног, которые могут мигрировать в легкие. Признаки заболевания часто проявляются внезапно: одышка, боль в груди, кашель с кровью. Течение болезни может варьироваться от легкой формы до угрожающей жизни. Диагностика включает в себя использование КТ-ангиографии и ультразвукового исследования вен. Терапия может быть как консервативной, так и хирургической, в зависимости от тяжести состояния. Важно помнить, что ранняя диагностика и лечение значительно повышают шансы на благоприятный исход.

Симптоматика
Легочная эмболия часто не имеет четких симптомов и может оставаться незамеченной на ранних стадиях. Это заболевание легко перепутать с нарушениями сердечно-сосудистой и бронхолегочной систем. Для точного диагноза необходимы лабораторные и инструментальные исследования.
Основные признаки острого течения легочной эмболии проявляются внезапно и не связаны с другими заболеваниями, такими как пневмония, инфаркт миокарда или сердечная недостаточность. Симптомы заболевания:
- Боль в груди, напоминающая «сердечную жабу», усиливающаяся при глубоком вдохе, кашле или изменении положения тела.
- Одышка и удушье — внезапное затруднение дыхания даже при минимальной физической нагрузке.
- Кашель с выделением коричневой мокроты, содержащей кровь.
- Артериальная гипотензия, вплоть до коллапса.
- Учащенное и нерегулярное сердцебиение — тахикардия и аритмия.
- Бледность кожи с акроцианозом.
- Отеки и боли в икроножных мышцах обеих ног.
- Липкая и влажная кожа — гипергидроз.
- Лихорадка — повышение температуры тела до фебрильных значений.
- Головокружение, судороги и потеря сознания.
Легочная эмболия может проявляться по-разному. В тяжелых случаях пациенты могут ощущать лишь боль и быстро терять сознание.
Существует несколько клинических форм этого заболевания, каждая из которых имеет свои особенности:
- Легочно-плевральная форма — одышка, кашель, кровохарканье, боли в груди и цианоз лица и шеи.
- Кардиальная форма — дискомфорт и боль в груди, тахикардия, аритмия, набухание вен шеи, систолический шум, сильные сердечные толчки, артериальная гипотензия и коллапс.
- Абдоминальная форма — редкая, сопровождается болями в эпигастрии, рвотой, отрыжкой, увеличением печени, тяжестью в правом подреберье, нарушениями стула и вздутием.
- Церебральная форма возникает при атеросклерозе мозговых артерий, чаще у пожилых людей. Симптомы включают головную боль, шум в ушах, тошноту, судороги, потерю сознания, гемипарезы и психомоторное возбуждение или коматозное состояние.
- Почечная форма — развитие анурии после выхода пациента из шокового состояния.
- Лихорадочная форма — длительная фебрильная лихорадка, связанная с воспалением плевры и легких.
- Иммунологическая форма — наличие в крови циркулирующих иммунных комплексов и эозинофилии, развитие плеврита и пульмонита, а также появление характерной сыпи на коже.
Клинические проявления легочной эмболии разнообразны и не имеют специфических признаков. Их выраженность зависит от размера, локализации и количества эмболов, а также от исходного состояния сердечно-легочной системы пациента.
Диагностические мероприятия
Диагностика легочной эмболии направлена на выявление тромба, оценку нарушений гемодинамики и определение причин для предотвращения рецидивов. Специалисты проводят тщательное обследование пациентов: собирают жалобы и анамнез, анализируют факторы риска и клинические проявления. Для установления диагноза и назначения терапии необходимы результаты лабораторных и инструментальных исследований. В крови исследуют общие и биохимические показатели, газовый состав, а также факторы и ферменты, отвечающие за свертываемость.
Одним из высокочувствительных, но не специфичных лабораторных методов является определение уровня D-димера — продукта распада фибрина. Повышение его концентрации может указывать на недавнее образование тромба. Нормальные значения D-димера позволяют исключить тромбоз легочной артерии у пациентов.
Инструментальные методы диагностики играют более значимую роль. К ним относятся:
- Электрокардиография — позволяет выявить синусовую тахикардию с высоким зубцом P, отклонение электрической оси вправо, увеличение амплитуды зубцов R и S, смещение сегмента ST и отрицательный зубец T.
- Рентгенография легких — при эмболии наблюдается расширение легочных артерий, уменьшение количества контрастированных периферических ветвей и деформация легочного рисунка.
- Ангиопульмонография — рентгеноконтрастное исследование легочной артерии, которое помогает обнаружить тромбы и повреждения.
- Перфузионное сканирование легких — высокоинформативный метод, позволяющий определить дефекты перфузии, их площадь и степень уменьшения радиоактивности. Снижение накопления или полное отсутствие изотопного препарата в определенной области легкого указывает на нарушение кровообращения.
- Компьютерная томография (КТ) — стандартная неинвазивная методика, позволяющая визуализировать легочную артерию, оценить ее состояние и выявить тромбы. Эта процедура проста в проведении и обладает высокой чувствительностью и специфичностью.
- Эхокардиография — помогает обнаружить тромбы в полостях сердца, выявить признаки легочной гипертензии и исключить пороки сердца и патологии миокарда. Правые камеры сердца могут быть расширены, а межжелудочковая перегородка может выбухать влево и совершать парадоксальные движения в фазу расслабления.
- Ангиография сосудов легких — инвазивный метод, который позволяет выявить дефекты наполнения в просвете артерии или полную обструкцию с «ампутацией» сосуда и прекращением его контрастирования. При этом ветви легочной артерии могут резко сужаться, а контрастное вещество выводится медленно.
Диагностика легочной эмболии представляет собой сложный процесс. Неспецифические симптомы данной патологии часто вводят врачей в заблуждение. Стандартные методы обследования позволяют лишь исключить другие заболевания, такие как воспаление и отек легких, а также острую коронарную недостаточность. Несвоевременное или неправильное установление диагноза может привести к летальному исходу для пациента.

Лечебный процесс
Легочная эмболия требует госпитализации и лечения в стационаре. Пациенты помещаются в отделение реанимации, где им оказывается комплексная интенсивная терапия. После стабилизации состояния основное внимание уделяется восстановлению нормального кровообращения в легких. Для этого больным предписывается строгий постельный режим, кислородные ингаляции и медикаментозное лечение.
- Консервативная терапия включает препараты, разжижающие кровь и способствующие растворению тромбов. Врачами назначаются тромболитики, такие как «Урокиназа», «Стрептокиназа» и «Альтеплаза».
- Для снижения вязкости крови и поддержания артериального давления на оптимальном уровне проводится интенсивная инфузионная терапия.
- Гепаринотерапия направлена на предотвращение повторных случаев легочной эмболии. Больным назначают антикоагулянты, такие как «Гепарин», «Эноксапарин» и «Варфарин».
- Для борьбы с гипоксией применяется оксигенотерапия с использованием специальных масок или носовых катетеров. В тяжелых случаях может потребоваться искусственная вентиляция легких. Внутривенно вводятся коллоидные и кристаллоидные растворы, а также вазопрессоры, такие как «Адреналин» и «Допамин».
В некоторых случаях может потребоваться хирургическое вмешательство. Пациента подключают к аппарату искусственного кровообращения, вскрывают грудную клетку, рассекают пораженную артерию и удаляют тромб. Эта операция может быть тяжело переносима пациентами. При частых рецидивах легочной эмболии хирурги устанавливают специальный фильтр в ветви легочной артерии и нижней полой вене.
Если окклюзия легочной артерии вызвана не тромбами, а другими эмболами, лечение зависит от причин их возникновения:
- Инородные тела удаляются хирургическим путем.
- Капли жира обычно не требуют вмешательства, так как со временем рассасываются сами. Лечение направлено на поддержание стабильного состояния пациента.
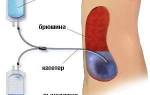
- Пузырьки воздуха удаляются из кровотока с помощью катетера.
- Бактериальные, паразитарные и грибковые эмболы исчезают после интенсивной терапии основного заболевания.
Профилактика легочной эмболии включает соблюдение простых рекомендаций:
- ранняя диагностика и лечение тромбофлебита,
- назначение антикоагулянтов для людей из группы риска,
- ведение активного и здорового образа жизни,
- сбалансированное питание и поддержание нормального веса,
- своевременное лечение инфекционных заболеваний,
- регулярная смена положения тела и периодические физические разминки,
- ношение компрессионных чулок,
- достаточное потребление жидкости, избегая кофе и алкоголя,
- отказ от курения.
Прогноз при легочной эмболии может быть различным. Он зависит от формы заболевания и скорости оказания медицинской помощи. Своевременное и адекватное лечение значительно повышает шансы на выздоровление. Однако при наличии стойких нарушений сердечно-сосудистой и респираторной систем риск летального исхода возрастает.
Легочная эмболия остается актуальной медицинской проблемой, так как может привести к быстрому летальному исходу. Закупорка легочной артерии представляет собой опасное состояние и является одной из наиболее частых причин смерти. При возникновении поверхностного дыхания, боли в груди и чувства тревоги необходимо немедленно обратиться за медицинской помощью.
Видео: лекция о современной диагностике и лечении легочной эмболии
Вопрос-ответ
Каковы причины эмболии легочной артерии?
Причина легочной эмболии – это тромбоз глубоких вен нижних конечностей, который в 80% случаев остается недиагностированным. Помимо сгустков крови просвет артерии может перекрывать эмболический материал, жировая ткань и другие инородные тела.
Как диагностировать эмболию легочной артерии?
Диагностика эмболии легочной артерии включает в себя клинический осмотр, оценку симптомов (таких как одышка, боль в груди, кашель с кровью), использование шкалы вероятности (например, шкала Вирхова), а также инструментальные методы, такие как компьютерная томография с контрастом (КТ-ангиография легких), легочная сцинтиграфия и ультразвуковое исследование вен нижних конечностей для выявления тромбов. В некоторых случаях может потребоваться также анализ крови на D-димер.
Каковы признаки лёгочной эмболии?
Основные симптомы лёгочной эмболии включают следующее: одышка (диспноэ) проявляется внезапно, без предшествующих симптомов. Обычно в положении сидя дышать становится легче, но в положении лёжа симптомы могут усугубляться. Боль за грудиной (плевритическая боль) — боль из-за раздражения плевры, усиливающаяся при дыхании.
Чем лечат легочную эмболию?
Лечение тромбоэмболии легочной артерии проводится антикоагулянтами и иногда растворением тромба с помощью системного или катетер-направленного тромболизиса, либо путем удаления тромба с помощью катетерной аспирационной тромбэктомии или хирургической резекции.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как сердечно-сосудистые заболевания, ожирение или длительное пребывание в неподвижном состоянии. Это поможет выявить потенциальные проблемы на ранних стадиях.
СОВЕТ №2
Обратите внимание на симптомы, такие как одышка, боль в груди или кашель с кровью. Если вы заметили их у себя или у близких, немедленно обратитесь за медицинской помощью, так как это может быть признаком эмболии легочной артерии.
СОВЕТ №3
Следите за своим образом жизни: поддерживайте активность, правильно питайтесь и избегайте курения. Эти меры помогут снизить риск развития тромбообразования и, как следствие, эмболии легочной артерии.
СОВЕТ №4
Если вам назначены препараты для разжижения крови, строго следуйте указаниям врача и регулярно проверяйте уровень коагуляции. Это поможет предотвратить как тромбообразование, так и риск кровотечений.