Анатомические особенности кровообращения в системе воротной вены
Анатомия портальной системы
Анатомия портальной системы, или системы воротной вены, представляет собой сложную структуру. Это дополнительный круг венозного кровообращения, необходимый для фильтрации плазмы от токсинов и ненужных метаболитов. Без этого механизма вредные вещества могли бы сразу попасть в нижнюю полую вену, затем в сердце и далее в легочный круг и артериальную систему.
Такое явление часто наблюдается при заболеваниях печени, например, при циррозе. Отсутствие дополнительного «фильтра» на пути венозной крови от органов пищеварения создает условия для серьезной интоксикации продуктами обмена веществ.
Многие, изучая анатомию в школе, помнят, что в большинстве органов нашего тела артерия приносит кровь, насыщенную кислородом и питательными веществами, а вена уносит «отработанную» кровь к правой половине сердца и легким.
Система воротной вены функционирует иначе. Ее особенностью является то, что в печень, помимо артерии, поступает венозный сосуд, кровь из которого снова попадает в вены – печеночные, после прохождения через паренхиму органа. Это создает дополнительный кровоток, от которого зависит общее состояние организма.
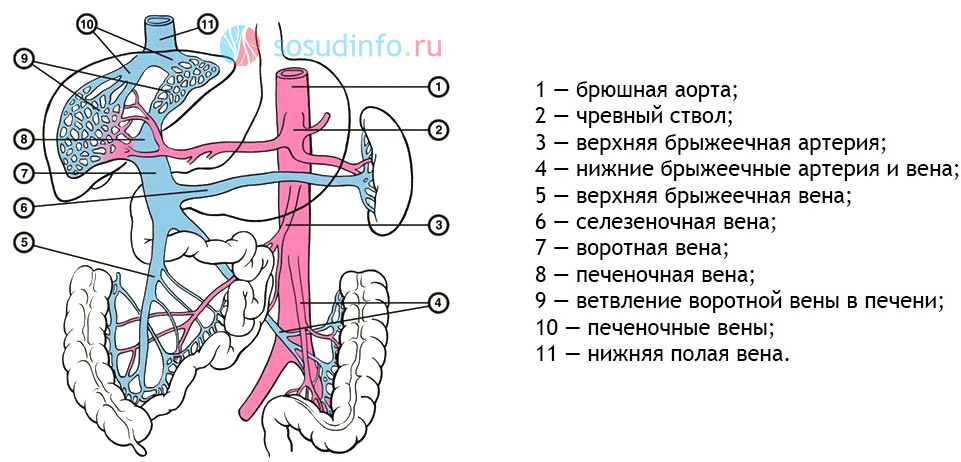
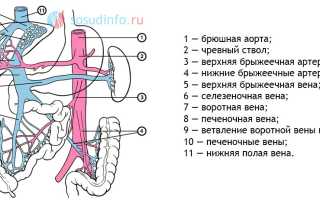
Формирование портальной системы происходит за счет крупных венозных стволов, которые сливаются вблизи печени. Брыжеечные вены переносят кровь от кишечника, а селезеночная вена собирает кровь из вен желудка и поджелудочной железы. Соединение венозных «магистралей» происходит позади головки поджелудочной железы, что и дает начало портальной системе.
В области панкреатодуоденальной связки в воротную вену впадают желудочные, околопупочные и препилорические вены. В этом месте воротная вена расположена позади печеночной артерии и общего желчного протока, следуя вместе с ними к воротам печени.
На воротах печени, или за один-два сантиметра до них, происходит деление на правую и левую ветви воротной вены, которые проникают в обе печеночные доли и распадаются на более мелкие венозные сосуды. Достигнув печеночной дольки, венулы обвивают ее снаружи, проникают внутрь, и после очищения крови при взаимодействии с гепатоцитами она поступает в центральные вены, выходящие из центра каждой дольки. Центральные вены собираются в более крупные и образуют печеночные вены, которые выносят кровь из печени и впадают в нижнюю полую вену.
Изменение размера воротной вены имеет важное диагностическое значение и может указывать на различные патологии, такие как цирроз, венозный тромбоз, заболевания селезенки и поджелудочной железы. В норме длина воротной вены составляет около 6-8 см, а диаметр просвета – до полутора сантиметров.
Система воротной вены не существует отдельно от других сосудистых систем. Природа предусмотрела возможность сброса «избыточной» крови в другие вены в случае нарушения гемодинамики в данной области. Хотя такие возможности ограничены и не могут длиться долго, они позволяют частично компенсировать состояние пациента при тяжелых заболеваниях печени или тромбозе самой вены, хотя иногда могут приводить к опасным состояниям, таким как кровотечения.
Связь между портальной веной и другими венозными системами организма осуществляется благодаря анастомозам, которые хорошо известны хирургам, часто сталкивающимся с острыми кровотечениями из зон анастомозирования.
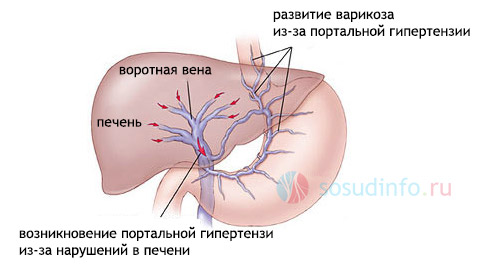
В здоровом организме анастомозы между воротной и полыми венами не выражены, так как не несут нагрузки. При патологии, когда поступление крови в печень затрудняется, происходит расширение воротной вены, увеличивается давление в ней, и кровь начинает искать альтернативные пути оттока, которыми становятся анастомозы.
Эти анастомозы называются портокавальными, что означает, что кровь, которая должна была поступить в воротную вену, направляется в полую вену через другие сосуды, соединяющие оба кровотока.
К наиболее значимым анастомозам воротной вены относятся:
- Соединение желудочных и пищеводных вен;
- Анастомозы между венами прямой кишки;
- Соустья вен передней стенки живота;
- Анастомозы между венами органов пищеварения и венами забрюшинного пространства.
В клинической практике наибольшее значение имеет анастомоз между желудочными и пищеводными венами. Если движение крови по воротной вене нарушено и она расширена, нарастает портальная гипертензия, и кровь устремляется в впадающие сосуды – желудочные вены. Эти вены имеют систему коллатералей с пищеводными, куда и перенаправляется венозная кровь, не попавшая в печень.
Поскольку возможности сброса крови в полую вену через пищеводные сосуды ограничены, перегрузка их лишним объемом приводит к варикозному расширению с риском кровотечения, которое может быть смертельно опасным. Продольно расположенные вены нижней и средней третей пищевода не способны сжиматься, но подвержены травмированию при приеме пищи, рвоте или рефлюксе из желудка. Кровотечения из варикозно измененных вен пищевода и начального отдела желудка часто встречаются при циррозе печени.
От прямой кишки венозный отток происходит как в систему воротной вены (верхняя треть), так и непосредственно в нижнюю полую вену, минуя печень. При повышении давления в портальной системе неизбежно развивается застой в венах верхней части органа, откуда кровь сбрасывается через коллатерали в среднюю вену ректума. Это клинически проявляется в виде варикозного расширения геморроидальных узлов – геморроя.
Третьим местом соединения двух венозных систем является брюшная стенка, где вены околопупочной области принимают на себя «излишки» крови и расширяются в сторону периферии. Это явление образно называют «головой медузы» из-за внешнего сходства с мифической Медузой Горгоной, у которой вместо волос были извивающиеся змеи.
Анастомозы между венами забрюшинного пространства и воротной веной не так выражены, как описанные выше, и их невозможно проследить по внешним признакам; они не склонны к кровоточивости.
Врачи подчеркивают важность воротной вены как ключевого элемента портального кровообращения. Эта вена собирает кровь из органов брюшной полости, включая селезенку, поджелудочную железу и кишечник, и направляет ее в печень для дальнейшей обработки. Строение системы портального кровообращения включает в себя не только воротную вену, но и множество мелких вен, что обеспечивает эффективный обмен веществ и детоксикацию. Заболевания, такие как тромбоз воротной вены или портальная гипертензия, могут приводить к серьезным осложнениям, включая асцит и печеночную недостаточность. Диагностика этих состояний требует комплексного подхода, включая ультразвуковое исследование и компьютерную томографию, что позволяет врачам своевременно выявлять проблемы и назначать адекватное лечение.

Видео: лекция по венам большого круга кровообращения
| Характеристика | Описание | Замечания |
|---|---|---|
| Функции воротной вены | Транспортировка крови, богатой питательными веществами, из органов пищеварения, селезенки и поджелудочной железы в печень для метаболизма и детоксикации. | Обеспечивает первую линию защиты организма от вредных веществ, поступающих из ЖКТ. |
| Строение системы портального кровообращения | Состоит из воротной вены, ее притоков (верхняя и нижняя брыжеечные, селезеночная вены) и печеночных вен. Кровь проходит через синусоиды печени перед возвращением в системный кровоток. | Система характеризуется наличием двух капиллярных сетей: в органах брюшной полости и в печени. |
| Заболевания воротной вены | Портальная гипертензия (повышенное давление в системе воротной вены), тромбоз воротной вены, портальная венозная гастропатия, цирроз печени (часто является причиной портальной гипертензии). | Заболевания часто связаны с заболеваниями печени, застойными явлениями и нарушением кровообращения. |
| Диагностика заболеваний воротной вены | УЗИ, КТ, МРТ, ангиография, лабораторные анализы (печеночные пробы, коагулограмма). | Выбор метода диагностики зависит от предполагаемого заболевания и клинической картины. Биопсия печени может потребоваться для подтверждения диагноза. |
| Признаки портальной гипертензии | Варикозное расширение вен пищевода и желудка, асцит (скопление жидкости в брюшной полости), спленомегалия (увеличение селезенки), печеночная энцефалопатия. | Симптомы могут быть неспецифичными и варьировать в зависимости от степени тяжести заболевания. |
| Лечение заболеваний воротной вены | Лечение основного заболевания (например, цирроза печени), медикаментозная терапия (для снижения давления в системе воротной вены), хирургическое вмешательство (например, создание портосистемного шунта). | Лечение должно быть комплексным и индивидуальным, направленным на улучшение кровотока и устранение симптомов. |
Патология портальной системы
Среди заболеваний венозной системы выделяются следующие состояния:
- Образование тромбов (вне и внутри печени);
- Синдром портальной гипертензии (СПГ), возникающий при заболеваниях печени;
- Кавернозная трансформация вен;
- Гнойное воспаление.
Воротная вена играет ключевую роль в системе портального кровообращения, обеспечивая транспорт крови от органов брюшной полости к печени. Она формируется из соединения верхней и нижней брыжеечных вен, собирая кровь от желудка, кишечника, селезенки и поджелудочной железы. Основная функция воротной вены заключается в доставке питательных веществ и токсинов в печень для дальнейшей обработки и детоксикации. Заболевания, связанные с воротной веной, могут включать тромбоз, который приводит к повышению давления в системе и может вызвать портальную гипертензию. Диагностика таких состояний часто осуществляется с помощью ультразвукового исследования и компьютерной томографии, что позволяет визуализировать состояние венозной системы и выявить возможные патологии. Понимание функций и заболеваний воротной вены важно для своевременного выявления и лечения заболеваний печени и других органов.

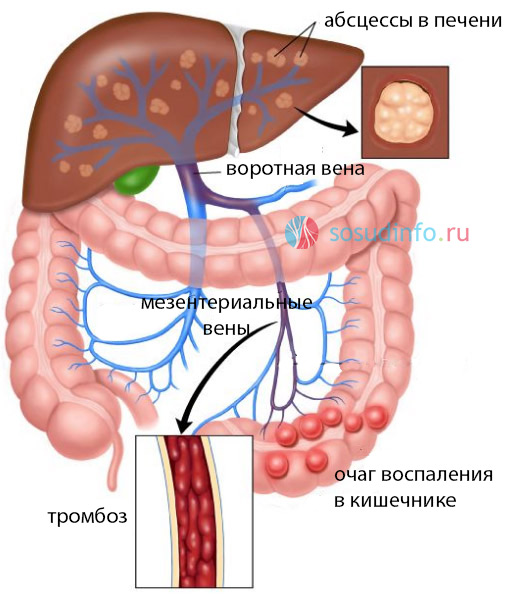
Тромбоз воротной вены
Тромбоз воротной вены (ТВВ) — это серьезное состояние, при котором в воротной вене образуются тромбы, затрудняющие движение крови к печени. Это заболевание приводит к повышению давления в сосудах, что называется портальной гипертензией.
По статистике, в развивающихся странах тромбообразование в воротной вене наблюдается у одной трети пациентов с синдромом портальной гипертензии. Более половины людей, скончавшихся от цирроза печени, имеют тромбы, выявляемые при посмертном исследовании.
К основным причинам тромбоза относятся:
- Цирроз печени;
- Злокачественные опухоли кишечника;
- Воспаление пупочной вены, возникающее при катетеризации у новорожденных;
- Воспалительные заболевания органов пищеварительной системы, такие как холецистит, панкреатит, язвы кишечника, колиты и другие;
- Травмы и хирургические вмешательства (шунтирование, удаление селезенки, желчного пузыря, пересадка печени);
- Нарушения гемостаза, включая некоторые неоплазии (полицитемия, рак поджелудочной железы);
- Определенные инфекции (туберкулез портальных лимфоузлов, цитомегаловирусная инфекция).
К редким причинам ТВВ можно отнести беременность и длительное использование оральных контрацептивов, особенно у женщин старше 35-40 лет.
Симптоматика включает сильные боли в животе, тошноту, диспепсические расстройства и рвоту. Также могут наблюдаться повышение температуры и кровотечения из геморроидальных узлов.
При хроническом прогрессирующем тромбозе, когда кровообращение по сосуду частично сохраняется, нарастают симптомы портальной гипертензии: в животе скапливается жидкость, увеличивается селезенка, возникает тяжесть или болезненность в левом подреберье, а вены пищевода расширяются, что повышает риск серьезных кровотечений.
Ультразвуковое исследование является основным методом диагностики ТВВ. На УЗИ тромб в воротной вене выглядит как плотное (гиперэхогенное) образование, заполняющее просвет вены и её ветвей. Дополнение УЗИ допплерометрией позволяет выявить отсутствие кровотока в пораженной области. Также характерным признаком является кавернозное перерождение сосудов из-за расширения мелких вен.
Небольшие тромбы в портальной системе можно обнаружить с помощью эндоскопического ультразвукового исследования, а компьютерная томография и магнитно-резонансная томография помогают точно определить причины и выявить возможные осложнения тромбообразования.
Видео: неполный тромбоз воротной вены на УЗИ

Синдром портальной гипертензии
Портальная гипертензия — это повышение давления в системе воротной вены, что может привести к образованию тромбов и серьезным заболеваниям внутренних органов, особенно печени.
В норме давление в воротной вене не превышает десяти миллиметров ртутного столба. Увеличение этого показателя хотя бы на 2 мм рт. ст. указывает на наличие портальной гипертензии. В таких случаях активизируются портокавальные анастомозы, что приводит к варикозному расширению коллатеральных венозных путей.
Основные причины портальной гипертензии:
- Цирроз печени;
- Синдром Бадда-Киари (тромбоз печеночных вен);
- Гепатиты;
- Тяжелые сердечные заболевания;
- Обменные расстройства, такие как гемохроматоз и амилоидоз, приводящие к необратимым повреждениям печени;
- Тромбоз селезеночной вены;
- Тромбоз воротной вены.
Симптомы, указывающие на портальную гипертензию, включают диспепсические расстройства, чувство тяжести в правом подреберье, желтуху, потерю веса и общую слабость. Классическими признаками повышенного давления в воротной вене являются спленомегалия — увеличение селезенки из-за венозного застоя, асцит (скопление жидкости в брюшной полости) и варикозное расширение вен нижней части пищевода, возникающее в результате шунтирования венозной крови.
Ультразвуковое исследование брюшной полости при портальной гипертензии покажет увеличение размеров печени и селезенки, а также наличие жидкости. Допплеровское ультразвуковое исследование позволяет оценить ширину сосудов и характер кровотока: воротная вена будет увеличена в диаметре, а просветы верхней брыжеечной и селезеночной вен расширены.
Кавернозная трансформация
При синдроме портальной гипертензии (СПГ), тромбофлебите воротной вены (ТВВ) и врожденных аномалиях вен печени, таких как сужение или отсутствие венозного ствола, часто встречается кавернома. Эта область кавернозной трансформации состоит из множества мелких переплетающихся сосудов, которые частично компенсируют недостаток кровотока в портальной системе. Кавернозная трансформация внешне напоминает опухоль, что и стало основанием для её названия.
Выявление каверномы у детей может быть косвенным признаком врожденных сосудистых аномалий печени. У взрослых она чаще указывает на развитие портальной гипертензии, вызванной циррозом или гепатитом.
Воспалительные процессы
К редким заболеваниям воротной вены относится острое гнойное воспаление с высокой склонностью к тромбозу. Основной причиной пилефлебита является острый аппендицит, который может привести к абсцессу в печени и в некоторых случаях к летальному исходу.
Симптомы воспаления воротной вены часто неясны, что затрудняет диагностику. Ранее диагноз ставился в основном посмертно, но с появлением МРТ качество диагностики значительно улучшилось, и пилефлебит теперь можно выявить на ранних стадиях.
К основным признакам пилефлебита относятся высокая температура, озноб, выраженная интоксикация и боли в животе. Гнойное воспаление воротной вены может повысить давление в сосуде, что может вызвать кровотечения из вен пищевода и желудка. Если инфекция проникает в печеночную ткань и образуются гнойные полости, это может привести к желтухе.
Лабораторные исследования при пилефлебите показывают признаки острого воспалительного процесса (увеличение СОЭ и лейкоцитов). Однако для точной диагностики необходимы такие методы, как УЗИ, допплерометрия, КТ и МРТ.
Диагностика патологии воротной вены
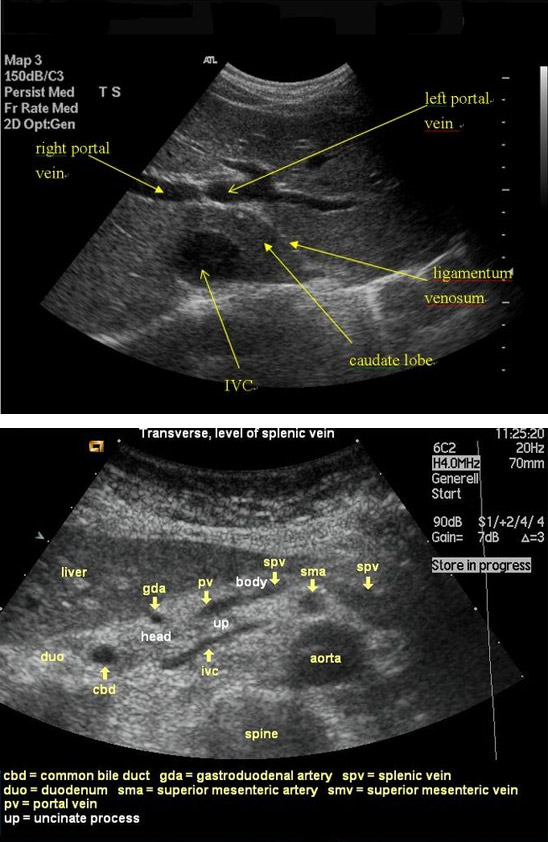
Основным способом диагностики изменений в воротной вене является ультразвуковое исследование (УЗИ). Этот метод безопасен, недорог и доступен для большинства людей. Процедура безболезненна, занимает немного времени и подходит для детей, беременных женщин и пожилых людей.
Современным дополнением к стандартному УЗИ является допплерография, позволяющая оценить скорость и направление кровотока. Воротная вена визуализируется в области ворот печени, где она делится на правую и левую ветви. При проведении допплерометрии кровь направляется к печени. Нормальным значением диаметра сосуда на УЗИ считается диапазон до 13 мм.
При тромбообразовании в вене можно обнаружить гиперэхогенное содержимое, которое будет неоднородным и заполнять часть или весь просвет сосуда, что приводит к полному прекращению кровотока. Цветное допплеровское картирование покажет отсутствие кровотока при полной обструкции тромбом или его пристеночный характер рядом с образовавшимся сгустком.
При портальной гипертензии (ПГ) на УЗИ врач может выявить расширение сосудистых просветов, увеличение объема печени, наличие жидкости в брюшной полости и снижение скорости кровотока на цветном допплере. Косвенным признаком ПГ могут служить кавернозные изменения, которые подтверждаются допплерометрией.
Кроме УЗИ, для диагностики заболеваний воротной вены также используют компьютерную томографию (КТ). К ее преимуществам относится возможность выявления причин изменений в портальной системе, а также осмотр паренхимы печени, лимфоузлов и других близлежащих образований. Однако недостатком этого метода является высокая стоимость и ограниченная доступность, особенно в небольших городах.
Магнитно-резонансная томография (МРТ) является одним из самых точных методов диагностики портального тромбоза. При портальной гипертензии обследование обязательно включает фиброгастродуоденоскопию (ФГДС) для оценки состояния портокавальных анастомозов в пищеводе, эзофагоскопию, а также, возможно, рентгеноконтрастное исследование пищевода и желудка.
Результаты инструментальных методов обследования дополняются анализами крови, в которых могут быть выявлены отклонения от нормы (лейкоцитоз, повышение уровня печеночных ферментов, билирубина и т. д.), а также жалобами пациента. Это позволяет врачу установить точный диагноз поражения портальной системы.
Вопрос-ответ
Каковы функции воротной вены?
Воротная вена собирает идущую от органов брюшной полости (кишечника, селезенки, желудка) кровь и несет ее в печень. Орган обеспечивает очистку крови, после чего происходит ее отток в общую систему кровообращения. Портальный кровеносный сосуд образуется слиянием селезеночной, нижней и верхней брыжеечных вен.
Что такое воротная вена?
Воротная вена – это крупный венозный сосуд, в который собирается кровь от всего желудочно-кишечного тракта. Воротная вена несет венозную кровь в ворота печени для обезвреживания, выработки желчи и отложения гликогена (источника энергии для тканей).
Как проверить воротную вену?
Компьютерную томографию брюшной полости – для определения варикозного расширения сосудов системы портальной вены, наличия асцита и увеличенной селезенки. Ультразвуковую допплерографию – для определения скорости портального кровотока. Ангиографию – для установления локализации и размера тромба.
Как диагностировать портальную гипертензию?
«Золотым» стандартом диагностики портальной гипертензии является измерение венозного давления в воротной вене. Это инвазивное исследование, которое проводится с помощью сердечного катетера, введенного через локтевую вену. Увеличение разницы показателей более 10 мм.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска для заболеваний печени и портальной системы. Это поможет выявить проблемы на ранних стадиях и предотвратить серьезные осложнения.
СОВЕТ №2
Обратите внимание на свое питание. Употребление здоровой пищи, богатой клетчаткой и низкой по содержанию жиров, может помочь поддерживать здоровье печени и улучшить функции воротной вены.
СОВЕТ №3
Избегайте злоупотребления алкоголем и наркотиками, так как они могут негативно влиять на здоровье печени и портального кровообращения. Умеренность в этих вопросах поможет сохранить вашу печень в хорошем состоянии.
СОВЕТ №4
Если у вас есть симптомы, такие как боли в животе, отеки или изменения в стуле, не откладывайте визит к врачу. Раннее обращение за медицинской помощью может значительно улучшить прогноз при заболеваниях, связанных с воротной веной.