Причины
Причины серповидноклеточной анемии связаны с физико-химическими характеристиками гемоглобина, в частности его растворимостью и подвижностью. В данном случае речь идет не о нормальном гемоглобине HbA, который отвечает за дыхание и питание клеток, а о аномальном гемоглобине HbS, возникшем в результате мутации и заменившем HbA у пациентов с этим заболеванием. Гемоглобин S стал первым из всех дефектных гемоглобинов, который был описан и расшифрован. Существуют и другие аномальные формы гемоглобина, такие как C и G Сан-Хосе, но они не вызывают столь тяжелого течения болезни.
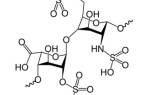
Гемоглобин, содержащийся в эритроцитах людей с серповидноклеточной анемией, отличается лишь одной аминокислотой. В 6-ом положении β-цепи вместо глютаминовой кислоты, обладающей кислым зарядом, находится валин с нейтральным зарядом. Это замещение приводит к значительным изменениям в заряде молекулы гемоглобина и, следовательно, в его свойствах.
Поскольку заболевание передается от родителей к детям, можно предположить, что причиной этого дефекта является ген, возникший в результате мутации. Мутации генов происходят постоянно и могут быть как полезными, так и вредными. Генетические исследования подтвердили, что аномалия связана со структурным геном бета-цепи, где происходит замена одного основания на другое (аденин на тимин) в 6-ой аминокислоте. Для лучшего понимания некоторых генетических терминов, стоит отметить, что последовательность аминокислот в белке (гемоглобин является белком) кодируется тремя нуклеотидами, которые контролируются определенными генами и называются кодирующими тринуклеотидами, кодонами или триплетами.
В данном случае получается следующее:
- Нетронутый мутацией ген (триплет у здоровых людей – ГАГ) отвечает за образование нормального гемоглобина (HbA);
- У больных, в результате точечной мутации, происходит замена аденина на тимин, и кодирующим тринуклеотидом становится ГТГ.
В результате таких изменений на генетическом уровне возникают следующие негативные последствия:
- Замена отрицательно заряженной глютаминовой кислоты на нейтральный валин;
- Изменение заряда молекулы HbS, а значит, и физико-химических свойств гемоглобина.
Если ребенок унаследует ген серповидноклеточной анемии от обоих родителей, он станет гомозиготой по этому признаку (то есть, SS), и его красный кровяной пигмент будет представлять собой HbSS, что приведет к проявлению тяжелого заболевания вскоре после рождения. Если же малыш окажется гетерозиготным (с гемоглобином HbAS), то, поскольку болезнь проявляется в гомозиготной форме HbS, патология будет скрыта в обычных условиях, но аномалия останется. Она может проявиться в будущем поколении, если встретит ген, несущий аналогичную информацию, или же у самого носителя гена серповидноклеточной анемии в условиях стресса (например, при недостатке кислорода или обезвоживании).
Серповидноклеточная анемия представляет собой наследственное заболевание, которое возникает из-за мутации в гене, отвечающем за синтез гемоглобина. Врачи отмечают, что это приводит к изменению формы эритроцитов, которые становятся жесткими и серповидными, что затрудняет их движение по сосудам. Симптомы заболевания могут варьироваться от легкой усталости и анемии до острых болей и осложнений, таких как инсульты или инфекции. Лечение включает в себя поддерживающую терапию, применение гидроксимочевины и, в некоторых случаях, пересадку костного мозга. Прогноз зависит от тяжести заболевания и своевременности лечения, однако многие пациенты могут вести активный образ жизни при правильном подходе к терапии и регулярном наблюдении у специалистов.

Почему эритроциты приобретают такую необычную форму?
Еще в 20-х годах XX века было установлено, что формирование серповидных эритроцитов связано с нехваткой кислорода. Дефицит этого жизненно важного элемента приводит к следующим изменениям:
- В HbSS между остатками валина, который не соответствует нормальному гемоглобину, образуются гидрофобные связи.
- Молекула гемоглобина начинает «избегать» воды.
- Происходит линейная кристаллизация молекул HbSS.
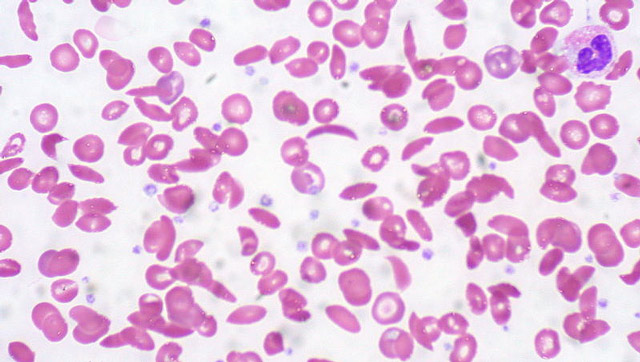
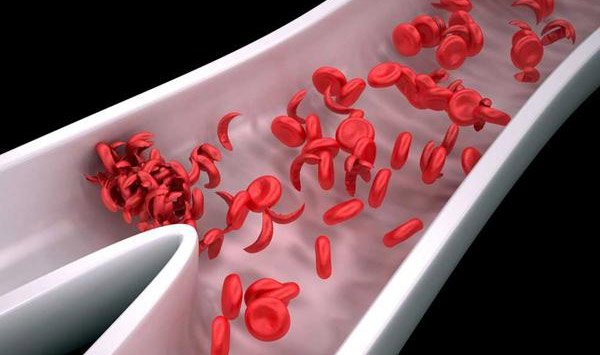
- Кристаллы внутри гемоглобина S нарушают структуру мембран красных кровяных телец, заставляя их принимать форму серпа.
Важно отметить, что не все клетки навсегда теряют привычный вид. У некоторых эритроцитов этот процесс может быть обратимым, поэтому в мазках крови можно встретить как серповидные, так и нормальные формы.
Красные кровяные клетки могут восстановиться при повышении парциального давления кислорода. Однако те эритроциты, которые «распознаются» системой мононуклеарных фагоцитов, погибают преждевременно и удаляются из кровотока. Это приводит к анемии, которая характеризуется предрасположенностью к тромбообразованию и ускоренным разрушением клеток с аномальным гемоглобином, особенно в случае необратимой серповидности. Такие эритроциты имеют короткий срок жизни: если нормальные клетки могут находиться в крови до 3,5 месяцев, то серпообразные погибают в течение 15-30 дней. Анемия требует производства новых эритроцитов, что приводит к увеличению количества молодых форм — ретикулоцитов, а также к эритроидной гиперплазии костного мозга, сопровождающейся изменениями в костной системе (скелет, череп).
Серповидные эритроциты становятся жесткими, теряя уникальные свойства, такие как эластичность и способность деформироваться для прохождения через узкие сосуды. Это затрудняет движение по капиллярам и замедляет продвижение других форменных элементов крови. В результате происходит сгущение крови, увеличение ее вязкости и нарушение кровотока, особенно в мелких сосудах, что приводит к застою в микроциркуляторном русле. Следствием этих изменений становится порочный круг, для которого характерны следующие признаки:
- Замедление кровотока (особенно в микроциркуляторном русле).
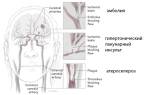
- Очаговые нарушения кровообращения (инфаркты) в костной системе и внутренних органах, вызванные тромбозами мелких сосудов серпообразными эритроцитами.
- Хроническая гемолитическая гиперплазия костного мозга.
- Эпизодические кризы, сопровождающиеся болями в животе, а также суставными и мышечными болями.
Наиболее подвержены риску замедления кровотока те органы, которые особенно нуждаются в кислороде. Разрушение серповидных эритроцитов в сосудах селезенки часто приводит к тромбозу этих сосудов, что может вызывать повторные инфаркты органа и, как следствие, атрофию селезенки.
| Стадия/Аспект | Описание | Замечания/Лечение |
|---|---|---|
| Развитие | Наследственное заболевание, обусловленное мутацией гена бета-глобина, кодирующего белок гемоглобина. Мутация приводит к синтезу аномального гемоглобина S (HbS), который полимеризуется при низком парциальном давлении кислорода, формируя жесткие, серповидные эритроциты. | Генетическое консультирование для семей с риском. Пренатальная диагностика возможна. |
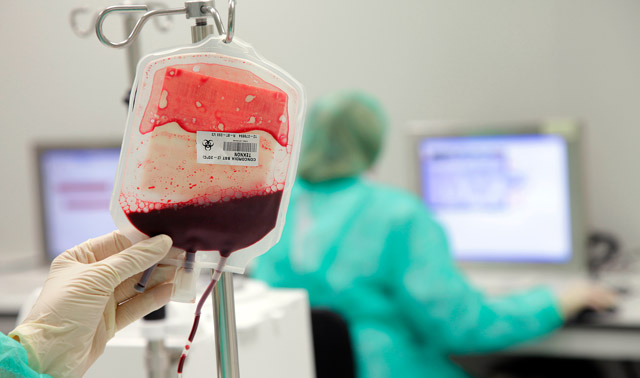
| Симптомы (детство) | Частые инфекции (пневмония, сепсис), задержка роста, бледность кожи, желтуха, боль в костях, увеличение селезенки (спленомегалия), одышка, утомляемость. | Антибиотики для профилактики и лечения инфекций, фолиевая кислота для стимуляции кроветворения, болеутоляющие препараты. Трансфузии крови при кризах. |
| Симптомы (взрослость) | Повторяющиеся болевые кризы (серповидноклеточные кризы), повреждение органов (почки, печень, селезенка, легкие, мозг), язвенная болезнь желудка, импотенция, некроз костей, инсульт, приапизм. | Гидратация, кислородная терапия, анальгетики (опиоиды при сильных болях), трансфузии крови (включая обменные переливания), гидроксимочевина (для стимуляции продукции фетального гемоглобина). |
| Лечение | Поддерживающая терапия, направленная на предотвращение и лечение осложнений. Трансплантация костного мозга (аллогенная трансплантация) – радикальный метод лечения, но с рисками. Генная терапия – перспективное направление. | Регулярные медицинские осмотры, профилактика инфекций, вакцинация, контроль за функцией органов. |
| Прогноз | Зависит от тяжести заболевания и доступности лечения. Без лечения – низкая продолжительность жизни. С современным лечением – существенное улучшение качества и продолжительности жизни. | Ранняя диагностика и своевременное лечение значительно улучшают прогноз. Постоянный мониторинг состояния пациента необходим. |
Нормальный гемоглобин и серповидноклеточность
Иногда серповидные красные кровяные тельца вызывают беспокойство у врачей, даже у пациентов с нормальным уровнем гемоглобина и без серьезных заболеваний, таких как серповидноклеточная анемия. Это может происходить под воздействием различных внеэритроцитарных факторов:
- Низкий уровень pH, что снижает кислородную насыщенность крови и изменяет форму эритроцитов.
- Повышение температуры тела, усиливающее поглощение кислорода.
- Анемия любой этиологии, при которой кровь не получает достаточного количества кислорода.
- Беременность и роды.
В таких случаях серповидные красные кровяные тельца теряют свои функции, что увеличивает вязкость крови и затрудняет кровоток в микроциркуляторном русле. Однако с внеэритроцитарными факторами (при нормальном гемоглобине в эритроцитах) можно справиться с помощью терапии, или они могут исчезнуть самостоятельно, если это временные условия, например, лихорадка или беременность. При серповидноклеточной анемии все перечисленные факторы могут усугубить ситуацию и закрепить порочный круг.
Серповидноклеточная анемия — это наследственное заболевание, которое вызывает аномальную форму эритроцитов, что приводит к их преждевременному разрушению и недостатку кислорода в тканях. Люди, страдающие от этой болезни, часто испытывают сильные боли, усталость и частые инфекции. Симптомы могут варьироваться от легких до тяжелых, и их проявление зависит от индивидуальных особенностей организма. Лечение включает в себя управление симптомами, профилактику осложнений и, в некоторых случаях, трансплантацию костного мозга. Прогноз для пациентов с серповидноклеточной анемией значительно улучшился благодаря современным методам лечения и поддерживающей терапии, однако важно помнить, что заболевание требует постоянного медицинского наблюдения и индивидуального подхода.

Распространенность гена серповидноклеточной анемии
Серповидноклеточная анемия
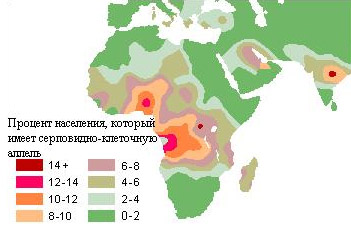
Серповидноклеточная анемия — это заболевание с неравномерным распространением по всему миру. Оно чаще встречается в тропических и субтропических регионах Западного полушария. Наибольшее количество случаев аномального гемоглобина S наблюдается в Африке, особенно в Уганде, Камеруне, Конго и на побережье Гвинейского залива. Это создает мнение о том, что HbS является специфическим «африканским» гемоглобином. Однако это утверждение не совсем корректно.
Аномальная форма гемоглобина также встречается в странах Азии и на Ближнем Востоке. Кроме того, ген серповидноклеточной анемии присутствует в теплых климатах некоторых европейских стран, таких как Греция, Италия и Португалия, где в отдельных регионах частота его встречаемости может достигать 27-32%.
Важно учитывать активную миграцию последних лет. Хотя гетерозиготы могут добираться до Европы на лодках, маловероятно, что люди с гомозиготной формой серповидноклеточной анемии отправятся в такое путешествие. Тем не менее, обосновавшись на новом месте, они могут создавать семьи и иметь детей, что увеличивает вероятность появления гомозигот и самой болезни. Не исключены и межэтнические браки, что может изменить распространение гемоглобиноза SS на планете.
Заболевание (гомозиготная форма HbS) обычно проявляется у детей в возрасте от 3 до 6 месяцев. Оно протекает в виде кризов и прогрессирует, что значительно задерживает и изменяет общее развитие ребенка. Большинство детей не доживают до 5 лет, некоторые достигают 10-летнего возраста, а лишь немногие в Африке становятся взрослыми. В экономически развитых странах (таких как Великобритания, Германия, США и др.) течение болезни может быть иным, так как доступ к качественному питанию и медицинскому обслуживанию способствует улучшению качества и продолжительности жизни. В США зарегистрированы случаи, когда люди с серповидноклеточной анемией доживали до 50 и 60 лет.
Серповидноклеточная анемия
Симптоматика данного заболевания настолько разнообразна, что недуг получил прозвище «Великий имитатор».
Серповидноклеточная анемия (СКА) проявляется вскоре после рождения и считается заболеванием детского возраста. Она крайне редко встречается у подростков и взрослых, хотя случаи среди молодых людей возможны. Наличие СКА в среднем возрасте — это скорее исключение, наблюдаемое, например, в обеспеченных семьях в США. В Африке до 50% новорожденных не доживают до года, и симптомы болезни проявляются практически сразу после рождения.
Некоторые ученые выделяют три стадии течения заболевания:
- От 5-6 месяцев до 2-3 лет;
- От 3 до 10 лет;
- Старше 10 лет (затяжная форма).
Важно отметить, что у новорожденных симптомы болезни, как правило, отсутствуют. Наличие гена серповидноклеточной анемии можно определить только с помощью генетического тестирования. Внешний вид младенца обычно здоровый, так как их эритроциты имеют нормальную двояковогнутую форму благодаря фетальному гемоглобину. Однако вскоре этот гемоглобин начнет заменяться гемоглобином S. К примерно полугоду фетальный Hb полностью исчезает из красных кровяных клеток, и начинается развитие болезни, если ген серповидноклеточной анемии унаследован от обоих родителей. Кодирование последовательности аминокислот в глобине происходит с помощью триплета ГТГ (вместо ГАГ), что приводит к синтезу патологического гемоглобина и изменению формы красных кровяных телец. Направить этот процесс в нужное русло невозможно, так как гомозиготное состояние гена серповидноклеточной анемии этому не способствует.
У маленьких детей, после исчезновения фетального гемоглобина и замещения его HbSS, появляются первые признаки заболевания:
- Уменьшение аппетита;
- Повышенная восприимчивость к инфекциям;
- Раздражительность и беспокойство;
- Желтушность кожи и слизистых оболочек;
- Увеличение селезенки;
- Замедление общего развития.
Поскольку заболевание имеет три стадии и его называют «великим имитатором», читателям будет интересно более подробно ознакомиться с его особенностями.

Первые признаки болезни
Иногда в первом периоде могут проявляться симптомы гемолитической анемии (ГА), и больше никаких признаков заболевания не наблюдается. Однако случаи, когда ГА является единственным проявлением болезни, встречаются крайне редко. Анемия не всегда указывает на тяжесть течения заболевания: пациенты часто чувствуют себя относительно хорошо и не испытывают серьезных жалоб. Это связано с тем, что кривая диссоциации патологического гемоглобина смещена вправо по сравнению с нормальным, что снижает его сродство к кислороду и облегчает его отдачу тканям.
Классический вариант первого периода характеризуется тремя основными симптомами:
- Болезненная опухоль костей конечностей;
- Появление гемолитических кризов (это наиболее частая причина летального исхода);
- Инфаркты легких.
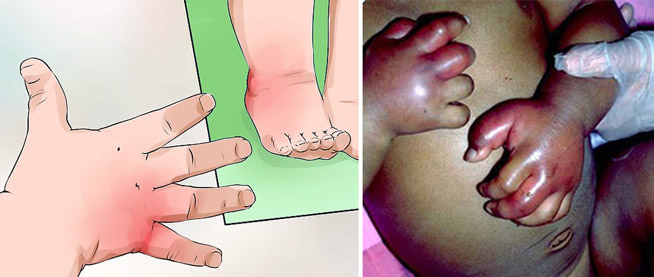
На начальном этапе заболевания воспалительный характер опухолей, охватывающих различные участки костно-суставной системы (стопы, голени, кисти рук и суставы), вызывает сильную болезненность. Морфология этого симптома заключается в образовании тромбов в сосудах, которые питают ткани, а также в наличии серповидных клеток крови.
Второе, наиболее опасное проявление заболевания – гемолитический криз, который у 12% пациентов может быть первым признаком болезни. Часто он возникает на фоне перенесенных инфекций (корь, пневмония, малярия). Присоединение криза к воспалительно-инфекционному процессу значительно ухудшает течение болезни и состояние пациента, что фиксируется в лабораторных анализах крови:
- Уровень гемоглобина стремительно снижается;
- Общее количество эритроцитов уменьшается, так как серповидные клетки имеют короткий срок жизни, а нормальных красных кровяных телец в мазке практически не остается;
- Резко падает гематокрит.
Клинически это проявляется ознобом, значительным повышением температуры, возбуждением и нарастанием анемической комы. К сожалению, большинство детей погибает через несколько часов после начала таких острых событий. Однако если пациента удается спасти, то в дальнейшем можно ожидать изменения лабораторных показателей (повышение неконъюгированного билирубина и уробилина в моче) и интенсивную желтушность кожи (особенно у людей белой расы), склер и видимых слизистых.
Иногда в первом периоде могут возникать и другие кризы, для которых характерна гипоплазия костного мозга, что приводит к выраженной анемии и снижению количества молодых форм эритроцитов (ретикулоцитов) в крови. Апластические кризы чаще всего возникают на фоне инфекционных заболеваний и более распространены в африканских странах, где в сезон дождей наблюдается всплеск инфекций. Симптомы апластического криза включают слабость, головокружение, резкое ухудшение состояния и развитие сердечной недостаточности.
Тем не менее, это не все кризы, с которыми может столкнуться больной ребенок. У детей могут наблюдаться секвестрационные кризы, причиной которых является застой крови в печени и селезенке, хотя явные признаки гемолиза могут отсутствовать. Однако симптомы такого криза ярко указывают на тяжелое состояние малыша:
- Быстрое увеличение селезенки и печени;
- Сильные боли в животе, при которых колени ребенка согнуты и прижаты к животу;
- Ярко выраженная желтуха;
- Уровень гемоглобина падает до 20 г/л;
- Нередко – коллапс.
Причиной подобного криза чаще всего является тромбоцитопения.
Таким образом, для описываемого заболевания характерны два основных типа кризов:
- Тромботический или болевой (ревматоидный, абдоминальный, сочетанный);
- Анемический (гемолитический, апластический, секвестрационный).
Еще один важный признак, наблюдаемый в начале болезни, – легочные эмболии, возникающие в результате тромбоза легочных сосудов аномальными кровяными тельцами. Симптомы (внезапная боль в грудной клетке, одышка, кашель) указывают на тяжелое состояние пациента, хотя летальный исход в таких случаях происходит сравнительно редко.
Вторая фаза
На втором этапе прогрессирования заболевания проявляются различные симптомы, которые могут возникнуть сразу после гемолитического криза или развиваться постепенно. В этот период также появляются новые проявления, связанные с тромбозами внутренних органов. Симптоматика второго этапа включает:
- Общую слабость и повышенную утомляемость;
- Бледность кожи с легкой желтизной;
- Продолжительность жизни эритроцитов не превышает одного месяца;
- Увеличение активности костного мозга;
- Изменения в костной системе (например, «башенный» череп, искривление позвоночника, удлиненные и тонкие конечности);
- Увеличение селезенки и печени, что приводит к значительному увеличению живота. Поражения печени, вызванные ишемией и последующим некрозом гепатоцитов, проявляются как гепатиты, усиленный гемолиз с вторичным гемохроматозом, холангитом и калькулезным холециститом (образование камней в желчном пузыре). В большинстве случаев это приводит к циррозу;
- Проблемы с сердечно-сосудистой системой: увеличение сердца, учащенный пульс, изменения на ЭКГ. Часто наблюдается сердечная недостаточность, которую одни исследователи связывают с ишемией миокарда, а другие — с тромбозами легочных сосудов и кардиодистрофией. Поражения сердца могут привести к диагностическим ошибкам, так как симптомы напоминают ревматические пороки сердца, особенно если у пациента имеются суставные изменения;
- Тромбозы почечных сосудов, инфаркты и кровотечения (как макро-, так и микрогематурия), что может привести к железодефицитной анемии и почечной недостаточности;
- Неврологические проявления, напоминающие диффузный энцефалит, возникающие на фоне сосудистых нарушений (головные боли, головокружение, судороги, парестезии, параличи черепно-мозговых нервов, гемиплегия);
- Нарушения зрения вплоть до слепоты (отслойка сетчатки, изменения глазного дна, кровоизлияния);
- Образование трофических язв;
- Абдоминальные кризы (вызванные тромбозом мелких сосудов брыжейки), которые могут привести к шоку и смерти пациента из-за сильной боли.
Большинство детей с серповидной анемией погибает именно на втором этапе. Основными причинами смерти являются гемолитическая анемия, сердечная недостаточность и нарушения мозгового кровообращения. Тяжелое течение болезни усугубляется инфекциями, на фоне которых дети, как правило, не доживают до 5-летнего возраста.
Затяжная форма
На протяжении более десяти лет пациенты с синдромом Костмана (СКА) встречаются крайне редко. Однако с улучшением условий жизни и качеством медицинского обслуживания некоторые из них достигают взрослого возраста. Важно отметить, что такие люди часто остаются неполноценными: у них проявляются инфантильность, астеничность и недостаточное развитие в различных аспектах. Обычно их сопровождает гемолитическая анемия и аспления, возникающие в результате аутоспленэктомии. Инфаркты селезенки приводят к образованию рубцов, уменьшению размеров органа и его сморщиванию. Из-за недостаточной функции селезенки замедляется выработка иммуноглобулинов, что значительно ослабляет иммунную систему. Любая инфекция может привести к сепсису и даже к летальному исходу.
В этот период часто наблюдаются абдоминальные кризы и неврологические расстройства, которые усиливают гемолиз и желтуху.
Беременность у женщин, достигших половой зрелости, протекает крайне тяжело и зачастую заканчивается выкидышем или рождением мертвого ребенка. Кроме того, у женщины могут возникнуть серьезные осложнения, так как во время беременности у нее развивается тяжелая анемия, что может привести к шоку, коме и смерти.
Лечение
Такого метода лечения, который мог бы навсегда избавить человека от серьезного заболевания, не существует. Для гетерозиготных носителей (HbAS) рекомендуется следовать определенным советам: избегать алкоголя и курения, не подниматься в горы и не перегружать себя физической работой. Это поможет сохранить патологический гемоглобин в эритроцитах в «спящем» состоянии. Гомозиготам, страдающим серповидноклеточной анемией (СКА), необходимо полноценное лечение, которое включает:
- Борьбу с анемией и улучшение качества красных кровяных клеток (трансфузии эритроцитарной массы, прием гидроксимочевины в капсулах);
- Обезболивание (использование наркотических анальгетиков: промедол, морфий, трамадол);
- Устранение избытка железа, высвободившегося из разрушенных эритроцитов (десферал, эксиджад);
- Лечение инфекций (применение антибиотиков);
- Профилактику образования и разрушения серповидных клеток (кислородотерапия).
В некоторых случаях при СКА может потребоваться хирургическое вмешательство. Например, почечные кровотечения могут быть настолько длительными и интенсивными, что возникает необходимость в удалении кровоточащего участка почки или всей почки. Однако операция может быть нецелесообразной, если наблюдаются абдоминальные кризы, имитирующие хирургические заболевания (аппендицит, холецистит, кишечная непроходимость).
Видео: серповидноклеточная анемия в программе “Жить здорово”
Видео: лекция по биохимии гемоглобина + серповидноклеточная анемия
Вопрос-ответ
Как проявляется серповидноклеточной анемия?
Признаки серповидноклеточной анемии могут быть следующими: усталость, слабость и бледность кожи. Болевые кризисы (вазоокклюзионные кризы). Эпизоды сильной боли возникают, когда серповидные эритроциты блокируют приток крови через крошечные кровеносные сосуды к груди, животу и суставам.
Сколько живут люди с серповидноклеточной анемией?
Это заболевание ощутимо сокращает продолжительность жизни. Обычно после 10 лет заметно ухудшается качество жизни и развиваются осложнения. Достаточно часто люди с серповидноклеточной анемией погибают в детском возрасте. Согласно статистике, средняя продолжительность жизни с этим диагнозом – 50 лет.
Можно ли вылечить серповидно-клеточную анемию?
Радикальное лечение. Трансплантация гемопоэтических стволовых клеток остается единственным методом радикального лечения серповидноклеточной анемии. Учитывая риски, связанные с этой терапией, она, как правило, ограничена категорией пациентов с запущенными осложнениями заболевания.
Как определить серповидноклеточную анемию?
Для подтверждения серповидноклеточной анемии может использоваться особый анализ крови под названием электрофорез. Предотвращению криза может способствовать избегание действий, которые могут спровоцировать криз, а также своевременное лечение инфекций и других заболеваний.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Люди с серповидноклеточной анемией должны регулярно посещать врача для контроля состояния здоровья и раннего выявления возможных осложнений.
СОВЕТ №2
Следите за своим питанием. Убедитесь, что ваш рацион богат витаминами и минералами, особенно фолиевой кислотой, витамином B12 и железом, которые могут помочь в поддержании уровня гемоглобина.
СОВЕТ №3
Избегайте стрессов и переохлаждения. Стресс и резкие изменения температуры могут спровоцировать кризы. Научитесь методам релаксации и старайтесь поддерживать комфортную температуру тела.
СОВЕТ №4
Обсуждайте свои симптомы с врачом. Не стесняйтесь сообщать о любых изменениях в вашем состоянии, так как это поможет врачу скорректировать лечение и улучшить качество вашей жизни.