Краткая история открытия
В человеческом организме гепарин образуется в печени, что было установлено еще во время первых исследований этого гликозаминогликана. Название вещества происходит от древнегреческого слова «ἧπαρ», что переводится как «печень». Этот естественный антикоагулянт был случайно открыт в начале 20 века (в 1916 году) молодым практикующим врачом. Первым, кто заметил противосвертывающие свойства гепарина, стал студент Джей Маклин, изучавший функции тромбоцитарных факторов. Ожидая, что неизвестное вещество будет способствовать свертыванию крови, он с удивлением обнаружил, что гепар-фосфатиды, полученные из печени и сердца, наоборот, препятствуют образованию сгустков.
Наблюдения этого любознательного студента не остались незамеченными: его результаты были опубликованы и стали доступны для широкой аудитории исследователей.
Синтез гепарина в организме в основном осуществляется тучными клетками, которые располагаются в различных тканях, особенно в печени. В качестве исходных компонентов для создания этого антикоагулянта используются глюкоза (C6H12O6) и неорганический сульфат (SO3–).
Гепарин является одним из наиболее известных антикоагулянтов, широко применяемых в медицинской практике. Врачи отмечают, что он выпускается в различных формах, включая инъекции и мази, что позволяет выбрать наиболее подходящий способ применения в зависимости от клинической ситуации. Основные показания к использованию гепарина включают профилактику и лечение тромбообразования, а также лечение венозной тромбоэмболии.
Специалисты подчеркивают важность правильной дозировки и контроля за состоянием пациента, так как гепарин может вызывать побочные эффекты, такие как кровотечения. Врачи рекомендуют регулярный мониторинг параметров свертываемости крови, чтобы избежать осложнений. В целом, при соблюдении всех рекомендаций, гепарин остается эффективным и безопасным средством в арсенале врачей для лечения и профилактики тромбообразования.

Широкое поле деятельности
Открытое и выделенное вещество получило широкое распространение в медицинской практике по всему миру и спасло множество жизней. Популярность этого антикоагулянта основана на его многообразных свойствах:
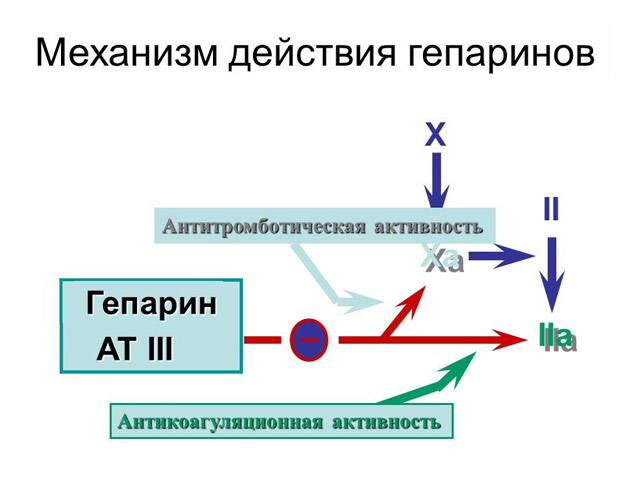
- Связывается с фактором AT III, который тормозит активированные факторы коагуляции (такие как тромбин, FIXa и FXIIa). Эта характеристика является основой механизма действия вещества.
- Улучшает кровообращение в почках и повышает устойчивость сосудистых стенок к кровяному потоку (за счет снижения вязкости крови) в головном мозге.
- Влияет на активность ряда важных ферментов:
- снижает чрезмерную активность гиалуронидазы при распространении метастазов злокачественных опухолей;
- участвует в регуляции обмена жиров, увеличивая активность липопротеинлипазы — фермента, расщепляющего липиды (триглицериды, хиломикроны и липопротеиды очень низкой плотности), что важно для профилактики атеросклероза;
- усиливает активность ДНК-полимеразы, тирозингидроксилазы мозга, профермента пепсиногена и подавляет действие РНК-полимеразы, АТФазы миозина, пепсина, пируваткиназы.
- Влияет на гормональный баланс, например:
- подавляет избыточную выработку минералокортикоида альдостерона, поддерживая кислотно-основное равновесие (избыточный синтез этого гормона может привести к алкалозу, артериальной гипертензии и застойной сердечной недостаточности);
- связывает адреналин, основной гормон мозгового вещества надпочечников, который активирует симпатическую нервную систему, сужает сосуды и вызывает повышение артериального давления;
- усиливает активность паратиреоидного гормона — главного регулятора обмена кальция;
- модулирует гормональный ответ яичников на стимуляцию.
Все эти преимущества и недостатки подробно изложены в инструкции к препарату в разделах «фармакологическое действие» и «побочные эффекты».
| Характеристика | Форма выпуска | Показания к применению |
|---|---|---|
| Антикоагулянт прямого действия, ингибирует факторы свертывания крови (преимущественно фактор Ха и тромбин) | Раствор для инъекций (в ампулах, флаконах) Гель для наружного применения Мазь |
Профилактика и лечение тромбозов глубоких вен, легочной эмболии, инфаркта миокарда, инсульта, фибрилляции предсердий, диссеминированного внутрисосудистого свертывания крови (ДВС-синдром) Профилактика тромбозов при хирургических вмешательствах, травмах, длительной иммобилизации |
| Выпускается в различных дозировках (в зависимости от формы выпуска) | ||
| Быстрое начало действия (при внутривенном введении) | ||
| Высокая биодоступность при подкожном введении | ||
| Выводится преимущественно почками | ||
| Может вызывать побочные эффекты (кровотечения, тромбоцитопения, аллергические реакции) |
Никаких таблеток – только уколы, мази и гели
Гепарин доступен в нескольких фармацевтических формах:
- Инъекционный раствор (уколы) для венозного или подкожного введения.
- Средство для наружного применения (мазь или гель).
- Ректальные суппозитории (свечи с гепарином, используемые в проктологии).
Гепарин в растворах обычно вводят внутривенно капельно, что обеспечивает максимальную эффективность. Рекомендуемая доза составляет 15 МЕ на килограмм массы тела в час. Также возможны внутривенные инъекции по 5-10 тысяч МЕ с интервалами от 4 до 6 часов. Для профилактики рекомендуется подкожное введение гепарина с разделением суточной дозы (20-30 тысяч МЕ) на 2-3 приема.
Парентеральное введение гепарина в больших дозах чаще всего осуществляется в стационарных условиях и требует лабораторных анализов системы гемостаза (АЧТВ, ТВ и время свертывания крови). Терапия считается успешной, если наблюдается удлинение показателей: АЧТВ и ТВ в 2 раза, а время свертывания в 2-3 раза.
Применение гепарина при экстракорпоральном кровообращении или гемодиализе требует индивидуального подхода к расчету дозы, основываясь на физиологических характеристиках (вес) и показателях коагуляции крови.
Гепарин — это антикоагулянт, который широко используется в медицинской практике для предотвращения и лечения тромбообразования. Он выпускается в различных формах, включая инъекции, растворы и мази, что делает его удобным для применения в разных клинических ситуациях. Основные показания к использованию гепарина включают венозные тромбоэмболии, инфаркт миокарда и профилактику тромбозов после хирургических вмешательств.
Многие пациенты отмечают его эффективность в снижении риска тромбообразования, однако важно помнить о необходимости контроля дозировки и мониторинга состояния, так как неправильное применение может привести к осложнениям, таким как геморрагия. Врачи подчеркивают, что гепарин должен назначаться с учетом индивидуальных особенностей пациента, что обеспечивает максимальную безопасность и эффективность лечения.

Видео: пример инъекции гепарина
Поведение в организме
Биодоступность препарата «гепарин» зависит от метода введения. Наиболее быстрое действие наблюдается при внутривенном введении. При внутримышечных инъекциях эффект может проявиться в течение получаса, а при подкожных уколах время ожидания увеличивается до 60 минут. Гепарин, обычно связанный с белками, активно поглощается клетками сосудистых стенок (эндотелиоцитами) и элементами мононуклеарной фагоцитарной системы. После этого он накапливается в печени и селезенке.
Выведение метаболитов гепарина происходит через почки, которые удаляют его в виде низкомолекулярных фрагментов, образующихся под воздействием почечной эндогликозидазы. В некоторых случаях, особенно при высоких дозах, гепарин может быть обнаружен в моче в активной форме.
Гепарин не проникает через плацентарный барьер, а в грудное молоко попадает в крайне малых количествах.
Для детей дозировка корректируется в зависимости от возраста с учетом результатов лабораторных исследований гемостаза.

Основное применение гепарина в растворе
Говоря о многообразных свойствах гепарина, стоит обратиться к официальной инструкции, где указаны основные показания к применению этого вещества, способствующего предотвращению свертывания крови. Также в инструкции описаны формы выпуска и методы введения. Далее можно более подробно рассмотреть механизмы реакций, в которых участвует гепарин.
Инструкция перечисляет следующие показания к применению данного антикоагулянта (речь идет о гепарине в растворе, измеряемом в единицах действия (ЕД) и применяемом для внутривенного или подкожного введения):
- Тромбозы артериальных и венозных сосудов: сердечных артерий, почечных вен, тромбоз глубоких вен (ТГВ), чаще всего нижних конечностей, тромбофлебиты.
- Тромбоэмболии (закупорка сосуда оторвавшимся фрагментом сгустка крови – эмболом): особенно опасна тромбоэмболия легочной артерии (ТЭЛА).
- Заболевания сердца: острый инфаркт миокарда, пороки клапанов, мерцательная аритмия, ишемическая болезнь сердца, бактериальный эндокардит.
- Патологии почек: гломерулонефрит (в том числе волчаночный), гемолитикоуремический синдром.
- ДВС-синдром.
- Острые цереброваскулярные осложнения (инфаркт мозга).
- Ишемические нарушения мозгового кровообращения при установленной врожденной тромбофилии.
- История пациента, указывающая на повторные тромботические эпизоды.
- Антифосфолипидный синдром (после тщательного обследования на предмет тромбоза глубоких вен).
- Образование тромбов в микроциркуляторном русле.
- Операции в условиях экстракорпорального кровообращения и проведение лечебных и диагностических процедур, повышающих риск тромбообразования (диализ, гемосорбция, катетеризация центральных вен и др.).
Таким образом, благодаря способности снижать активность факторов, находящихся в крови, гепарин широко применяется для предотвращения тромбозов и ишемии.
О главных показаниях
Нарушения в системе коагуляции, приводящие к ускоренному образованию тромбов, являются одной из основных причин ишемических поражений жизненно важных органов, таких как сердце и головной мозг. Это может привести к инфаркту или инсульту. При повышенной свертываемости крови образуется сгусток, состоящий из клеток крови и фибрина. Он прилипает к стенке сосуда, нарушая нормальное движение крови и вызывая тромбоз. Чаще всего это происходит в артериях, пораженных атеросклерозом, особенно в крупных или мелких сосудах, находящихся под постоянным высоким давлением, как при артериальной гипертензии. Опасны и части тромба, называемые эмболами. Обычно они формируются в сердце или крупных сосудах (таких как аорта и сонные артерии) и, отрываясь, попадают в головной мозг, где могут блокировать кровоток, вызывая ишемические очаги (инфаркт мозга или ишемический инсульт).
Наибольшему риску повторных сосудистых катастроф подвержены люди, уже сталкивавшиеся с подобными проблемами, такими как инфаркт миокарда, малый инсульт или транзиторная ишемическая атака (ТИА). Именно они первыми начинают использовать вещества, препятствующие образованию тромбов.
В кардиологии гепарин широко применяется в сочетании с аспирином для профилактики острых тромбозов артериальных сосудов сердца при ишемической болезни сердца (ИБС). Это снижает риск инфаркта миокарда, паралича сердца и внезапной смерти. Применение гепарина также оправдано для предотвращения повторных инфарктов и серьезных цереброваскулярных осложнений, таких как ишемический инсульт, что, в свою очередь, снижает уровень летальных исходов.
Кардиоэмболический инсульт (КЭИ) является серьезным осложнением сердечно-сосудистых заболеваний. Чаще всего он затрагивает молодых людей с клапанными пороками, перенесших инфаркт миокарда или имеющих в анамнезе эпизоды мерцательной аритмии. Оторвавшаяся часть тромба из сердца может попасть в сосуды головного мозга и заблокировать их. В таких случаях, как КЭИ, обширный ишемический инсульт или неконтролируемая артериальная гипертензия, использование антикоагулянтов становится необходимым. Однако непрямые антикоагулянты следует начинать применять только через две недели после катастрофы, чтобы избежать риска геморрагического инсульта, который представляет собой еще большую угрозу.
В таких ситуациях предпочтительнее использовать не стандартный (среднемолекулярный) гепарин, а его фракционированный (низкомолекулярный) аналог. Он сохраняет противосвертывающие свойства и имеет минимальный набор побочных эффектов, таких как редкое снижение уровня тромбоцитов или развитие геморрагического синдрома. Один из представителей группы низкомолекулярных антикоагулянтов — фраксипарин, обладает высокой биодоступностью даже в малых дозах. Он демонстрирует быстрое и предсказуемое действие при подкожном введении. Использование низкомолекулярных гепаринов освобождает от необходимости постоянного проведения лабораторных тестов, что важно как для пациента, так и для врача.
Противопоказания и особая осторожность
В практике встречаются случаи, когда использование естественного антикоагулянта может ухудшить состояние пациента. Основные противопоказания включают:
- Непереносимость гепарина, которая может вызвать легкие аллергические реакции (сыпь, зуд, крапивница, повышение температуры) и даже анафилактический шок;
- Заболевания, нарушающие свертываемость крови, такие как гемофилия и другие гематологические расстройства, снижающие коагуляционные способности;
- Кровоизлияния в головной мозг, включая геморрагический инсульт;
- Травмы, особенно черепно-мозговые, способные спровоцировать кровотечения;
- Аневризмы, которые могут разорваться, вызывая обильное кровотечение;
- Нарушения транскапиллярного обмена, приводящие к повышенной проницаемости сосудистых стенок;
- Варикозное расширение вен пищевода на фоне цирроза печени, увеличивающее риск разрыва узлов и кровотечения, а также эрозивные, язвенные и опухолевые поражения пищеварительного тракта, включая полипы, которые могут малигнизироваться;
- Инфекционные (бактериальные) поражения эндокарда, внутренней оболочки сердца;
- Период восстановления после операций на головном мозге, органах зрения, желчевыводящих путях, печени, позвоночнике и простате;
- Состояние после спинномозговой пункции;
- Активная форма туберкулеза легких и легочные кровотечения;
- Сахарный диабет, особенно с пролиферативной ретинопатией;
- Периоды менструации, родов и грудного вскармливания.
Кроме указанных противопоказаний, существуют состояния, при которых применение антикоагулянта требует особой осторожности:
- Бронхиальная астма, неконтролируемая артериальная гипертензия и сахарный диабет;
- Серьезные функциональные нарушения печени и почек;
- Женщины, использующие внутриматочные спирали;
- Пациенты, особенно женщины, старше 60 лет.
Гепарин может негативно влиять, если его назначают одновременно с лучевой терапией или в период стоматологического лечения.
Средства с гепарином для наружного применения
Гепарин в виде мази или геля для наружного применения имеет ограниченные показания и противопоказания, так как не проникает в общий кровоток. Его основная функция — облегчение состояния пациентов с временными недомоганиями, возникающими на фоне хронических заболеваний или осложнений:
- Хроническая венозная недостаточность;
- Тромбофлебиты (не рекомендуется использовать на участках с язвенно-некротическими изменениями);
- Осложнения после хирургических вмешательств на венах;
- Подкожные гематомы;
- Травмы мягких тканей, суставов и сухожилий.
Гепариновая мазь популярна среди людей с геморроем и периодическими воспалениями узлов. Она эффективно снимает воспаление, предотвращает образование тромбов и обладает обезболивающим эффектом. Гель также можно использовать в этих случаях.
Мази и гели не следует применять при повышенной чувствительности к компонентам препарата, тромбоцитопении и склонности к кровотечениям. Их не предназначены для нанесения на открытые раны или слизистые оболочки. Эти лекарственные формы не требуют изменения дозы для женщин старше 60 лет и для людей с нарушениями функции печени и почек, однако их не рекомендуется использовать беременным и кормящим женщинам без особых показаний.
Каждая упаковка мази или геля с гепарином, доступная в аптечной сети без рецепта, сопровождается инструкцией. Она подробно объясняет, как правильно применять препарат для достижения желаемого эффекта и минимизации риска. Поэтому перед нанесением средства на пораженный участок стоит внимательно ознакомиться с инструкцией.
Отношения с другими веществами
Важно учитывать, что при использовании гепарина с другими антиагрегантными и антикоагулянтными средствами (например, аспирином, нестероидными противовоспалительными препаратами — НПВП, дикумаринами) требуется особая осторожность. Это особенно актуально при планировании хирургических вмешательств с применением гепарина. Рекомендуется прекратить прием таблеток за 5-7 дней до операции, так как совместное действие гепарина и этих препаратов значительно увеличивает риск кровотечений как во время, так и после процедуры.
Существуют также медикаменты, которые могут ослабить действие гепарина. К ним относятся:
- Протамина сульфат (хотя он сам обладает антикоагулянтной активностью);
- Витамин С (аскорбиновая кислота);
- Антигистаминные препараты;
- Антибиотики группы тетрациклинов;
- Тиреоидный гормон (L-тироксин), назначаемый для замещения недостающего гормона щитовидной железы;
- АКТГ (адренокортикотропный гормон), часто используемый в терапии дерматозов;
- Алкалоиды спорыньи (маточные препараты — эрготамин, эргометрин);
- Нитроглицерин для внутривенного введения;
- Щелочные аминокислоты и пептиды (глутаминовая кислота, глицин).
Гепарин для инъекционного введения никогда не следует смешивать с другими медикаментами (в одном шприце или системе), так как это может привести к образованию осадка (преципитации) активных компонентов.
Нежелательные эффекты
Хотя гепарин является естественным антикоагулянтом, вырабатываемым организмом, его использование в виде лекарственного препарата может вызывать побочные эффекты:
- Гепарин — это биологическое вещество, получаемое из органов крупного рогатого скота (легкие, печень, слизистая кишечника) и относится к группе гликозаминогликанов. Его применение может вызвать иммунный ответ, проявляющийся аллергическими реакциями: покраснением и зудом кожи, сыпью и крапивницей. Существует также риск анафилактоидных реакций, включая анафилактический шок.
- Возможны негативные эффекты со стороны центральной нервной системы, проявляющиеся головной болью и головокружением.
- Система гемостаза и кроветворения может реагировать снижением уровня тромбоцитов. Тромбоцитопения может возникать как на ранних стадиях (в первые 4 дня лечения), так и позднее, имея аутоиммунный характер. Не редкость геморрагические осложнения, такие как кровотечения из органов желудочно-кишечного тракта и мочевыводящих путей, а также забрюшинные кровоизлияния, особенно в надпочечники, что может привести к острому надпочечниковому дефициту, и в яичники.
- Применение гепарина может негативно сказаться на работе пищеварительной системы, вызывая диспепсические симптомы: снижение аппетита, тошноту, рвоту, диарею и повышение активности печеночных ферментов.
Кроме указанных реакций, длительное использование гепарина может привести к другим нежелательным последствиям. Например, это может проявляться в усиленном выпадении волос, вплоть до облысения, проблемах с костной системой (остеопороз), образованию кальцификатов в мягких тканях и снижению продукции альдостерона — гормона надпочечников, регулирующего водно-солевой баланс. Постоянное введение препарата одним и тем же способом может также вызывать дискомфорт у пациента, включая раздражение в местах инъекций, гематомы и болезненные ощущения.
В зоне особого внимания
Как уже упоминалось, применение гепаринотерапии в высоких дозах требует стационарного наблюдения. Основой для назначения терапевтических доз гепарина служат результаты коагулограммы. Перед началом антикоагулянтного лечения, рассчитанного на определенный срок, в первый день необходимо провести исследование системы гемостаза, где ключевым показателем является уровень тромбоцитов, участвующих в образовании сгустка крови. Контроль за количеством этих клеток продолжается на протяжении всего курса гепаринотерапии.
При резком снижении уровня тромбоцитов гепарин следует немедленно отменить и провести тщательное обследование на предмет иммунной гепарин-индуцированной тромбоцитопении (ГИТ). Если опасения врача подтверждаются, пациента информируют о противопоказаниях к применению гепарина, включая низкомолекулярные формы. В случаях, когда ГИТ развивается на фоне лечения тромбоэмболических состояний, врачи незамедлительно ищут альтернативные препараты с антитромботическим действием.
Пациенты с выявленной ГИТ могут столкнуться с различными проблемами. Например, при почечной недостаточности потребуется искать альтернативные методы гемодиализа без использования гепарина.
Особое внимание к применению гепарина следует уделять женщинам в определенные жизненные периоды. Несмотря на то, что антикоагулянт не преодолевает плацентарный барьер и не попадает в грудное молоко, к беременным и кормящим женщинам следует относиться с осторожностью. Гепарин назначается беременным, женщинам после родов и в период лактации только в исключительных случаях. Также женщины старше 60 лет, не относящиеся к группе родящих и кормящих, могут быть особенно чувствительны к гепарину, что может привести к повышенной кровоточивости.
Использование гепарина требует постоянного мониторинга состояния пациента и регулярного проведения лабораторных анализов. Тревожные сигналы, указывающие на возможную передозировку, включают лабораторные показатели, такие как кровь в моче, и повышенную кровоточивость. Даже при отсутствии явных симптомов уровень антитромбина III (АIII) у пациента, получающего гепарин, должен находиться под постоянным контролем. Обязательными лабораторными тестами являются АЧТВ, ТВ и время свертывания.
В заключение стоит отметить, что при внутримышечном применении гепарина следует избегать инъекций других препаратов в ту же мышцу, а также по возможности воздерживаться от пункционных биопсий, спинномозговой пункции и перидуральной анестезии.
Вопрос-ответ
В каких формах выпускается гепарин?
Гепарин выпускается в двух формах. Одна из них — раствор для инъекций, который вводится под кожу. Другая — раствор для внутривенного введения (в одну из вен). Только ваш врач может назначить вам внутривенную форму.
Как выпускается гепарин?
Способ получения гепарина предусматривает размораживание и гомогенизацию сырья, заливку 0,6 М раствором натрия хлорида, добавление алкалазы до конечной концентрации 0,1-0,5%. В качестве сырья используют замороженную слизистую оболочку тонкого кишечника (мукозу) свиней со сроком хранения не более 6 месяцев при -20ºС.
Каковы характеристики гепарина?
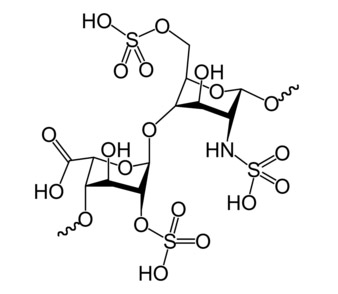
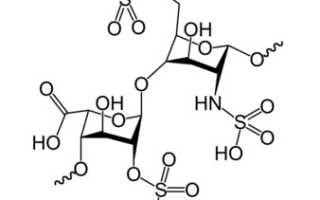
Гепарин – это высокосульфатированный и полидисперсный ГАГ с молекулярной массой от 5 до 40 кДа. Он имеет сложную структуру, состоящую из повторяющихся дисахаридных единиц, включающих остатки уроновой кислоты (L-идуроновой (IdoA) или D-глюкуроновой кислоты (GlcA)) и N-ацетил-D-глюкозамина.
Какие бывают гепарины?
В группе гепаринов выделяют обычный и низкомолекулярные (НМГ), их виды. Первый представляет собой смесь полисахаридов, имеющих большой диапазон молекулярной массы – от 2000 до 30000 да, тогда как НМГ – всего 3000-7000 да.
Советы
СОВЕТ №1
Перед началом применения гепарина обязательно проконсультируйтесь с врачом. Это поможет избежать возможных побочных эффектов и определить правильную дозировку в зависимости от вашего состояния здоровья.
СОВЕТ №2
Обратите внимание на форму выпуска гепарина, так как она может варьироваться: от инъекций до мазей. Выбор формы зависит от конкретных показаний и удобства применения.
СОВЕТ №3
Следите за состоянием своего здоровья во время лечения гепарином. Регулярно проверяйте уровень свертываемости крови, чтобы избежать риска тромбообразования или кровотечений.
СОВЕТ №4
Изучите возможные взаимодействия гепарина с другими лекарственными средствами, которые вы принимаете. Это поможет избежать нежелательных эффектов и повысить эффективность лечения.