Топография сосудистого русла
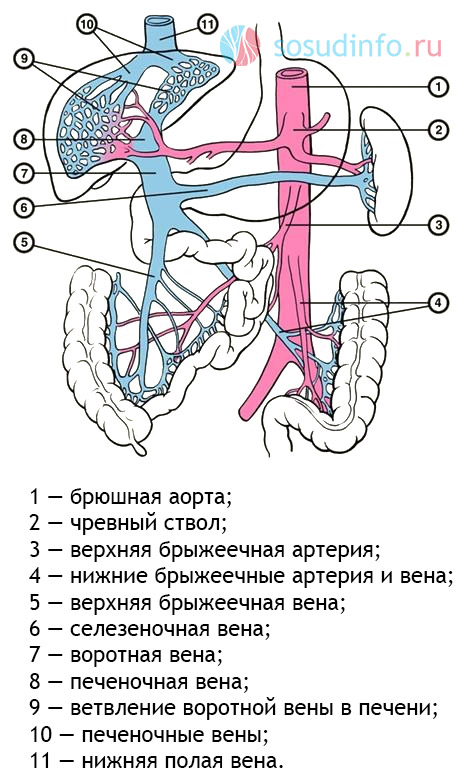
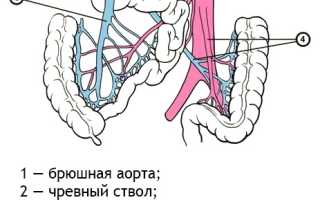
Воротная вена, или портальная вена (лат. vena portale), играет ключевую роль в сборе венозной крови от большинства органов брюшной полости. К ним относятся нижняя треть пищевода, селезёнка, кишечник, поджелудочная железа и желудок. Исключение составляет нижняя треть прямой кишки (лат. rectum), где венозный кровоток осуществляется через геморроидальное сплетение. Воротная вена впадает в печень, разделяясь на несколько ветвей, которые распадаются на мельчайшие венулы с тонкими стенками.
Венозная кровь проходит через печёночные клетки (гепатоциты), где ферменты очищают её от токсичных веществ и утилизируют старые клетки крови. Процесс оттока крови направлен к укрупнению сосудов, и в конечном итоге все они собираются в единую печёночную вену, которая впадает в нижнюю полую вену (лат. vena cava inferior). Через эту вену кровь попадает в правый желудочек сердца.
Система воротной вены соединяется с нижней полой веной, минуя печень, образуя порто-кавальные и ректо-кавальные анастомозы — «резервные пути», которые активируются при синдроме портальной гипертензии. Эти венозные анастомозы открываются только при повышении давления в системе воротной вены, что позволяет сбрасывать кровь и снижать нагрузку на печень. Это явление может возникать временно, например, при травмах живота, или в норме, например, при запорах.
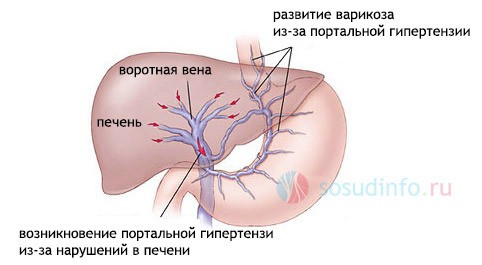
Портальная гипертензия представляет собой серьезное заболевание, которое требует внимательного подхода со стороны медицинских специалистов. Врачи отмечают, что основными факторами возникновения этого состояния являются цирроз печени, тромбоз воротной вены и некоторые инфекционные заболевания. Признаки, на которые следует обратить внимание, включают увеличение живота, отеки, а также появление варикозных вен на животе. Течение болезни может быть хроническим или острым, что влияет на выбор методов лечения. Врачи подчеркивают важность ранней диагностики и комплексного подхода к устранению причин, таких как лечение основного заболевания и применение медикаментов для снижения давления в портальной системе. В некоторых случаях может потребоваться хирургическое вмешательство. Профессиональная оценка состояния пациента и индивидуальный подход к терапии играют ключевую роль в успешном лечении портальной гипертензии.

Причины синдрома портальной гипертензии (ПГ)
Уровень локализации блокады венозного оттока может находиться ниже печени, внутри органа или выше, в области полой вены. Существует общепринятая классификация, основанная на причинах (этиологии) заболевания, которая делит портальную гипертензию на три основные группы.
-
Высокая (надпечёночная) блокада кровотока чаще всего наблюдается при тромбозе печёночных вен (болезнь Киари) и тромбозе нижней полой вены выше этих вен (синдром Бадда-Киари). Также причиной может быть сужение просвета нижней полой вены из-за давления опухоли или рубцовой ткани. Воспаление перикарда (сердечной сумки) с образованием спаек между его листками (констриктивный перикардит) может повысить давление в полых венах и затруднить венозный отток из печени.
-
Препятствия кровотоку внутри печени – это печёночная форма портальной гипертензии, возникающая в результате цирроза, хронического воспаления печени, опухолевых процессов и множественных спаек после травм или операций. Токсические вещества (мышьяк, медь, винилхлорид, алкоголь) наносят вред гепатоцитам, как и некоторые цитостатики (метотрексат, азатиоприн), что увеличивает сопротивление кровотоку. Клетки печени обладают способностью к восстановлению и могут регенерироваться самостоятельно: даже если одна доля органа уничтожена, оставшиеся части могут увеличиваться в размерах, восстанавливая его функции. Однако постоянная интоксикация, хроническое воспаление или системные заболевания (например, ревматизм) могут привести к замещению активной ткани соединительной, что вызывает фиброз и фактически исключает печень из кровотока.
-
Препятствия перед печенью (внепечёночная блокада) могут быть вызваны воспалительными процессами в брюшной полости, которые приводят к сжатию или полному перекрытию ветвей воротной вены; врождёнными аномалиями развития вен и осложнениями после неудачных операций на печени и желчных путях. Изолированный тромбоз воротной вены часто встречается у детей как следствие внутрибрюшной инфекции (или пупочного сепсиса) у новорожденных, а также, независимо от возраста, при инфекционных заболеваниях органов пищеварения.
| Фактор возникновения | Признак портальной гипертензии | Метод устранения/лечения |
|---|---|---|
| Цирроз печени (алкогольный, вирусный, аутоиммунный) | Асцит (скопление жидкости в брюшной полости) | Лечение основного заболевания печени (например, противовирусная терапия, абстиненция от алкоголя), диуретики для уменьшения асцита, парентеральное питание |
| Заболевания желчных путей (холангит, холедохолитиаз) | Варикозное расширение вен пищевода и желудка | Эндоскопическая склеротерапия или лигирование варикозных вен, портальная декомпрессия (например, TIPS) |
| Тромбоз воротной вены | Гепатомегалия (увеличение печени) | Тромболитическая терапия (в некоторых случаях), ангиопластика, стентирование воротной вены |
| Фиброз печени | Спленомегалия (увеличение селезенки) | Лечение основного заболевания печени, гепатопротекторы |
| Сердечная недостаточность | Кровотечение из варикозно расширенных вен пищевода и желудка | Переливание крови, эндоскопическая остановка кровотечения, TIPS |
| Синдром Бадда-Киари | Желтуха | Лечение основного заболевания, хирургическое вмешательство (в некоторых случаях) |
| Паразитарные инфекции (шистосомоз) | Периферические отеки | Антипаразитарная терапия, лечение симптомов |
Симптоматика и развитие проблемы
Первоначальные признаки и патогенез портальной гипертензии (ПГ) связаны с заболеваниями, вызывающими повышение давления в воротной вене. С развитием заболевания появляются клинические проявления, характерные для всех форм синдрома печеночной гипертензии:
- Увеличение селезёнки (спленомегалия), снижение количества тромбоцитов, эритроцитов и лейкоцитов, а также нарушение свертываемости крови (гиперспленизм);
- Варикозное расширение вен желудка, пищевода и прямой кишки;
- Венозные кровотечения и прогрессирующая анемия;
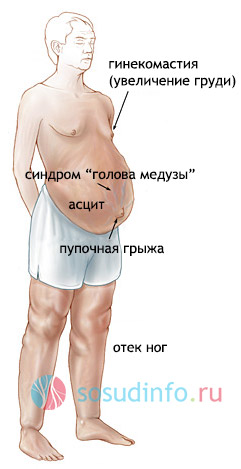
- Асцит (скопление жидкости в брюшной полости).
Клинические стадии ПГ:
- Доклиническая стадия – пациенты ощущают тяжесть в правом подреберье, живот может быть вздутым, наблюдается общее недомогание.
- Явные симптомы – боли в верхней части живота и в правом подреберье, нарушения пищеварения, увеличение печени и селезёнки.
- Стадия с асцитом – все признаки ПГ налицо, асцит присутствует, но кровотечений пока не наблюдается.
- Стадия с осложнениями – включает серьезные кровотечения.
Предпеченочная форма чаще всего проявляется в детском возрасте и протекает мягко, прогноз в таких случаях положительный. Анатомически портальная вена заменяется каверномой (конгломерат тонких и расширенных сосудов), что может привести к осложнениям – кровотечениям из вен нижней трети пищевода, перекрытию просвета воротной вены и изменениям в свертываемости крови.
При печеночной ПГ симптомы цирроза печени становятся доминирующими. Динамика состояния зависит от уровня активности и причины гипертензии. Характерны как первичные, так и повторяющиеся кровотечения, а также наличие асцита. Желтушность кожи и слизистых оболочек указывает на серьезные нарушения функции печени, которые могут привести к печеночной недостаточности. Первые признаки желтухи лучше всего заметны под языком и на ладонях.
Надпеченочная форма синдрома ПГ в основном связана с болезнью Киари (или синдромом Бадда-Киари). Она начинается остро: внезапная, сильная боль в верхней части живота (эпигастральная область) и в правом подреберье, быстрое увеличение печени (гепатомегалия), повышение температуры тела и развитие асцита. Причинами летального исхода становятся кровотечения и острая печеночная недостаточность.
Портальная гипертензия — это состояние, при котором повышается давление в системе воротной вены, что может привести к серьезным осложнениям. Люди, сталкивающиеся с этой проблемой, часто упоминают о таких факторах, как цирроз печени, тромбоз воротной вены и хронические заболевания печени. Признаки заболевания могут включать увеличение живота, отеки, варикозное расширение вен и кровотечения из пищевода. Течение болезни может быть хроническим, с периодическими обострениями, что требует постоянного наблюдения у врача. Устранение портальной гипертензии зачастую связано с лечением основного заболевания, а в тяжелых случаях может потребоваться хирургическое вмешательство. Важно помнить, что ранняя диагностика и адекватное лечение могут значительно улучшить качество жизни пациентов.

Причины кровотечений
Давление в системе портальной вены превышает давление в полых венах и в норме составляет 175–200 мм водного столба. При наличии блокировок скорость кровотока замедляется, что приводит к повышению давления, которое может достигать 230–600 мм. Увеличение венозного давления (при циррозах печени и внепечёночной портальной гипертензии) связано с уровнем развития блоков и образованием порто-кавальных венозных соединений.
Существуют важные категории анастомозов, которые могут привести к локальному расширению вен и кровотечениям:
- Между желудком и пищеводом (гастроэзофагальные). Это приводит к варикозному расширению вен нижней трети пищевода и части желудка. Кровотечения из этих вен представляют серьезную угрозу, так как в почти половине случаев они могут быть смертельными.
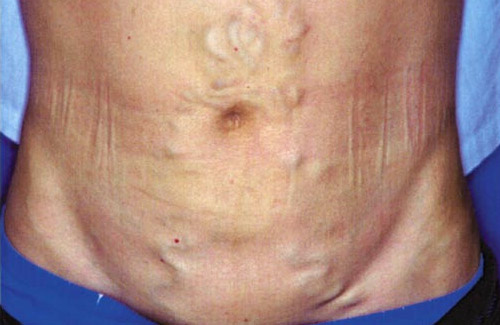
- Между околопупочными венами и нижней полой веной. Подкожные вены на животе, расходящиеся от пупка в стороны, напоминают извивающихся змей и получили название «голова Медузы» (caput medusae). Этот признак характерен для цирроза печени.
- Между геморроидальным сплетением (нижняя треть прямой кишки) и нижней полой веной, что приводит к образованию местного варикоза (геморроя).
- Спленомегалия возникает из-за застоя крови в системе vena porta, что приводит к увеличению наполнения селезенки и её размерам. Обычно селезенка вмещает 30–50 мл крови, а при спленомегалии этот объем может превышать 500 мл.
Асцит, или накопление жидкости в брюшной полости, чаще всего наблюдается при печеночной форме портальной гипертензии. Он сопровождается снижением уровня альбуминов (белковая фракция) в плазме, функциональными нарушениями в печени и задержкой выведения ионов натрия почками.
Осложнения при портальной гипертензии
Кровотечения из варикозных вен: основные проявления
- Рвота с ярко-красной кровью, возникающая без предшествующей боли, свидетельствует о кровотечении из пищевода.
- Рвота, напоминающая «кофейную гущу», указывает на кровотечение из вен желудка или затекание крови из пищевода при значительном кровотечении. Соляная кислота в желудочном соке взаимодействует с гемоглобином, придавая ему коричневый оттенок.
- Мелена – черные, зловонные каловые массы.
- Выделение ярко-красной крови с калом – признак кровотечения из геморроидальных узлов в прямой кишке.
Печеночная энцефалопатия – это совокупность нарушений в работе нервной системы, которые могут стать необратимыми. Это осложнение декомпенсированной портальной гипертензии часто наблюдается при циррозе печени и остром печеночном недостатке. Причиной служат токсичные азотистые вещества, которые обычно нейтрализуются печеночными ферментами. Клинические стадии заболевания отражают степень тяжести симптомов:
- Проблемы со сном (бессонница), трудности с концентрацией, нестабильное настроение, возможны депрессии и раздражительность, повышенная тревожность по незначительным поводам.
- Постоянная сонливость, замедленная реакция на окружающее, медлительность в движениях. Пациент может не ориентироваться во времени и пространстве, не способен назвать текущую дату или определить свое местоположение. Поведение становится неадекватным и непредсказуемым.
- Спутанность сознания, неузнавание окружающих, нарушения памяти (амнезия). Возможны гневные вспышки и бредовые идеи.
- Кома – полная потеря сознания, что может привести к летальному исходу.
Бронхиальная аспирация – это вдыхание рвотных масс и крови, что может вызвать удушье из-за перекрытия бронхов или привести к аспирационной пневмонии и бронхиту.
Почечная недостаточность – результат общего застоя крови и токсического воздействия азотистых продуктов обмена на почки.
Системные инфекции – сепсис (общее заражение крови), воспалительные процессы в кишечнике, пневмония, перитонит.
Признаки гепаторенального синдрома:
- Чувство слабости, нехватка сил, изменение вкусовых ощущений (дисгевзия).
- Уменьшение объема выделяемой мочи – менее 500 мл в сутки.
- При осмотре пациентов наблюдаются: изменение формы пальцев рук и ног – «барабанные палочки», ногти выгнуты и напоминают «часовые стекла», желтушность склер, красные пятна на ладонях, «звездочки» из расширенных подкожных капилляров, ксантелазмы – желтоватые образования под кожей и слизистыми.
- Асцит, расширение подкожных вен на животе («голова Медузы»), грыжи в области пупка, выраженные отеки рук и ног.
- Увеличение печени и селезенки.
- У мужчин – увеличение грудных желез (гинекомастия).

Диагностические мероприятия
- Диагностика на основе общего анализа крови: Пониженный уровень гемоглобина и железа может указывать на кровопотерю, возникающую при кровотечениях. Уменьшенное количество эритроцитов, лейкоцитов и тромбоцитов свидетельствует о гиперспленизме.
- Биохимический анализ крови: Наличие ферментов, обычно находящихся только внутри клеток печени, указывает на разрушение гепатоцитов. Также выявляются маркеры вирусных антител при вирусных гепатитах и аутоантитела при системных ревматических заболеваниях.
- Эзофагография: Рентгенологическое исследование пищевода с использованием контрастного вещества (сульфат бария) позволяет увидеть изменения в контурах стенок из-за расширенных вен.
- Гастродуоденоскопия: С помощью гибкого оптического устройства – гастроскопа, вводимого через пищевод в желудок, можно обнаружить эрозии, язвы и варикозные вены.
- Ректороманоскопия: Визуальное обследование прямой кишки позволяет увидеть геморроидальные узлы.
- Ультразвуковое исследование: На УЗИ выявляются склеротические изменения в печени, оцениваются размеры воротной и селезеночной вен, а также диагностируются тромбозы портальной системы.
- Ангио- и венография: В сосуды вводится контрастное вещество, после чего выполняется серия рентгеновских снимков. По мере продвижения контраста можно наблюдать изменения в топографии и контурных рисунках артерий и вен, а также наличие тромбозов.
Лечение
В клинической практике лечение портальной гипертензии сосредоточено на устранении угрожающих жизни осложнений, таких как кровотечения, асцит и печеночная энцефалопатия. Важным аспектом является работа с основными заболеваниями, которые привели к застою в системе воротной вены. Основные цели терапии включают снижение венозного давления, предотвращение и остановку кровотечений, восстановление объема крови, нормализацию коагуляции и лечение печеночной недостаточности.
На ранних стадиях портальной гипертензии применяются консервативные методы лечения. Хирургическое вмешательство становится необходимым на более поздних этапах, когда проявляются выраженные симптомы и осложнения. Неотложные операции проводятся при массивных кровотечениях из пищевода и желудка, в то время как плановые вмешательства назначаются пациентам с расширением вен пищевода 2-3 степени, асцитом и спленомегалией с признаками гиперспленизма.
Существуют противопоказания для хирургического вмешательства, включая пожилой возраст, запущенные стадии туберкулеза, декомпенсированные заболевания внутренних органов, беременность и злокачественные опухоли. Временные противопоказания могут включать активные воспалительные процессы в печени и острый тромбофлебит портальной вены.
Методы остановки кровотечения:
- Препараты пропранолола, соматостатина и терлипресина снижают вероятность кровотечений вдвое в сочетании с перевязкой варикозных вен или склеротерапией. Соматостатин может снизить почечный кровоток и нарушить водно-солевой баланс, поэтому при асците его назначают с осторожностью.
- Эндоскопическая склеротерапия включает введение соматостатина в измененные вены пищевода и желудка с помощью эндоскопа (гастроскопа). Это приводит к закупорке вен и их склерозированию. Эффективность метода достигает 80%, что делает его «золотым стандартом» в лечении.
- Тампонада пищевода осуществляется с помощью зонда с манжетой-баллоном, который вводится в желудок и надувается, сжимая расширенные сосуды в желудке и нижней части пищевода. Компрессия не должна превышать суток, чтобы избежать образования пролежней и разрывов, что может привести к перитониту.
- Эндоскопическая перевязка вен (легирование) с использованием эластичных колец также демонстрирует эффективность на уровне 80%, однако ее выполнение может быть затруднено при продолжающемся кровотечении. Этот метод хорошо предотвращает повторные кровотечения.
- Операция по лечению варикозных вен проводится только после стабилизации состояния пациента и нормализации функции печени, если терапевтические и эндоскопические методы оказались неэффективными. Хирургическое вмешательство снижает риск развития гепаторенального синдрома, асцита и перитонита.
- Трансплантация печени показана только при циррозе, если пациент перенес два кровотечения, требующих переливания донорской крови.
Прогноз лечения зависит от течения основного заболевания, вызвавшего портальную гипертензию, степени печеночной недостаточности и эффективности применяемых методов терапии.
Видео: портальная гипертензия в программе “Жить здорово”
Вопрос-ответ
Каковы признаки портальной гипертензии?
Симптомы и признаки портальной гипертензии включают: энцефалопатия, или спутанность и затуманенность мышления; желтуха, пожелтение кожи и белков глаз; отек (опухолость) ног; «голова медузы» — видимая сеть расширенных вен вокруг пупка.
Как избавиться от портальной гипертензии?
Хирургическое лечение портальной гипертензии является паллиативным и направлено на разгрузку воротной вены. Единственным методом, который позволяет радикально решить проблему, является пересадка печени. Для эвакуации асцитической жидкости из брюшинной полости достаточно успешно применяется лапароцентез.
Что является причиной надпеченочной портальной гипертензии?
Наиболее частой причиной надпеченочной портальной гипертензии является болезнь Бадда-Киари (тромбоз печеночных вен). Обтурация может возникнуть в основных печеночных или в самой нижней полой вене (синдром Бадда-Киари).
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям печени или сердечно-сосудистой системы. Раннее выявление проблем может помочь предотвратить развитие портальной гипертензии.
СОВЕТ №2
Обратите внимание на свой образ жизни: сбалансированное питание, отказ от алкоголя и регулярные физические нагрузки могут значительно снизить риск возникновения портальной гипертензии и улучшить общее состояние здоровья.
СОВЕТ №3
Если у вас уже диагностирована портальная гипертензия, следуйте рекомендациям врача и не пренебрегайте назначенными процедурами. Это может включать медикаментозное лечение, диету и, в некоторых случаях, хирургическое вмешательство.
СОВЕТ №4
Обсуждайте свои симптомы и изменения в состоянии здоровья с врачом. Не стесняйтесь задавать вопросы и уточнять информацию о своем состоянии, чтобы лучше понимать, как управлять заболеванием.