Виды, причины и симптоматика миокардита
Существует несколько способов классификации миокардитов, основанных на степени поражения сердечной мышцы, форме течения заболевания, причинах и других факторах. Симптомы миокардита могут значительно различаться: от скрытого, почти бессимптомного течения до серьезных осложнений и даже внезапной смерти пациента. К сожалению, патогномоничные симптомы, которые могли бы однозначно указывать на наличие миокардита, отсутствуют.
К основным признакам миокардита можно отнести общее недомогание, субфебрильную температуру, быструю утомляемость при физической активности, а также нарушения сердечного ритма, одышку и учащенное сердцебиение. Также наблюдается повышенное потоотделение. Пациенты могут ощущать дискомфорт в области сердца слева и в прекардиальной зоне, включая длительные или постоянные болезненные ощущения давящего или колющего характера (кардиалгия), интенсивность которых не зависит от физической нагрузки или времени суток. Возможны также боли в мышцах и суставах (артралгия), которые имеют переменный характер.
У детей миокардит может быть как врожденным, так и приобретенным. Приобретенная форма чаще всего возникает в результате ОРВИ. Симптомы миокардита у детей схожи с таковыми у взрослых: слабость, одышка, потеря аппетита, беспокойный сон, проявления цианоза, тошнота и рвота. Острая форма заболевания может привести к увеличению размеров сердца, образованию сердечного горба, учащенному дыханию, обморокам и другим осложнениям.
Среди форм миокардита выделяют острый и хронический. Иногда также упоминается подострая форма воспаления миокарда. Различная степень локализации и распространенности воспалительного процесса в сердечной мышце позволяет выделить диффузные и очаговые миокардиты. Разнообразие этиологических факторов служит основой для выделения различных групп и подвидов воспаления миокарда.
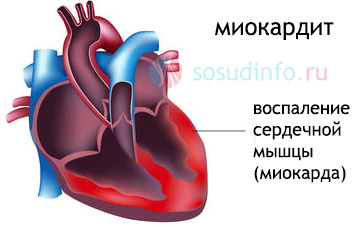
Миокардит представляет собой воспаление сердечной мышцы, которое может возникать по различным причинам, включая вирусные инфекции, аутоиммунные заболевания и токсические воздействия. Врачи отмечают, что симптомы миокардита могут варьироваться от легкой усталости и одышки до серьезных нарушений сердечного ритма и болей в груди. Важно своевременно проводить диагностику, которая включает электрокардиограмму, эхокардиографию и анализы крови. Лечение миокардита зависит от его формы и тяжести, и может включать противовирусные препараты, кортикостероиды и поддерживающую терапию. Специалисты подчеркивают, что ранняя диагностика и адекватное лечение играют ключевую роль в предотвращении осложнений и улучшении прогноза для пациентов.

Инфекционные миокардиты
Инфекционный миокардит может быть вызван различными патогенными микроорганизмами, что позволяет выделить несколько типов этого заболевания. Вирусы обладают наибольшей кардиотропностью, то есть способностью воздействовать на сердечную мышцу. Примером служит то, что около 50% случаев миокардита связано с вирусами Коксаки группы В. Поэтому вирусная этиология миокардитов в кардиологии считается наиболее обоснованной.
На втором месте находятся бактериальные миокардиты. Например, ревматический миокардит возникает из-за ревматической болезни, а основным возбудителем является бета-гемолитический стрептококк группы А. К основным симптомам этого типа миокардита относятся учащенное сердцебиение, одышка и усиливающиеся боли в груди. В тяжелых случаях может развиться острая левожелудочковая недостаточность, проявляющаяся сердечной астмой или альвеолярным отеком легких с влажными хрипами. Со временем может развиться хроническая сердечная недостаточность, что приводит к отекам, поражению печени и почек, а также накоплению жидкости в полостях.
Миокардит также может быть вызван несколькими инфекционными агентами одновременно: один создает условия для развития заболевания, а другой непосредственно поражает сердечную мышцу. При этом течение болезни может быть абсолютно бессимптомным.
| Признак/Характеристика | Причины возникновения | Диагностика и терапия |
|---|---|---|
| Симптомы: Боль в груди, одышка, тахикардия, аритмия, слабость, утомляемость, отеки, лихорадка | Инфекционные: Вирусы (аденовирусы, вирусы гриппа, коксаки), бактерии, паразиты | Диагностика: ЭКГ, ЭхоКГ, МРТ сердца, анализы крови (маркеры воспаления, инфекции), биопсия миокарда |
| Физикальные данные: Тахикардия, ослабление тонов сердца, шумы в сердце, отеки | Неинфекционные: Аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит), лекарственные препараты (доксициклин, трамадол), токсины (алкоголь, кокаин), лучевая терапия, идиопатический миокардит | Терапия: Лечение основной причины, симптоматическая терапия (лекарства для снижения частоты сердечных сокращений, диуретики, кислородная терапия), иммуносупрессивная терапия, в тяжелых случаях – кардиостимуляция, трансплантация сердца |
| Формы: Вирусный, бактериальный, паразитарный, аутоиммунный, токсический, идиопатический | Генетические факторы: Наследственная предрасположенность | Профилактика: Избегание контакта с инфекционными больными, ранняя диагностика и лечение инфекционных заболеваний, отказ от вредных привычек |
| Осложнения: Сердечная недостаточность, кардиогенный шок, аритмии, тромбоэмболия легочной артерии, внезапная сердечная смерть |
Миокардиты неревматического происхождения
Миокардиты, не связанные с ревматизмом, чаще всего проявляются в форме аллергического или инфекционно-аллергического миокардита, возникающего в результате иммуноаллергической реакции.
Аллергический миокардит делится на несколько типов. Наиболее распространённый из них вызывается реакцией иммунной системы на вакцины и сыворотки, содержащие белки других организмов. К лекарственным средствам, способным вызвать аллергические миокардиты, относятся некоторые антибиотики, сульфаниламиды, пенициллины, катехоламины, а также амфетамин, метилдопа, новокаин и спиронолактон.
Миокардит также может возникать из-за токсического воздействия на сердечную мышцу, например, при алкоголизме, гипертиреозе, уремии или отравлении ядовитыми химическими веществами. Воспаление миокарда могут спровоцировать укусы насекомых.
Среди признаков аллергического миокардита выделяются боль в сердце, общее недомогание, учащенное сердцебиение и одышка, а также возможные боли в суставах. Температура тела может оставаться повышенной (37—39°C) или нормальной. Иногда наблюдаются нарушения проводимости и ритма сердца, такие как тахикардия, реже — брадикардия и эктопические аритмии.
Заболевание может начинаться без выраженных симптомов или с легкими проявлениями. Степень выраженности симптомов зависит от локализации и интенсивности воспалительного процесса.
Миокардит — это воспаление сердечной мышцы, которое может проявляться различными симптомами. Люди часто отмечают такие признаки, как одышка, усталость, боли в груди и учащенное сердцебиение. Причины возникновения миокардита разнообразны: вирусные инфекции, аутоиммунные заболевания, а также воздействие токсинов. Важно отметить, что заболевание может протекать в острой или хронической форме, что влияет на выбор методов диагностики. Для выявления миокардита врачи используют электрокардиограмму, эхокардиографию и анализы крови. Терапия может включать противовирусные препараты, кортикостероиды и поддерживающую терапию, направленную на улучшение работы сердца. Ранняя диагностика и лечение играют ключевую роль в прогнозе заболевания.

Миокардит Абрамова-Фидлера
Миокардит Абрамова-Фидлера, или идиопатический миокардит, имеет более тяжелое течение. Он сопровождается кардиомегалией — значительным увеличением размеров сердца из-за выраженной сердечной дилатации. Это состояние вызывает серьезные нарушения проводимости и ритма сердца, что может привести к сердечной недостаточности.
Этот тип миокардита чаще всего встречается у людей среднего возраста и в некоторых случаях может закончиться летальным исходом.
Диагностика миокардита
Постановка диагноза «миокардит» часто затруднена из-за скрытого течения заболевания и разнообразия его симптомов. Диагностика основывается на сборе анамнеза, физикальном обследовании, анализах крови и кардиографических исследованиях.
Физикальное обследование может выявить увеличение сердца — от незначительного смещения левой границы до выраженного увеличения, а также застойные явления в легких. Врач может заметить вздутие шейных вен, отеки нижних конечностей и цианоз, проявляющийся синюшностью слизистых оболочек, кожи, губ и кончика носа.
При аускультации фиксируются умеренная тахикардия или брадикардия, признаки недостаточности левого и правого желудочков, ослабление первого сердечного тона, галопирующий ритм и систолический шум на верхушке сердца.
- Лабораторные анализы крови играют важную роль в диагностике воспалительных процессов в миокарде. Они могут показать лейкоцитоз (увеличение числа лейкоцитов) с сдвигом влево, повышение скорости оседания эритроцитов (СОЭ) и увеличение числа эозинофилов (эозинофилия).
Анализы могут продемонстрировать диспротеинемию (изменения в соотношении белковых фракций крови) с гипергаммаглобулинемией (повышение уровня иммуноглобулинов), наличие С-реактивного белка, а также повышенное содержание серомукоида, сиаловых кислот и фибриногена. Эти результаты могут указать на бактериальную природу заболевания. Также определяется титр антител, что позволяет оценить их активность.
- Рентгенография грудной клетки может показать увеличение размеров сердца и, в некоторых случаях, застойные явления в легких.
- Электрокардиография (ЭКГ) позволяет исследовать электрические поля, возникающие в процессе работы сердца. При миокардите ЭКГ информативна, поскольку изменения на электрокардиограмме всегда присутствуют, хотя и не являются специфичными. Они могут проявляться в виде неспецифических преходящих изменений зубца T (уплощение или снижение амплитуды) и сегмента ST (смещение вверх или вниз от изоэлектрической линии). Также могут быть зарегистрированы патологические зубцы Q и уменьшение амплитуды зубцов R в правых грудных отведениях (V1-V4).
Часто ЭКГ демонстрирует парасистолию, желудочковую и наджелудочковую экстрасистолию, а также нарушения атриовентрикулярной проводимости. Неблагоприятные прогнозы могут быть связаны с эпизодами мерцательной аритмии и блокадой ножек (чаще левой) пучка Гиса, что указывает на обширные воспалительные процессы в миокарде.
- Эхокардиография — метод ультразвукового исследования, который позволяет оценить морфологические и функциональные изменения в работе сердца и его клапанов. К сожалению, специфические признаки воспаления миокарда при ЭхоКГ выявить не удается.
В ходе диагностики миокардита эхокардиография может обнаружить различные нарушения сократительной функции миокарда (например, первичную или выраженную дилатацию сердечных полостей, снижение сократительной функции, диастолическую дисфункцию и др.), которые зависят от тяжести заболевания, а также выявить внутриполостные тромбы. Также возможно обнаружение увеличенного объема жидкости в перикарде. Однако показатели сократимости сердца могут оставаться в пределах нормы, поэтому эхокардиографию иногда требуется повторять.
Дополнительные методы диагностики миокардита, которые могут подтвердить правильность диагноза, включают:
- Изотопное исследование сердца.
- Магнитно-резонансная томография (МРТ).
- Эндомиокардиальная биопсия и другие.
Эндомиокардиальная биопсия рассматривается многими специалистами как надежный метод для точной диагностики «миокардита», однако результаты биопсии могут быть неоднозначными.

Лечение миокардита
Лечение миокардита включает этиотропную терапию и терапию осложнений. Основные рекомендации для пациентов с миокардитом предполагают госпитализацию, что обеспечивает необходимый покой и постельный режим (от одной недели до полутора месяцев в зависимости от тяжести состояния). Также назначаются ингаляции кислорода и нестероидные противовоспалительные препараты (НПВП).
Во время лечения миокардита важно соблюдать диету, ограничивая потребление соли и жидкости, особенно при признаках сердечной недостаточности. Этиотропная терапия является ключевым элементом в лечении миокардита и направлена на устранение причин, вызвавших заболевание.
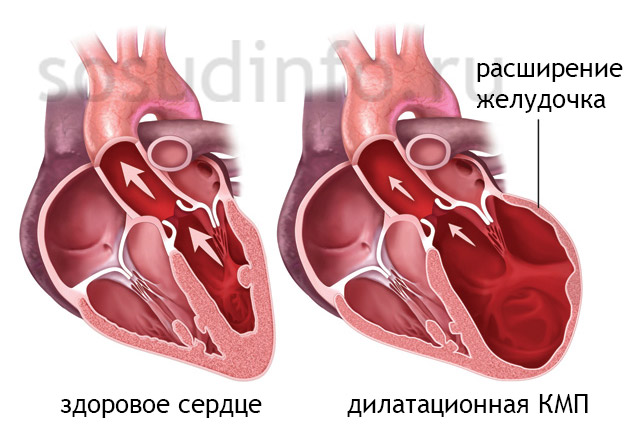
Лечение вирусного миокардита зависит от его стадии: I фаза — период размножения возбудителей; II фаза — этап аутоиммунного повреждения; III фаза — дилатационная кардиомиопатия (ДКМП), характеризующаяся растяжением сердечных полостей и развитием систолической дисфункции.
Выбор препаратов для лечения вирусного миокардита зависит от конкретного возбудителя. Пациентам назначается поддерживающая терапия, иммунизация, а также рекомендуется ограничение или полное исключение физических нагрузок до исчезновения симптомов, стабилизации функциональных показателей и восстановления нормальных размеров сердца, так как физическая активность может способствовать репликации вируса и ухудшению состояния.
- Бактериальный миокардит требует назначения антибиотиков (например, ванкомицина, доксициклина). Для стабилизации работы сердца применяются сердечные гликозиды (коргликон, строфантин), а для лечения аритмии назначаются противоаритмические средства. Для предотвращения тромбоэмболических осложнений используются антикоагулянты (аспирин, варфарин, курантил) и антиагреганты, а для улучшения обмена веществ в пораженном миокарде — метаболическая терапия (аспаркам, калия оротат, предуктал, рибоксин, милдронат, панангин), АТФ и витамины.
- Если лечение вирусного миокардита с помощью терапии сердечной недостаточности (прием диуретиков, ингибиторов АПФ, сердечных гликозидов, β-адреноблокаторов) не приносит ожидаемых результатов из-за высокой активности патологического процесса, пациенту может быть назначена иммуносупрессивная терапия (на II фазе заболевания), включая глюкокортикостероиды (преднизолон) и иммунодепрессанты (азатиоприн, циклоспорин А и другие).
- Ревматический миокардит требует назначения НПВП (ибупрофен, диклофенак и др.) и глюкокортикостероидов.
- Лечение аллергического миокардита начинается с тщательного сбора анамнеза и немедленного устранения аллергена. В данном случае антибиотики не играют значительной роли и могут быть даже опасны для пациента; предпочтение следует отдавать антигистаминным средствам, таким как H1-блокаторы.
- Токсический миокардит лечится путем устранения причины, вызвавшей заболевание, и назначения средств, облегчающих основные симптомы. Симптоматическая терапия также применяется при ожоговых миокардитах, для которых специфического лечения пока не разработано.
В крайних случаях, когда терапия тяжелых форм миокардита не дает результатов, может потребоваться трансплантация сердца. Эта мера применяется, если проведенные лечебные мероприятия не привели к улучшению функциональных и клинических показателей.
Прогноз при миокардите
Прогноз при миокардите варьируется от полного выздоровления до летального исхода. Это заболевание может протекать незаметно и завершаться полным восстановлением. Однако миокардит также может привести к кардиосклерозу, который характеризуется образованием соединительной рубцовой ткани в миокарде, деформацией клапанов и заменой миокардных волокон. Эти изменения могут вызвать стойкие нарушения сердечного ритма и проводимости. Среди возможных последствий миокардита также выделяют хроническую сердечную недостаточность, которая может привести к инвалидности и даже смерти.
После выписки из стационара пациент с миокардитом должен находиться под диспансерным наблюдением в течение года. Рекомендуется пройти санаторное лечение в кардиологических учреждениях.
Обязательным является амбулаторное наблюдение, которое включает осмотр врача четыре раза в год, лабораторные анализы крови (включая биохимию) и мочи, УЗИ сердца дважды в год и ежемесячное проведение ЭКГ. Рекомендуется также регулярное иммунологическое обследование и тестирование на наличие вирусных инфекций.
Профилактика острого миокардита зависит от основного заболевания, вызвавшего воспаление, и требует осторожного применения чуждых сывороток и других препаратов, которые могут вызвать аллергические и аутоиммунные реакции.
Учитывая серьезные осложнения, которые могут возникнуть при миокардите, заниматься самолечением воспаления сердечной мышцы, используя «бабушкины методы», народные средства или медикаменты без назначения врача крайне неразумно. Это может привести к серьезным последствиям. Своевременное выявление симптомов миокардита и соответствующее комплексное лечение в кардиологическом отделении всегда положительно сказывается на прогнозе для пациентов.
Видео: миокардит в программе “Жить здорово!”
Вопрос-ответ
Каковы причины миокардита?
В большинстве случаев причиной миокардита становятся вирусы (Эпштейна-Барр, Коксаки, гриппа, герпеса, корона-, энтеро-, аденовирусы), реже – бактерии (стрептококки, палочка Коха, коринебактерии, хламидии, гемофильная палочка, легионеллы), паразиты (трипаносома, трихинелла, токсоплазма), грибки (кандида, аспергилла).
Как диагностировать миокардит?
При диагностике миокардита могут использоваться следующие методы: электрокардиография. При миокардите и некоторых других заболеваниях наблюдается синусная тахикардия и изменения в зубцах S и Т кардиограммы. Биопсия миокарда является «золотым стандартом» для определения миокардита.
Какой вирус наиболее часто вызывает миокардит в настоящее время?
Сердечная мышца может воспаляться на фоне воздействия инфекционных (часто) и неинфекционных агентов. Основные провоцирующие факторы миокардита у взрослых: вирусы. Наиболее распространенные: штаммы энтеровирусов, вируса Коксаки, Эпштейна-Барра, гриппа, герпеса.
ЭКГ показывает миокардит?
К инструментальным методам выявления миокардита относятся электрокардиография (ЭКГ) и эхокардиография. ЭКГ показывает изменения в электрической активности сердца (удлинение интервала Q-T или появление аритмий). Эхокардиография позволяет визуализировать структуры сердца, оценить их функцию и выявить аномалии в мышце.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Если вы испытываете постоянную усталость, одышку, боли в груди или учащенное сердцебиение, не игнорируйте эти признаки. Своевременное обращение к врачу может помочь в ранней диагностике миокардита.
СОВЕТ №2
Следите за своим здоровьем после перенесенных инфекций. Миокардит может развиться после вирусных заболеваний, таких как грипп или COVID-19. Если у вас были подобные инфекции, регулярно проверяйте состояние сердца у кардиолога.
СОВЕТ №3
Изучите факторы риска. Курение, злоупотребление алкоголем и наличие хронических заболеваний могут повысить вероятность развития миокардита. Постарайтесь вести здоровый образ жизни, чтобы снизить эти риски.
СОВЕТ №4
Не пренебрегайте назначенной терапией. Если вам поставили диагноз миокардит, строго следуйте рекомендациям врача и не прекращайте лечение без консультации. Это поможет предотвратить осложнения и улучшить качество жизни.