Причины и механизмы развития гиповолемии
В основе механизма возникновения гиповолемических состояний могут лежать следующие факторы:
- Изменения уровня белков и электролитов в плазме крови и внеклеточной жидкости;
- Увеличение объема сосудистого русла из-за расширения периферических сосудов;
- Уменьшение объема жидкости в результате потерь крови или плазмы.
Причины гиповолемии разнообразны:
- Кровопотеря;
- Шоковые состояния;
- Ожоги;
- Аллергические реакции;
- Обезвоживание при кишечных инфекциях;
- Гемолиз (массовое разрушение эритроцитов);
- Гестозы (рвота у беременных);
- Полиурия при заболеваниях почек;
- Эндокринные нарушения (несахарный и сахарный диабет);
- Нехватка питьевой воды или невозможность её употребления (например, при столбняке или бешенстве);
- Неконтролируемый прием некоторых лекарств (особенно диуретиков).
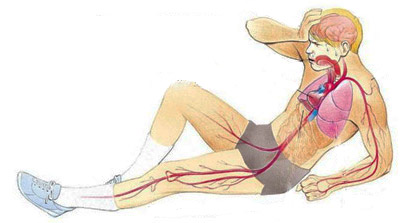
При снижении объема циркулирующей крови запускается ряд реакций — сначала компенсаторных, затем необратимых патологических, которые не поддаются лечению. Поэтому крайне важно не упустить момент и как можно быстрее восстановить нормальный объем жидкости в организме. Рассмотрим механизмы развития данной патологии в зависимости от различных причин.
Патологии почек и эндокринной системы приводят не только к электролитным нарушениям, но и к гиповолемии. Причинами расстройств могут быть избыточное выведение воды и натрия, а также наличие в моче осмотически активных веществ (например, глюкозы при диабете), которые «вытягивают» значительное количество жидкости.
Обезвоживание может возникнуть при нарушении функции гипофиза, когда нехватка антидиуретического гормона приводит к выраженной полиурии. В этом случае гиповолемия будет умеренной, так как организм теряет в первую очередь жидкость из клеток и внеклеточного пространства, стараясь сохранить объем крови на нормальном уровне.
Повышенные потери плазмы при ожогах также способствуют развитию гиповолемии, а интоксикация продуктами распада тканей усугубляет гипоксию и нарушает микроциркуляцию. Поэтому решение о восполнении потерянной жидкости обычно принимает врач до появления симптомов недостатка объема циркулирующей крови.
Кроме почек, жидкость может теряться через кишечник, особенно при инфекциях, сопровождающихся обильной диареей и рвотой. Известно, что в кишечнике взрослого человека ежедневно образуется около 7-7,5 литров жидкости, и лишь 2% из этого объема выводится с калом в норме. Легко представить, к каким последствиям может привести нарушение реабсорбции жидкости, которая может быть потеряна за считанные дни.
Маленькие дети особенно подвержены риску обезвоживания, и кишечная инфекция может вызвать признаки дегидратации и гипотонии всего через 2-3 дня после начала заболевания. Лихорадка, часто сопутствующая инфекциям, значительно усугубляет потерю жидкости и способствует быстрому развитию эксикоза.
Эти процессы легко контролируются у здоровых людей и могут быть компенсированы при достаточном потреблении воды. Однако сильный перегрев в жарком климате, работа в условиях высоких температур, выраженная лихорадка и чрезмерные физические нагрузки могут нарушить нормальный баланс жидкости в организме.
Одной из наиболее распространенных причин гиповолемии является кровопотеря, когда кровь уходит либо во внешнюю среду, либо в полость органа или ткани. При недостаточном объеме крови нарушается работа сердца, которое не получает необходимое количество крови через венозную систему. Следующими этапами патологии становятся:
- Резкое падение артериального давления, вызывающее выброс крови из депо (печень, мышцы);
- Снижение выделения мочи для задержки жидкости;
- Увеличение свертываемости крови;
- Спазм мелких артерий и артериол.
Эти процессы являются частью компенсации недостатка внутрисосудистой жидкости, когда организм пытается сосредоточить в сосудах максимальное количество крови, используя резервы и уменьшая объем сосудистого русла за счет периферических тканей в пользу сердца, мозга и почек.
Однако компенсаторные механизмы имеют и обратную сторону: недостаточное кровоснабжение периферических тканей приводит к сильной гипоксии, закислению (ацидозу) внутренней среды и накоплению форменных элементов с образованием микротромбов.
Если не принять своевременные меры для устранения гиповолемии, дальнейшее развитие событий может стать неконтролируемым и трагичным: централизация кровотока в крупных сосудах сменяется его децентрализацией, так как ткани испытывают сильнейшую гипоксию, а затем жидкость проникает в межклеточное пространство, накапливаясь в депо. Это приводит к резкому падению объема циркулирующей крови и остановке микроциркуляции. Это состояние характеризует необратимую стадию гиповолемического шока.
Таким образом, гиповолемический синдром имеет схожие механизмы развития независимо от причин: дисбаланс между объемом крови и сосудистым руслом нарушается, затем кровоток централизуется в стадии компенсации, но со временем происходит декомпенсация с децентрализацией кровообращения и полиорганной недостаточностью на фоне стремительно прогрессирующего гиповолемического шока.
Гиповолемический шок — это крайняя степень выраженности патологии, часто необратимая и не поддающаяся интенсивной терапии из-за необратимых изменений в сосудах и внутренних органах. Он сопровождается резким снижением артериального давления, выраженной гипоксией и структурными изменениями в органах. Развивается острая почечная, печеночная, сердечная и дыхательная недостаточность, пациент может впадать в кому и умирать.
Гиповолемия представляет собой состояние, характеризующееся снижением объема циркулирующей крови, что может привести к серьезным последствиям для организма. Врачи отмечают, что механизмы развития гиповолемии могут быть разнообразными, включая кровопотерю, обезвоживание и нарушения в работе сердечно-сосудистой системы. Клинические проявления варьируются от легкой слабости и головокружения до шока и потери сознания. В зависимости от степени тяжести выделяют легкую, умеренную и тяжелую гиповолемию. Неотложная помощь включает в себя восстановление объема жидкости, что может быть достигнуто с помощью инфузионной терапии. Лечение зависит от причины гиповолемии и может включать как медикаментозные, так и хирургические методы. Врачи подчеркивают важность своевременной диагностики и адекватного лечения для предотвращения серьезных осложнений.

Разновидности и симптоматика при гиповолемии
В зависимости от соотношения объема крови и сосудистого русла выделяют три типа гиповолемии:
- Нормоцитемическая.
- Полицитемическая.
- Олигоцитемическая.
При нормоцитемической гиповолемии наблюдается равномерное снижение объема циркулирующей крови (ОЦК) из-за потери плазмы и форменных элементов. Это может происходить в результате кровопотери, шока или вазодилатации.
Полицитемическая гиповолемия характеризуется уменьшением ОЦК, в основном за счет снижения числа форменных элементов. Причинами могут быть гемолиз, апластическая анемия или потеря крови с дефицитом эритроцитов.
Олигоцитемическая гиповолемия проявляется преимущественной потерей жидкости при относительно сохранном клеточном компоненте крови. Это может происходить при обезвоживании, вызванном диареей, рвотой, лихорадкой, ожогами или отсутствием доступа к питьевой воде.
В некоторых случаях возможно сочетание различных типов гиповолемии. Например, при обширных ожогах может наблюдаться полицитемия из-за утечки плазмы из сосудов или олигоцитемия в результате сильного гемолиза.
Клинические проявления гиповолемии связаны с изменениями артериального давления и снижением перфузии периферических тканей. Это приводит к гипоксии и нарушению функций органов. Степень выраженности симптомов зависит от скорости развития гиповолемии и её тяжести.
К основным симптомам снижения ОЦК относятся:
- Пониженное артериальное давление;
- Сильная слабость;
- Головокружение;
- Боли в области живота;
- Одышка.
Объективные признаки гиповолемии включают бледность кожи или цианоз, учащение пульса и дыхания, гипотонию, снижение активности пациента, а также различные расстройства мозговой деятельности.
Снижение ОЦК и гипотония нарушают терморегуляцию, в результате чего кожа становится холодной, а пациент ощущает озноб, даже при повышенной температуре тела. Пульс учащается, появляются неприятные ощущения в груди, дыхание становится более частым. При дальнейшем снижении давления головокружение может перейти в предобморочное состояние, возможна потеря сознания, сопор или кома при тяжелом гиповолемическом шоке.
У детей симптомы гиповолемического синдрома развиваются быстро, особенно у младенцев и детей до 2-3 лет. Мать малыша, у которого внезапно начались понос и рвота, вскоре заметит выраженную вялость, сменяющую активность. Капризы могут смениться апатией и сильной сонливостью, кожа становится бледной, а носогубный треугольник, кончик носа и пальцы могут приобретать синюшный оттенок.
Симптомы гиповолемии различаются на разных стадиях заболевания:
- При нормоволемической гиповолемии, возникающей на фоне кровопотери, наблюдается гипотония до 10% от исходного уровня давления, умеренная тахикардия и тахипноэ, бледность кожи, головокружение, слабость, жажда, тошнота и обморочные состояния.
- При гиповолемии, связанной с потерей до 40% объема циркулирующей крови, систолическое давление может снижаться до 90 мм рт. ст. Уменьшается фильтрация мочи, нарастает тахикардия и одышка, пациент покрывается холодным липким потом, становится бледным или синюшным, испытывает сонливость и жажду, сознание может быть «затуманено».
- При сильнейших кровопотерях, когда организм теряет до 70% ОЦК, давление может не превышать 60 мм рт. ст. Выражена тахикардия (до 150 ударов в минуту), пульс становится частым и нитевидным, кожа крайне бледная, возможны судороги, проявляются признаки нарушения мозговой деятельности — сопор, заторможенность, спутанность сознания, кома.
Тяжелая степень гиповолемического синдрома быстро переходит в шок, при котором резкое снижение давления может привести к потере сознания или психомоторному возбуждению. Характерны нарушения работы почек, проявляющиеся анурией, тахикардия, тахипноэ или дыхание типа Чейн-Стокса.
Полицитемическая гиповолемия, помимо вышеописанных признаков, сопровождается выраженными нарушениями гемокоагуляции, включая тромбозы мелких сосудов и прогрессирование недостаточности органов из-за некротических процессов, вызванных расстройством микроциркуляции.
Гиповолемия — это состояние, характеризующееся снижением объема циркулирующей крови, что может привести к серьезным последствиям для организма. Основные механизмы развития включают потерю жидкости из-за кровотечений, обезвоживания или нарушения всасывания. Клинические проявления варьируются от легкой слабости и головокружения до шока и потери сознания. В зависимости от степени гиповолемии выделяют легкую, умеренную и тяжелую формы, каждая из которых требует своего подхода к лечению. Неотложная помощь включает восстановление объема жидкости, что может быть достигнуто с помощью инфузий кристаллоидов или коллоидов. Важно также выявить и устранить причину состояния. Лечение может потребовать применения медикаментов для стабилизации гемодинамики и поддержания функций органов. Своевременная диагностика и адекватная терапия играют ключевую роль в предотвращении осложнений.
| Механизм развития гиповолемии | Клинические проявления | Неотложная помощь и лечение |
|---|---|---|
| Потеря жидкости через желудочно-кишечный тракт (рвота, диарея, кровотечение) | Тахикардия, гипотензия, снижение тургора кожи, олигурия, сухость слизистых, жажда, головокружение, слабость, спутанность сознания | Восполнение объема циркулирующей крови (кристаллоиды, коллоиды), коррекция электролитных нарушений, лечение основного заболевания |
| Потеря жидкости через кожу (потоотделение, ожоги) | Тахикардия, гипотензия, снижение тургора кожи, олигурия, сухость слизистых, гипертермия, дегидратация | Восполнение объема циркулирующей крови (кристаллоиды, коллоиды), коррекция электролитных нарушений, охлаждение, лечение ожогов |
| Потеря жидкости через почки (диуретики, диабетический кетоацидоз, нефропатия) | Тахикардия, гипотензия, снижение тургора кожи, олигурия/полиурия, сухость слизистых, изменение уровня сознания | Восполнение объема циркулирующей крови (кристаллоиды, коллоиды), коррекция электролитных нарушений, лечение основного заболевания |
| Кровотечение (внутреннее или внешнее) | Тахикардия, гипотензия, бледность кожных покровов, олигурия, шок, потеря сознания | Остановка кровотечения, переливание крови и кровезаменителей, поддержание жизненно важных функций |
| Третье пространство (асцит, ожоги) | Тахикардия, гипотензия, снижение тургора кожи, олигурия, отеки, снижение центрального венозного давления | Коррекция электролитных нарушений, диуретики (в случае асцита), лечение основного заболевания |
| Недостаточное потребление жидкости | Жажда, сухость слизистых, снижение тургора кожи, олигурия, утомляемость | Восполнение жидкости перорально или внутривенно |
Лечение гиповолемического синдрома
Лечением гиповолемического синдрома занимаются реаниматологи, хирурги, специалисты по ожогам и инфекционисты. Они чаще всего сталкиваются с состояниями, приводящими к снижению объема циркулирующей крови (ОЦК). При разработке плана терапии необходимо определить тип гиповолемии, чтобы восполнить критически важные компоненты для организма.
Гиповолемический шок — это неотложное состояние, требующее немедленных действий, которые должны быть предприняты еще до госпитализации. Врач скорой помощи или приемного отделения, выявивший гиповолемию, обязан следовать алгоритму неотложной помощи, который включает:
- Остановку кровотечения, если оно присутствует;
- Обеспечение доступа к периферической вене с помощью катетера максимального диаметра, при необходимости катетеризируются две или более вен;
- Организацию быстрого внутривенного введения растворов для восполнения ОЦК под контролем артериального давления;
- Обеспечение проходимости дыхательных путей и подачу кислородной смеси;
- Обезболивание по показаниям — фентанил, трамадол;
- Введение глюкокортикостероидов (преднизолон, дексаметазон).
Если меры оказались эффективными и давление достигло или превысило 90 мм рт. ст., пациенту продолжают инфузионную терапию с постоянным мониторингом пульса, давления, дыхания и уровня кислорода в крови до передачи его в реанимационное отделение, минуя приемное отделение. В случае продолжающейся тяжелой гипотонии в раствор добавляют допамин, фенилэфрин или норадреналин.
Коррекция дефицита ОЦК включает восполнение утраченной жидкости, устранение основной причины патологии и симптоматическое лечение. Для этого используется инфузионная терапия, направленная на быстрое устранение гиповолемии и предотвращение шока.
Медикаментозное лечение включает:
- Инфузионные растворы — солевые растворы (физиологический раствор, раствор Рингера, ацесоль, трисоль и другие), свежезамороженная плазма, реополиглюкин, альбумин;
- Кровезамещающие препараты — эритроцитарная и тромбоцитная масса;
- Раствор глюкозы и инсулин, вводимые внутривенно;
- Глюкокортикостероиды (внутривенно);
- Гепарин при диссеминированном внутрисосудистом тромбозе и для его профилактики при полицитемическом типе гиповолемии;
- Аминокапроновая кислота, этамзилат при наличии кровотечений;
- Седуксен, дроперидол при выраженном психомоторном возбуждении или судорожном синдроме;
- Контрикал для лечения и профилактики шока и нарушений гемокоагуляции;
- Антибиотикотерапию.
Первый этап лечения включает введение кристаллоидных солевых растворов с контролем уровня систолического давления, которое не должно опускаться ниже 70 мм рт. ст. Это необходимо для достижения минимального уровня перфузии органов и мочеобразования в почках. Согласно современным подходам, объем вводимой жидкости должен соответствовать объему кровопотери.
Если кристаллоидов недостаточно, а давление не достигает необходимого уровня, дополнительно вводятся декстраны, препараты на основе желатина и крахмала, свежезамороженная плазма, а также вазотоники (адреналин, норэпинефрин, допамин).
Параллельно с инфузией жидкости осуществляется ингаляция кислорода, при необходимости организуется аппаратная вентиляция легких. Функция свертывающей системы поддерживается с помощью альбумина, гепарина и аминокапроновой кислоты (в зависимости от типа нарушения гемостаза).
Коррекция гиповолемии осуществляется в условиях реанимационного отделения, где имеется возможность круглосуточного контроля показателей электролитного обмена, гемостаза, артериального давления, насыщенности крови кислородом и функции почек. Дозировка препаратов, соотношение и объем вводимых растворов рассчитываются индивидуально для каждого пациента с учетом причины заболевания, сопутствующих факторов и степени потери ОЦК.
Перейти в раздел:
- Кровь и её заболевания, компоненты, анализы, биохимия
Рекомендации читателям СосудИнфо предоставляют профессиональные медики с высшим образованием и опытом работы в данной области.

Вопрос-ответ
Каков механизм гиповолемии?
Механизм гиповолемии состоит в резком сокращении объема циркулирующей крови, что приводит к нарушению кровообращения, особенно в тканях, нуждающихся в кислороде. Это состояние развивается быстро, что в свою очередь требует немедленного вмешательства.

Как лечится гиповолемия?
В целом, варианты лечения гиповолемии включают восполнение дефицита электролитов и воды, переливание крови, кислородную терапию. Незначительную и умеренную гиповолемию устраняют посредством увеличения приема воды, натриевого раствора. В сложных случаях возможно введение жидкости через зонд.
Что значит гиповолемия?
Гиповолемия – это состояние, трактуемое в медицине как избыточная потеря организмом жидкости, ведущая к уменьшению ОЦК (объема циркулирующей крови).
Советы
СОВЕТ №1
При первых признаках гиповолемии, таких как головокружение, слабость или учащенное сердцебиение, немедленно обратитесь за медицинской помощью. Быстрая реакция может предотвратить серьезные осложнения.
СОВЕТ №2
Следите за уровнем гидратации, особенно в жаркую погоду или при физической активности. Убедитесь, что вы пьете достаточное количество воды, чтобы поддерживать нормальный объем крови и предотвратить гиповолемию.
СОВЕТ №3
Если вы принимаете лекарства, которые могут влиять на уровень жидкости в организме (например, диуретики), регулярно консультируйтесь с врачом. Он может помочь вам корректировать дозировку и следить за состоянием здоровья.
СОВЕТ №4
Изучите симптомы и признаки гиповолемии, чтобы быть готовым к их распознаванию. Знание о том, как проявляется это состояние, поможет вам быстрее реагировать и обращаться за помощью.