Очаг плюс готовность
В России эпилепсия известна как падучая болезнь, что уходит корнями в древние времена.
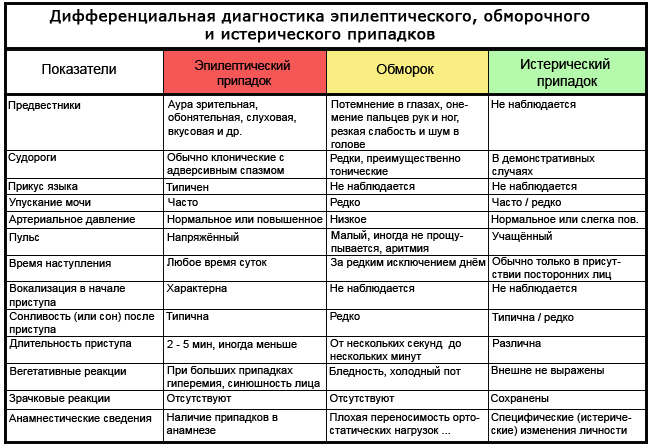
Эпилепсия чаще всего проявляется периодическими приступами, которые сопровождаются потерей сознания и судорогами. Однако симптомы этой болезни разнообразны и не ограничиваются только этими проявлениями. Припадки могут также происходить с частичной утратой сознания, а у детей часто наблюдаются абсансы — кратковременные отключения от окружающего мира без судорог.
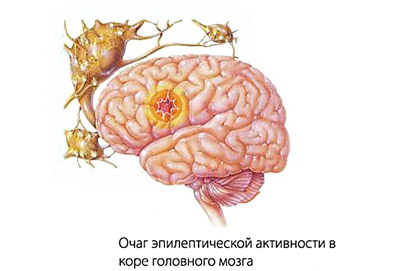
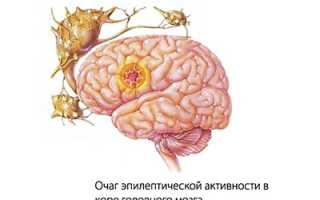
Что происходит в мозге человека, когда он теряет сознание и начинает испытывать судороги? Неврологи и психиатры утверждают, что развитие этой болезни связано с двумя основными факторами — образованием очага и способностью головного мозга реагировать на раздражение нейронов в этом очаге.
Причинами формирования таких очагов могут быть травмы, инсульты, инфекции или опухоли. Образовавшийся в результате повреждения или хирургического вмешательства рубец или киста головного мозга начинают раздражать нервные волокна. Это приводит к их возбуждению и, как следствие, к возникновению судорог. Распространение электрических импульсов по коре головного мозга вызывает отключение сознания пациента.
Существуют различные уровни судорожной готовности коры. Высокая готовность может проявляться даже при минимальном возбуждении в очаге или даже в его отсутствии (как в случае абсансов). В то же время, если очаг значительный, но судорожная готовность низкая, приступ может протекать с частично или полностью сохраненным сознанием.
Эпилепсия представляет собой хроническое неврологическое заболевание, характеризующееся повторяющимися судорожными приступами. Врачи отмечают, что развитие эпилепсии может быть связано с различными факторами, включая генетическую предрасположенность, травмы головы, инфекции и нарушения обмена веществ. Существуют разные формы заболевания, такие как фокальные и генерализованные приступы, каждая из которых имеет свои особенности проявления.
Признаки эпилепсии могут варьироваться от кратковременной потери сознания до сильных судорог. Важно, чтобы окружающие знали, как оказать первую помощь во время приступа: необходимо обеспечить безопасность пациента, предотвратив травмы, и не пытаться удерживать его. Лечение эпилепсии обычно включает медикаментозную терапию, которая подбирается индивидуально, а в некоторых случаях может потребоваться хирургическое вмешательство. Врачи подчеркивают важность регулярного наблюдения и корректировки лечения для достижения наилучших результатов и улучшения качества жизни пациентов.

Главное из сложной классификации
Эпилепсия, согласно Международной классификации, включает различные синдромы, которые нужно отличать от эпилептических припадков, имеющих множество разновидностей. Сосредоточимся на ключевых моментах.
Эпилептические припадки классифицируются по их особенностям:
- Парциальные (локальные, фокальные). Эти припадки делятся на простые, которые проходят без значительных нарушений функций головного мозга (после приступа человек остается в ясном сознании), и сложные, когда после эпизода пациент испытывает дезориентацию в пространстве и времени, а также функциональные расстройства в зависимости от пораженной области мозга.
- Первично-генерализованные затрагивают оба полушария головного мозга. Эта группа включает абсансы, клонические, тонические, миоклонические, тонико-клонические и атонические припадки.
- Вторично-генерализованные возникают, когда парциальные припадки уже развиваются. Патологическая активность, начавшаяся в одной области, охватывает весь мозг, что приводит к судорожному синдрому и вегетативным расстройствам.
При классификации эпилепсии и синдромов на основе электроэнцефалограммы (ЭЭГ) выделяют следующие типы:
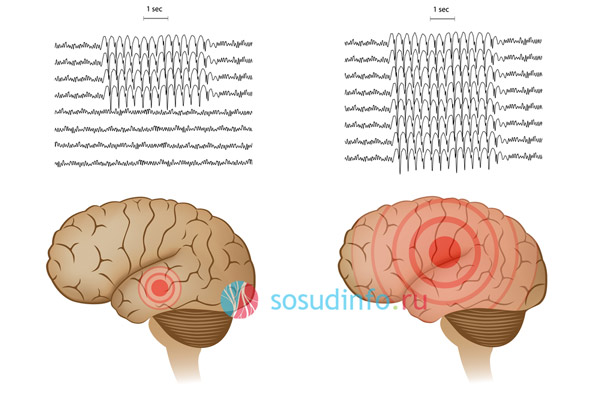
- Обособленная форма (фокальная, парциальная, локальная). Фокальная эпилепсия развивается из-за нарушений метаболизма и кровоснабжения в определенной области мозга. Выделяют височную (с проблемами поведения, слуха и мышления), лобную (с нарушениями речи), теменную (с преобладанием двигательных расстройств) и затылочную (с координационными и зрительными нарушениями) формы.
- Генерализованная эпилепсия делится на симптоматическую (вызванную сосудистыми патологиями, кистами головного мозга или объемными образованиями) и идиопатическую форму (причина которой не установлена) на основе дополнительных исследований (МРТ, КТ).
Если эпилептические припадки следуют один за другим в течение получаса и более, не позволяя пациенту вернуться в сознание, это создает серьезную угрозу для жизни. Такое состояние называется эпилептическим статусом, который также имеет свои разновидности, среди которых наиболее тяжелым считается тонико-клонический эпистатус.
| Аспект Эпилепсии | Описание | Действия |
|---|---|---|
| Развитие эпилепсии | Генетические факторы, травмы головы, инфекции головного мозга, инсульт, опухоли мозга, нарушения развития мозга, некоторые метаболические расстройства. В некоторых случаях причина остается неизвестной (идиопатическая эпилепсия). | Ранняя диагностика и лечение сопутствующих заболеваний, профилактика травм головы. |
| Формы эпилепсии | Фокальные (парциальные) припадки (простые, сложные), генерализованные припадки (тоники-клонические, абсансы, миоклонические, атонические), припадки неизвестного происхождения. Классификация сложная и зависит от типа припадка, его распространения в мозге и других факторов. | Точная диагностика формы эпилепсии необходима для выбора правильного лечения. |
| Причины эпилепсии | Генетические мутации, травмы головы (родовые, постнатальные), инфекции ЦНС (менингит, энцефалит), инсульт, опухоли мозга, недостаточность кислорода во время родов, тяжелые черепно-мозговые травмы, некоторые метаболические нарушения, некоторые аутоиммунные заболевания. | Лечение и профилактика основных заболеваний, снижение риска травм головы. |
| Признаки и проявления | Разнообразны и зависят от типа припадка. Могут включать: судороги, потерю сознания, изменение поведения (дезориентация, агрессия), непроизвольные движения, изменение ощущений (зрительные, слуховые, обонятельные галлюцинации), побледнение или покраснение кожи, недержание мочи. | Наблюдение за припадком (длительность, тип симптомов), запись времени начала и окончания припадка. |
| Первая помощь при эпилептическом припадке | Обеспечить безопасность пациента (убрать острые предметы, защитить голову от травм), повернуть на бок, не пытаться удерживать судороги, не вкладывать ничего в рот, вызвать скорую помощь, после припадка обеспечить спокойную обстановку, контролировать дыхание. | Знание алгоритма первой помощи, обучение окружающих. |
| Лечение эпилепсии | Противоэпилептические препараты (ПЭП), хирургическое лечение (в некоторых случаях), кетогенная диета (в некоторых случаях), стимуляция блуждающего нерва (в некоторых случаях). Лечение подбирается индивидуально, цель – достижение длительной ремиссии. | Регулярные визиты к неврологу, соблюдение назначенного лечения, контроль побочных эффектов. |
Причинные факторы
Несмотря на длительное изучение эпилепсии, многие аспекты её происхождения остаются неясными. Чаще всего возникновение этого заболевания связывают с различными факторами:
- У новорожденных и детей до года причины эпилепсии могут быть связаны с осложнениями в перинатальный период, травмами при родах, гипоксией и генетическими факторами, включая метаболические аномалии.
- У детей старше года эпилепсия часто возникает из-за инфекционных заболеваний, затрагивающих нервную систему (например, энцефалит). Приступы фебрильных судорог, возникающие при незначительном повышении температуры (около 38°С), могут повторяться. Кроме того, причиной эпилептических припадков у маленьких детей и подростков могут стать черепно-мозговые травмы и сильные стрессовые ситуации.
- У молодежи и людей в зрелом возрасте эпилептические приступы с судорогами и потерей сознания часто являются следствием черепно-мозговой травмы (ЧМТ), которая может проявиться как сразу после травмы, так и спустя время. ЧМТ в анамнезе может предрасполагать к развитию эпилепсии на протяжении многих лет. У молодых людей старше 20 лет, считающих себя здоровыми, приступы могут быть первым признаком серьезных заболеваний, таких как опухоли головного мозга. В таких случаях речь идет о симптоматической эпилепсии. Судорожный синдром, известный как алкогольная эпилепсия, может развиваться у людей с чрезмерной зависимостью от алкоголя.
- У взрослых предпенсионного и пенсионного возраста эпилепсия чаще всего возникает из-за сосудистых заболеваний центральной нервной системы. Дегенеративные изменения у пациентов, перенесших острое нарушение мозгового кровообращения, приводят к развитию эпилептического синдрома в 8% случаев. Также возможно развитие заболевания у людей с остеохондрозом шейного отдела позвоночника, что может привести к вертебро-базилярной недостаточности (сдавление артерий и ухудшение кровоснабжения мозга).
- Генетический фактор также играет роль в возникновении эпилепсии: наличие случаев заболевания в семье увеличивает риск развития «падучей» болезни. Современные исследования позволили выявить местоположение гена, ответственного за некоторые формы этой патологии, что открывает новые горизонты в понимании заболевания.
Таким образом, большинство форм эпилепсии имеют свои корни, за исключением подтвержденного семейного варианта (гена, ответственного за заболевание). Происхождение почти 40% всех зарегистрированных случаев эпилептических нарушений остаётся загадкой, и причины их возникновения остаются лишь предположениями. Форму, развивающуюся без явных причин, называют идиопатической, в то время как болезнь, имеющая чёткую связь с другими соматическими заболеваниями, называется симптоматической.
Эпилепсия — это хроническое неврологическое заболевание, которое проявляется в виде повторяющихся судорог и нарушений сознания. Люди часто говорят о том, что причины эпилепсии могут быть разнообразными: от генетических факторов до травм головы и инфекций. Различают несколько форм заболевания, включая фокальные и генерализованные приступы, что делает диагностику и лечение индивидуальными для каждого пациента. Признаки эпилепсии могут варьироваться от кратковременных потерь сознания до сильных судорог. Важно знать, как оказать первую помощь во время приступа: необходимо обеспечить безопасность человека, убрав острые предметы и положив его на бок. Лечение включает медикаментозную терапию, а в некоторых случаях — хирургическое вмешательство. Многие пациенты находят поддержку в группах, где делятся опытом и советами по управлению заболеванием.

Предвестники, признаки, аура
Больного эпилепсией не всегда легко отличить от других людей в спокойном состоянии. Однако, когда начинается припадок, диагноз ставится мгновенно: эпилепсия. Это связано с тем, что заболевание проявляется периодически: яркие и бурные приступы сменяются затишьем, когда симптомы могут полностью исчезнуть или проявляться в виде признаков основного заболевания, вызывающего эпиприпадки.
Основным признаком эпилепсии, который может распознать даже человек без медицинского образования, является большой эпилептический припадок. Он начинается внезапно и не зависит от внешних факторов. Иногда за несколько дней до приступа у пациента наблюдаются плохое самочувствие, головная боль, отсутствие аппетита и трудности со сном. Однако многие не воспринимают эти симптомы как предвестники надвигающегося приступа. Тем не менее, пациенты с длительным стажем болезни часто учатся предугадывать приближение приступа.
Сначала (в течение нескольких секунд) обычно возникает аура, хотя приступ может начаться и без нее. Она всегда имеет одинаковые проявления у конкретного пациента. Однако разнообразие больных и различные зоны раздражения в головном мозге, вызывающие эпилептические разряды, приводят к появлению различных видов ауры:
- Психическая аура чаще всего связана с поражением височно-теменной области. Больной может испытывать страх, его лицо может выражать ужас или, наоборот, блаженство и радость.
- Моторная аура проявляется в непроизвольных движениях головы, глаз и конечностей (двигательный автоматизм).
- Сенсорная аура характеризуется разнообразными нарушениями восприятия.
- Вегетативная аура (при поражении сенсомоторной области) может проявляться кардиалгией, тахикардией, удушьем, изменениями цвета кожи, тошнотой и болями в животе.
- Речевая аура проявляется в виде непонятных выкриков и бессмысленных слов.
- Слуховая аура возникает, когда человек слышит звуки, которых на самом деле нет: крики, музыку, шорохи.
- Обонятельная аура, характерная для височной эпилепсии, может включать неприятные запахи и вкусы, не относящиеся к нормальной пище (например, запах свежей крови или металла).
- Зрительная аура возникает при поражении затылочной области. У человека могут появляться яркие видения: искры, движущиеся предметы, лица людей или фигуры животных, а также возможна потеря зрения.
- Сенситивная аура «обманывает» пациента: в теплой комнате ему становится холодно, по телу «ползут мурашки», конечности могут неметь.
Классический пример
Многие люди могут описать симптомы эпилепсии, так как приступы часто происходят на улице, где есть свидетели. Пациенты с тяжелыми формами эпилепсии, как правило, не удаляются далеко от дома, и в их районе всегда найдутся знакомые, которые смогут узнать в человеке, страдающем от судорог, своего соседа. Важно напомнить о ключевых симптомах эпилепсии и описать их последовательность:
- Приступ начинается с ауры, после чего пациент теряет сознание и издает резкий крик. Затем возникают спазмы и судороги отдельных мышц, и под тяжестью своего тела человек падает на землю.
- Сразу же начинаются тонические судороги: все тело напрягается, голова запрокидывается назад, а челюсти сжимаются. Дыхание может временно остановиться, лицо сначала бледнеет, а затем синеет, на шее отчетливо видны набухшие сосуды. Это тоническая фаза эпилептического припадка, которая обычно длится 15-20 секунд.
- Клоническая фаза начинается с клонических судорог — ритмичных сокращений мышц всего тела: рук, ног, туловища и шеи. Хриплое дыхание может указывать на наличие препятствий в дыхательных путях (например, слюны или запавшего языка), что представляет опасность. Поэтому, помогая больному, важно поддерживать его голову. Спустя несколько минут синюшность на лице начинает исчезать, изо рта появляется пена, часто розового цвета (что указывает на прикус языка), частота судорог уменьшается, и пациент расслабляется.
- На этапе мышечного расслабления больной перестает реагировать на окружающий мир: свет, направленный в глаза, не вызывает сужения зрачков, а укол иглой или другой болевой раздражитель не приводит к движению, похожему на рефлекс. Часто происходит непроизвольное мочеиспускание.
Постепенно человек приходит в себя, сознание восстанавливается, и зачастую больной сразу же погружается в глубокий сон. Проснувшись, он чувствует себя вялым и разбитым, не может вспомнить о своем припадке — он просто не помнит, что произошло.
Это классическая картина генерализованного эпилептического припадка. Однако парциальные варианты могут проявляться по-разному, и их клинические признаки зависят от зоны раздражения в коре головного мозга (характеристика очага, его происхождение и происходящие в нем процессы). Во время парциальных припадков могут наблюдаться посторонние звуки, вспышки света (сенсорные признаки), боли в животе, потливость, изменения цвета кожи (вегетативные признаки), а также различные психические расстройства. Кроме того, приступы могут протекать с частичным нарушением сознания, когда пациент в какой-то степени осознает свое состояние и воспринимает происходящее вокруг. Эпилепсия проявляется в самых разных формах…

Таблица: как отличить эпилепсию от обморока и истерики
Самая нехорошая форма – височная
Из всех видов эпилепсии наибольшее беспокойство вызывает височная эпилепсия как у врачей, так и у пациентов. Эта форма заболевания часто сопровождается не только характерными приступами, но и другими симптомами, которые негативно сказываются на качестве жизни больного и его близких. Височная эпилепсия может приводить к значительным изменениям в личности человека.
Основу этой формы болезни составляют психомоторные приступы, начинающиеся с характерной ауры. У пациента возникает внезапный страх, появляются неприятные ощущения в области живота и странные запахи, создающие ощущение дежавю. Приступы могут проявляться по-разному, однако очевидно, что такие действия, как непроизвольные движения и усиленное глотание, происходят без контроля со стороны пациента, то есть независимо от его желания.
С течением времени родные пациента замечают, что общение с ним становится все более сложным. Он начинает зацикливаться на незначительных деталях, которые считает важными, проявляет агрессию и садистские наклонности. В конечном итоге пациент с эпилепсией может столкнуться с полной деградацией.
Эта форма эпилепсии требует более радикального подхода к лечению, так как без должной терапии справиться с ней становится крайне сложно.
Став свидетелем припадка – помощь при приступе эпилепсии
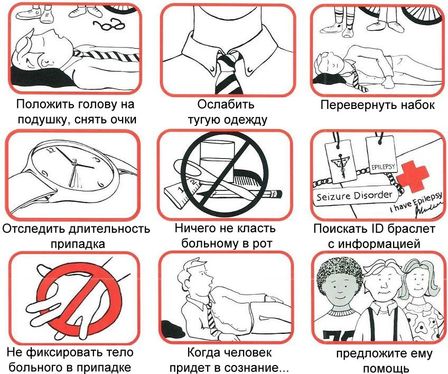
Став свидетелем эпилептического приступа, каждый должен оказать помощь, так как это может спасти жизнь человеку с эпилепсией. Хотя невозможно мгновенно остановить приступ, помощь при эпилепсии включает следующие действия:
- Защитите пациента от травм во время падения и судорог: уберите острые и опасные предметы, подложите что-то мягкое под голову и тело.
- Быстро освободите человека от стесняющей одежды и аксессуаров, таких как ремень, галстук или пуговицы.
- Чтобы предотвратить западание языка и удушье, поверните голову пациента на бок и удерживайте его конечности во время судорог.
- Не пытайтесь силой открыть рот (это может привести к травмам) или вставлять твердые предметы (больной может их раскусить, подавиться или пораниться); лучше положите свернутое полотенце между зубами.
- Вызовите скорую помощь, если приступ затягивается и не наблюдаются признаки его завершения — это может свидетельствовать о развитии эпилептического статуса.
Если помощь требуется ребенку, действия остаются теми же, но укладывать его на кровать или другую мягкую поверхность проще, и удерживать его легче. Хотя сила приступа у детей значительна, она все же меньше, чем у взрослых.
- Уложите ребенка на бок.
- Не пытайтесь силой открыть рот или проводить искусственное дыхание во время судорог.
- Если у ребенка высокая температура, быстро введите ректальную жаропонижающую свечу.
Скорую помощь следует вызывать, если это первый случай приступа или если он продолжается более 5 минут, а также в случае травм или нарушений дыхания.
Видео: первая помощь при эпилепсии – программа “Здоровье”
ЭЭГ ответит на вопросы
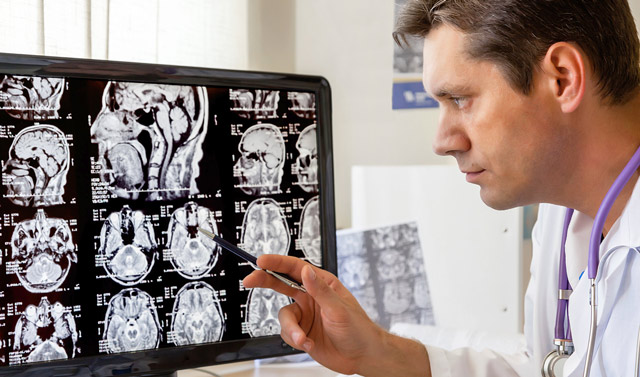
Все случаи потери сознания, независимо от наличия судорог, требуют тщательного обследования головного мозга. Диагноз эпилепсия устанавливается после специального исследования — Электроэнцефалографии (ЭЭГ). Современные компьютерные технологии позволяют выявить аномальные ритмы и точно определить место, где возникает повышенная судорожная активность.
Для определения причин заболевания и подтверждения диагноза у пациентов с эпилепсией часто применяют дополнительные диагностические процедуры, включая:
- Магнитно-резонансную томографию (МРТ);
- Компьютерную томографию (КТ);
- Консультацию офтальмолога для исследования состояния сосудов глазного дна;
- Биохимические лабораторные анализы и ЭКГ.
Тем не менее, неприятно, когда человеку ставят диагноз эпилепсия, хотя на самом деле его нет. Приступы могут происходить редко, а врач, иногда излишне осторожничая, не решается полностью исключить этот диагноз.
Что написано пером – не вырубить топором
Наиболее часто «падучая» болезнь проявляется судорожным синдромом. Однако диагноз «эпилепсия» не всегда совпадает с диагнозом «судорожный синдром». Судороги могут возникать по разным причинам и случаться всего один раз в жизни. Здоровый мозг может сильно реагировать на мощный раздражитель, что является ответом на другую патологию, такую как лихорадка или отравление.
К сожалению, судорожный синдром, возникающий по различным причинам (например, отравление или тепловой удар) может существенно изменить жизнь человека, особенно если это молодой мужчина в возрасте 18 лет. Получение военного билета без службы в армии (при наличии судорожного синдрома в анамнезе) полностью лишает его возможности получить водительские права или работать в определенных профессиях (на высоте, рядом с движущимися механизмами, у воды и т. д.). Обращение в различные инстанции редко приносит результаты, а снять запись бывает сложно. Инвалидность не предусмотрена, и человек продолжает жить, ощущая себя ни больным, ни здоровым.
У людей, злоупотребляющих алкоголем, судорожный синдром часто называют алкогольной эпилепсией. Это упрощает понимание. Однако судороги у алкоголиков возникают после длительного запоя, и такая «эпилепсия» проходит, когда человек полностью отказывается от алкоголя. Поэтому эту форму заболевания можно излечить с помощью рекультурации или других методов борьбы с алкогольной зависимостью.
А ребенок может и перерасти
Детская эпилепсия встречается значительно чаще, чем у взрослых, и имеет свои особенности, включая различные причины и отличия в течении. У детей симптомы могут проявляться в виде абсансов — частых (несколько раз в день) кратковременных эпизодов потери сознания без падений, судорог или других явных признаков. Ребенок на несколько секунд отключается, не прерывая занятий. Его взгляд фиксируется на одной точке или глаза закатываются, а затем он продолжает заниматься или общаться, даже не осознавая, что на короткое время «исчез».
Детскую эпилепсию часто путают с судорожным синдромом, который может быть вызван повышением температуры или другими факторами. Если удается установить причину приступов, родители могут надеяться на полное выздоровление: причина устранена — ребенок здоров (хотя фебрильные судороги, как правило, не требуют специального лечения).
Ситуация более сложная с детской эпилепсией, причина которой остается неизвестной, и частота приступов не уменьшается. За такими детьми необходимо постоянное наблюдение и длительное лечение.
Абсансные формы чаще встречаются у девочек и обычно проявляются перед началом школы или в первом классе. В течение 5-7 лет приступы могут происходить, но со временем они становятся реже, а затем могут полностью исчезнуть. Многие говорят, что «дети перерастают» это состояние. Однако в некоторых случаях абсансы могут перерасти в другие формы «падучей» болезни.
Видео: судороги у детей – доктор Комаровский
Все не так просто
Эпилепсия поддается лечению. Однако вопрос о полном излечении в каждом конкретном случае остается открытым.
Подход к лечению эпилепсии зависит от множества факторов, включая причины судорог, тип заболевания и место локализации патологического процесса. Поэтому перед началом терапии пациенту необходимо пройти комплексное обследование, которое может включать ЭЭГ, МРТ, КТ, УЗИ печени и почек, лабораторные анализы, ЭКГ и другие исследования. Это делается для того, чтобы:
- Установить причину заболевания. В некоторых случаях, например, если судороги вызваны опухолью, аневризмой или кистой, возможно быстрое устранение проблемы.
- Определить, как будет проходить лечение: в домашних условиях или в стационаре, а также выбрать подходящие методы — консервативную терапию или хирургическое вмешательство.
- Подобрать необходимые медикаменты и объяснить родственникам, чего ожидать от лечения и какие побочные эффекты могут возникнуть при их использовании в домашних условиях.
- Создать оптимальные условия для предотвращения приступов, информируя пациента о том, что ему полезно, а что вредно, как вести себя в повседневной жизни и на работе или учебе, а также какую профессию лучше выбрать. Обычно эти рекомендации предоставляет лечащий врач.
Чтобы минимизировать риск возникновения приступов, пациентам с эпилепсией следует достаточно отдыхать, избегать стрессов, не подвергать себя воздействию высоких температур, не переутомляться и серьезно относиться к назначенным лекарствам.
Таблетки и радикальная ликвидация
Лечение эпилепсии обычно включает назначение противоэпилептических препаратов, которые врач выписывает на специальном бланке. Эти медикаменты, такие как карбамазепин, конвулекс, дифенин и фенобарбитал, не доступны для свободной продажи в аптеке. Выбор препарата зависит от типа припадков и формы заболевания. Однако эти лекарства могут вызывать побочные эффекты, включая сонливость, замедление реакций и снижение концентрации внимания. Важно помнить, что резкая отмена препаратов без консультации с врачом может привести к учащению или повторному появлению приступов, если ранее удалось контролировать болезнь с их помощью.
Определение показаний к операции — сложная задача. Если эпилепсия вызвана аневризмой сосудов мозга, опухолью или абсцессом, ситуация ясна: успешное хирургическое вмешательство может избавить пациента от симптоматической эпилепсии.
Сложнее обстоит дело с судорожными приступами, причиной которых является патология, не видимая невооруженным глазом, или если источник заболевания остается неизвестным. Такие пациенты часто вынуждены постоянно принимать медикаменты.
Планируемая операция — серьезное испытание как для пациента, так и для врача. Необходимо пройти ряд обследований, которые проводятся только в специализированных медицинских учреждениях, например, позитронно-эмиссионную томографию для анализа метаболизма мозга. Также требуется разработать стратегию лечения (например, трепанация черепа) и привлечь специалистов из смежных областей.
Наиболее частым кандидатом на хирургическое вмешательство является височная эпилепсия, которая тяжело протекает и может приводить к изменениям в личности пациента.
Жизнь должна быть полноценной
При лечении эпилепсии важно сделать жизнь пациента полноценной и насыщенной, чтобы он не чувствовал себя неполноценным. Общение с врачом, правильно подобранные медикаменты и внимание к профессиональной деятельности играют ключевую роль в этом процессе. Кроме того, больного обучают, как избежать провокации приступов:
- Информируют о предпочтительной диете (молочно-растительный рацион);
- Запрещают употребление алкоголя и курение;
- Не рекомендуют частое употребление крепких напитков, таких как чай и кофе;
- Рекомендуют избегать всех излишеств с приставкой «пере» (переедание, переохлаждение, перегревание).
Сложности возникают и при трудоустройстве пациентов, так как группу инвалидности получают те, кто не может работать из-за частых судорожных приступов. Многие больные эпилепсией способны выполнять работу, не связанную с высотой, движущимися механизмами или повышенными температурами. Однако это часто не соответствует их образованию и квалификации. Найти или сменить работу бывает сложно: врачи опасаются подписывать необходимые документы, а работодатели не хотят рисковать. Трудоспособность и инвалидность зависят от частоты приступов, формы заболевания и времени суток, когда они происходят. Например, пациента с ночными судорогами освобождают от ночных смен и командировок, в то время как приступы в дневное время накладывают ограничения на профессиональную деятельность (существует целый список таких ограничений). Частые приступы, сопровождающиеся изменениями личности, ставят вопрос о получении группы инвалидности.
Жизнь с эпилепсией действительно непроста. Каждый хочет чего-то достичь: получить образование, построить карьеру, создать семью и обеспечить себя материально. Многие люди, которым в молодости поставили диагноз «эпилепсия» (хотя на самом деле это был лишь судорожный синдром), вынуждены постоянно доказывать, что они нормальны, что приступов не было уже 10 или 20 лет. Тем не менее, им продолжают сообщать о запретах на работу в опасных условиях. Можно только представить, каково тем, у кого приступы все же случаются. Поэтому избегать лечения не следует — лучше пусть эта болезнь будет скрыта, если ее невозможно полностью искоренить.
Видео: эпилепсия в программе “О самом главном!”
Вопрос-ответ
Какие формы эпилепсии бывают?
Существует несколько форм эпилепсии, которые можно классифицировать по различным критериям. Основные типы включают фокальные (частичные) эпилепсии, при которых приступы начинаются в одной области мозга, и генерализованные эпилепсии, затрагивающие обе половины мозга. Также выделяют идиопатическую (с неизвестной причиной), симптоматическую (связанную с известными повреждениями мозга) и криптогенную (с неясной причиной) эпилепсии. Каждая форма может проявляться различными типами приступов, такими как тонические, клонические, миоклонические и другие.
Каковы причины развития эпилепсии?
Основные причины возникновения эпилепсии – индивидуальная предрасположенность и наличие эпилептического повреждения с локальными или генерализованными электрическими изменениями в головном мозге. Нейронная активность мозга при развитии эпилепсии становится аномальной, периодичной и чрезмерной.
Какие первые признаки эпилепсии?
Первые признаки эпилепсии могут включать внезапные и непредсказуемые приступы, которые могут проявляться в виде кратковременной потери сознания, судорог, непроизвольных движений, а также необычных ощущений или восприятия (например, ауры). У некоторых людей могут наблюдаться изменения в настроении, памяти или поведении перед началом приступа.
Каковы первые симптомы эпилепсии?
Первые симптомы эпилепсии отмечаются в возрасте 5-15 лет. О возможном наступлении приступа говорят характерные признаки – ухудшение сна и аппетита, повышенная раздражительность, головная боль. Припадок возникает внезапно, лишая пациента сознания и двигательной активности.
Советы
СОВЕТ №1
Изучите информацию о различных формах эпилепсии. Понимание специфики заболевания поможет вам лучше распознавать симптомы и проявления, а также подготовиться к возможным ситуациям, связанным с приступами.
СОВЕТ №2
Обратите внимание на триггеры, которые могут провоцировать эпилептические приступы. Это могут быть стресс, недостаток сна, алкоголь или определенные продукты. Ведение дневника может помочь выявить и избежать этих факторов.
СОВЕТ №3
Научитесь оказывать первую помощь при эпилептическом приступе. Знайте, что делать: не удерживайте человека, не кладите ему в рот предметы, а просто обеспечьте безопасность, убрав острые предметы и защитив голову.
СОВЕТ №4
Регулярно консультируйтесь с врачом и следуйте назначенному лечению. Эпилепсия требует индивидуального подхода, и важно поддерживать связь с медицинским специалистом для корректировки терапии и мониторинга состояния.