Хронический цервицит относится к тем типам гинекологических заболеваний, которые длительное время могут не проявляться. Возникает болезнь на фоне другой патологии репродуктивной системы, поэтому не всегда получает необходимое внимание.
Что такое цервицит?
Заболевания шейки матки — проблема довольно распространенная. Ежегодно с подобными недугами сталкиваются тысячи и даже десятки тысяч женщин. И довольно часто у пациенток, пришедших на плановый гинекологический осмотр, диагностируют цервицит.
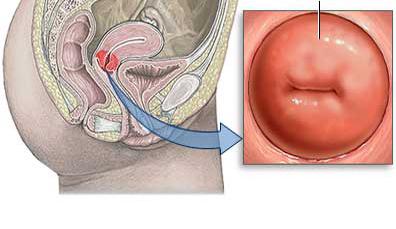
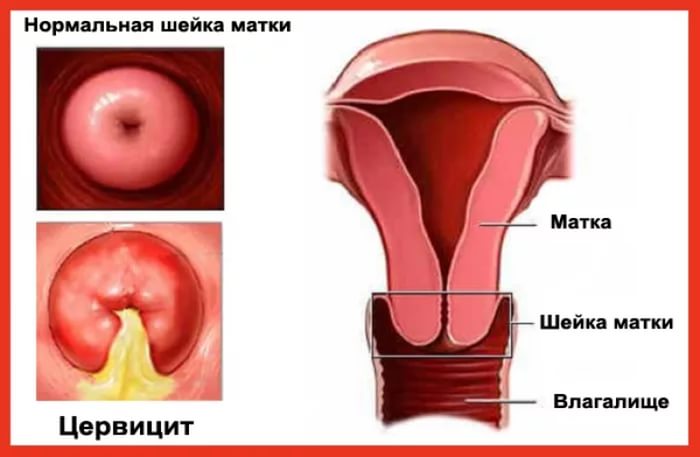
Это воспалительное заболевание, которое поражает слизистую оболочку шейки матки (цервикальный канал). Ни для кого не секрет, что шейка матки представляет собой своего рода барьер, который защищает внутренние половые органы (матку, яичники) от проникновения инфекции. Именно поэтому ее воспаление несет угрозу для всей репродуктивной системы.
Согласно статистике, чаще всего цервицит диагностируют у женщин детородного возраста (примерно в 70% случаев). Гораздо реже воспаление развивается у девочек-подростков или женщин в период менопаузы.
Физиотерапевтическая терапия цервицитов
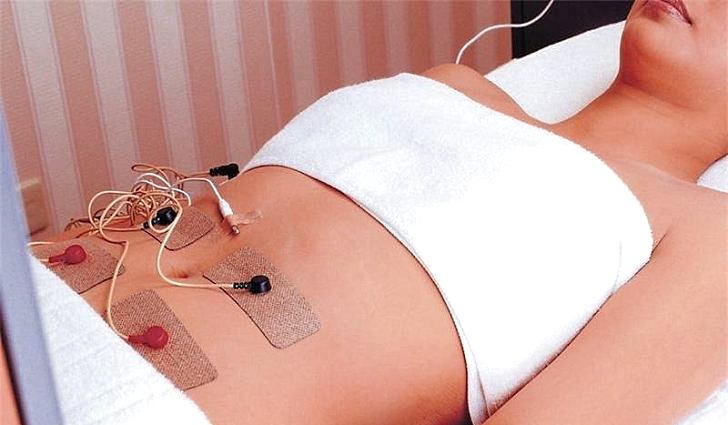
Физиотерапевтические процедуры эффективны в лечении цервицита у молодых нерожавших женщин и только при отсутствии атипических изменений эндометрия. Терапию проводят с помощью электрофореза с лекарственными веществами, в частности, с цинком.
Электрофорез эффективен при заболевании, которое находится на первой стадии заживления. На второй стадии используют радиоволновую терапию и вне очаговое воздействие ультрафиолетовыми лучами.
Хронический цервицит может долго протекать бессимптомно. Но со временем воспалительный процесс приведет к бесплодию, аднекситу (воспаление придатков, яичников и маточных труб) и эндометриту (воспаление внутренней слизистой оболочки матки).
После перенесенного цервицита в полости матки и на шейке могут появляться: полипы, псевдоэрозии, выворот шейки матки, патологии верхних отделов половых путей. Основная опасность поздней диагностики — в развитии эрозии с последующим перерастанием в рак шейки матки.
Основные причины возникновения
Сегодня многие женщины интересуются вопросами о том, почему развивается цервицит. Лечение ведь напрямую зависит от источника заболевания. Воспаление в данном случае развивается под воздействием инфекции, которая может быть как специфической, так и неспецифической.
Довольно часто цервицит развивается при попадании на слизистую оболочку бактерий, передающихся половым путем. В роли возбудителя могут выступать трихомонады, хламидии, гонококки, микоплазмы.
С другой стороны, не менее часто диагностируется неспецифическое воспаление, вызванное повышенной активностью стафилококков, стрептококков, кишечной палочки и прочих привычных «обитателей» человеческого организма. Подобное явление, как правило, считается результатом резкого локального или общего снижения иммунной защиты.
Причины экзоцервицита
Инфекционное воспаление шейки матки развивается вследствие стремительного роста патогенной микрофлоры, которая проникает в организм женщины во время незащищенного полового акта. Для появления заболевания недостаточно только наличия стрептококка или стафилококка. Патогенная микрофлора может длительное время находиться в организме не развиваясь.
Экзоцервицит вызывают факторы, приводящие к стремительному размножению инфекционного возбудителя:
- снижение выработки гормона эстрогена;
- механические повреждения тканей;
- угнетение иммунной системы;
- смена климатических условий;
- наличие вредных привычек;
- несоблюдение правил интимной гигиены;
- воспаление органов мочеполовой системы;
- сбой гормонального фона.
Угнетение иммунной системы чаще всего вызвано различными заболеваниями, которые протекают в острой или хронической форме, особенно это касается патологий, передающихся во время полового акта: сифилиса, гонореи, хламидиоза. Спровоцировать рост патогенной микрофлоры могут вирусы герпеса, если речь идет о первичном заражении. Экзоцервицит, как последствие травм шейки матки, может возникнуть после родов, установки барьерных контрацептивов, при проведении различных медицинских манипуляций: абортов, лечебных и диагностических выскабливаний.
Сбой гормонального фона может быть связан с беременностью, менопаузой и климаксом, дисфункцией эндокринной системы, возрастными изменениями. Экзоцервицит у женщин после 50 лет способен возникать из-за существенного снижения выработки гормона эстрогена. Развивается заболевание на фоне эрозии шейки матки. Иногда для возникновения воспаления необходимо влияние одновременно нескольких провоцирующих факторов, что существенно затрудняет поиск причин, вызывающих экзоцервицит.
Существуют ли группы риска?
Стоит отметить, что у некоторых женщин гинекологические заболевания, в частности, цервициты, диагностируются намного чаще, что связано с воздействием некоторых факторов внутренней или внешней среды.
Например, восприимчивость к различного рода инфекциям повышается при тех или иных травмах шейки матки. В первую очередь подобное заболевание возникает как осложнение после родов, абортов, диагностических выскабливаний и т.д. К факторам риска можно отнести использование некоторых методов контрацепции. В частности, повредить слизистую оболочку можно при установке или удалении внутриматочной спирали, а также при частом применении химических контрацептивов или спринцевании кислотами.
С другой стороны, цервицит в большинстве случаев развивается на фоне других заболеваний. Например, воспаление слизистой оболочки шейки матки нередко диагностируют у женщин с экропионом, опущением органов малого таза, а также с вульвитами, бартолинитами и вагинитами.
К факторам риска можно отнести гормональный дисбаланс, который нередко приводит к постепенному истончению слизистой оболочки, делая ее более восприимчивой к воздействию патогенных микроорганизмов. И, конечно же, не стоит забывать о состоянии иммунной системы, так как ослабление защиты организма способствует активации условно патогенной микрофлоры.
Негативно на состоянии репродуктивной системы также сказывается неправильное использовании тампонов, несоблюдение правил личной гигиены и т.д.
Понятие цервицита
Проявляется воспалением шейки матки, если говорить простым и понятным языком. Шейка, из-за особенностей строения, создаёт защитный барьер от влагалища к матке.
Эта болезнь возникает у женщин среднего и молодого возраста, реже при климаксе.
Какими симптомами сопровождается заболевание?
Довольно часто первые этапы болезни протекают незаметно для женщины. В редких случаях заболевание проявляется нехарактерными выделениями, особенно если у пациентки гнойный цервицит. Выделения имеют разный характер в зависимости от возбудителя, например, они могут быть зелеными, серыми, желтыми или белесыми. Самостоятельно очень трудно определить, являются они влагалищными или же образуются в области шейки матки — это может сделать только врач во время осмотра.
Некоторые формы заболевания (преимущественно острый гнойный цервицит) сопровождаются довольно ощутимыми болями в низу живота. Иногда пациентки жалуются на жжение во влагалище, а также на наличие зуда в области наружных половых органов. Есть и другие признаки цервицита. У некоторых женщин боли появляются непосредственно во время полового акта или после его окончания и сопровождаются кровянистыми выделениями.
Виды цервицитов и их лечение
В медицинской практике принято выделять несколько видов цервицита, всё зависит от причины его возникновения.
Атрофический цервицит
Диагностируется чаще у пожилых женщин. Провоцирует его формирование обычно нарушение гормонального баланса. Редко может проявляться после удаления яичников или проведения химической кастрации.
Гнойный цервицит
Формируется в большинстве случаев у молодых женщин в результате бактериального поражения. Возбудитель болезни чаще всего — гонокок. Характеризуется недуг появлением обильных гнойных выделений из половых путей, повышением температуры, общей слабостью.
Кандидозный
Провоцирующий фактор — грибки рода Candida. Наблюдается появление творожистых выделений и зуда.
Хронический цервицит: симптомы
Поскольку начальные стадии развития заболевания нередко проходят незамеченными, хроническую форму воспаления вряд ли можно считать редкостью. Клиническая картина в данном случае смазана — симптомы остаются теми же, что и при остром цервиците, но менее интенсивными.
Например, у пациенток и дальше наблюдаются мутные выделения, но они не слишком обильны, поэтому редко вызывают беспокойство. Время от времени наблюдаются зуд и жжение в области наружных половых органов. В низу живота нередко возникают тупые боли.
Лечение хронического цервицита — процесс длительный. Тем не менее, терапия необходима, так как постоянно прогрессирующее воспаление ослабляет организм и приводит к массе осложнений, включая бесплодие.
Лечение цервицита шейки матки
Лечение начинается с ликвидации очагов воспаления, а также причин, которые его вызвали. Затем начинается укрепление иммунитета. После определения типа заболевание врач назначает ряд комплексных мероприятий. В него входит:
- приём лекарственных средств;
- прохождение физиотерапевтических процедур;
- спринцеваний;
- применение свечей;
- укрепление иммунитета;
- восстановление микрофлоры влагалища.
Лечение может быть консервативное и хирургическое.
Основа лечения – это консервативная терапия, которая включает приём медикаментов для устранения симптомов и излечения основного заболевания.
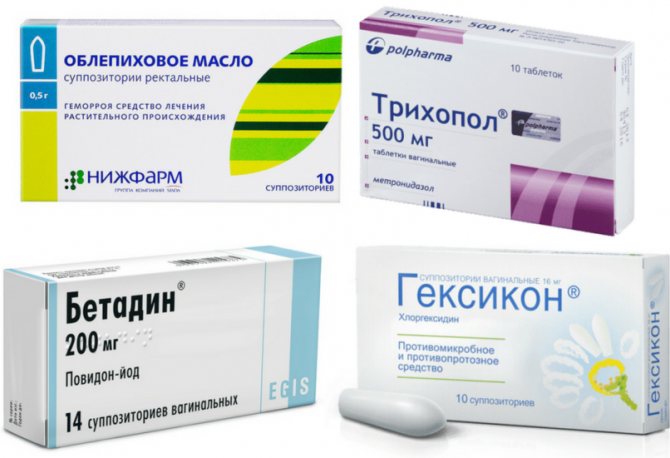
Применяют антибиотики, противогрибковые и противовирусные средства для избавления от болезнетворных микроорганизмов, при инфекционном типе цервицита. Например, Метронидазол и сульфаниламидные препараты.
При обнаружении хламидий: Тетрациклин, Азитромицин, Мономицин. При герпесе во влагалище: Ацикловир.
При трихомониазе: Метронидазол, Орнидазол.
При кандидозе: Пимафуцин или Флуконазол.
При атрофическом виде применяют гормональные таблетки, например, Овестин, содержащий эстроген.
Для восстановления влагалищной микрофлоры используют Ацилакт, Вагила», Бификол, Нарине.
Для повышения иммунитета и поддержания организма принимают поливитамины.
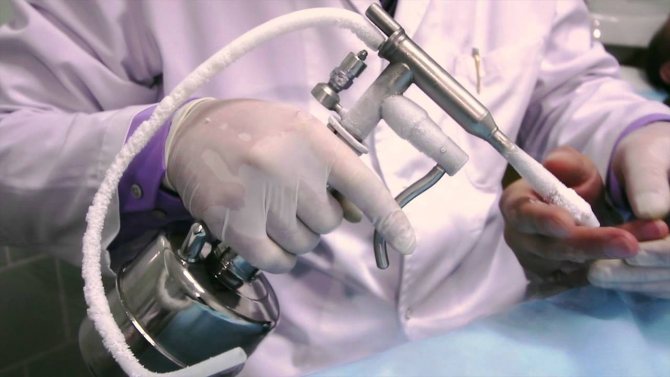
- криодеструкция с жидким азотом: при этом методе патологическую ткань вымораживают;
- вапоризация лазерная, с применением дозированного лазерного луча;
- диатермокоагуляция – это прижигание электрическим током;
- лечение аппаратом Сургитрон с помощью радиоволн.
После хирургических методов назначают местное лечение, с помощью противовоспалительных и антибактериальных свечей.
Народные методы
Основные методы диагностики
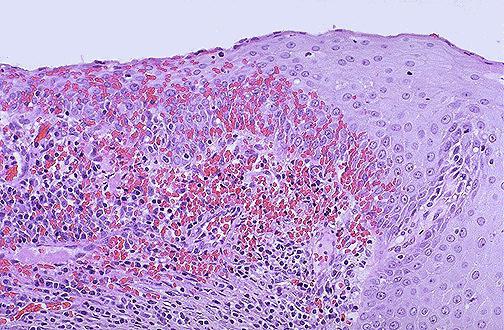
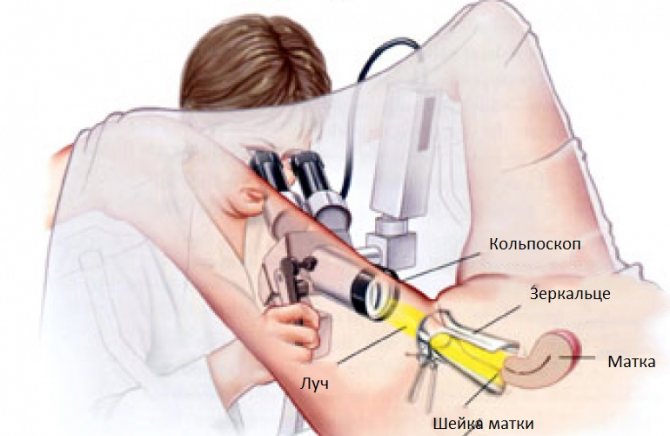
Поскольку симптоматика болезни чаще всего выражена не слишком ярко, цервицит обнаруживают случайно во время планового гинекологического осмотра или же консультации по поводу других заболеваний. Первым этапом диагностики является стандартная процедура осмотра с помощью зеркал. После этого, как правило, проводится кольпоскопия — с помощью специального механизма, оснащенного бинокулярной оптикой, врач тщательно осматривает шейку матки. Во время процедуры гинеколог может заметить значительные изменения. Например, подобный осмотр позволяет заметить покраснение и гиперемию тканей, отечность слизистой оболочки шейки матки, скопление гнойный масс, образование характерных сосудистых петель. Кроме того, врач определит характер воспалительного процесса — он может быть диффузным или очаговым.
Естественно, в дальнейшем назначают дополнительные лабораторные тестирования. Например, полезную информацию может предоставить микроскопическое исследование мазка. При острой форме заболевания в образцах обнаруживается повышенное количество лейкоцитов, а также измененные клетки плоского эпителия, цилиндрический эпителий с заметно гипертрофированными ядрами. Хронический цервицит сопровождается другими признаками — во время микроскопического изучения можно заметить наличие клеток цилиндрического эпителия разной величины, иногда со следами разрушения.
Необходимым является бактериологический посев образцов. Подобная процедура дает возможность точно определить разновидность инфекции, а также чувствительность бактерий к тому или иному антибиотику.
В дальнейшем могут быть проведены ПЦР-исследования, которые незаменимы для определения некоторых видов инфекции. В частности, возбудители микоплазмоза, гонореи, хламидиоза, а также некоторые вирусы (герпес, паппиломатоз) могут быть выявлены только таким путем.
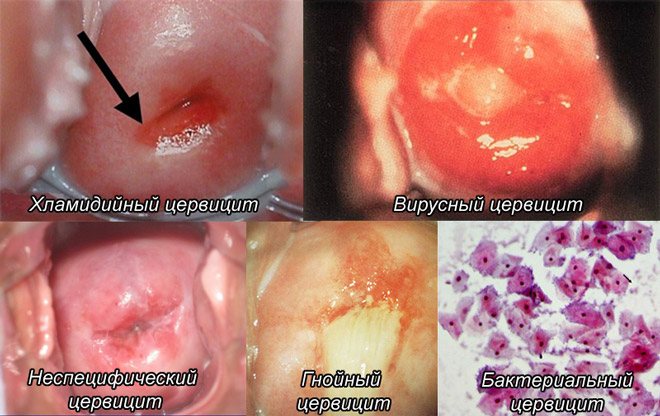
Виды заболевания
У цервицита существуют такие виды: гнойный, вирусный, бактериальный, кистозный и атрофический. Каждому виду присуща своя симптоматика и свои определённые методы лечения.
Гнойный
Возбудителями являются уреаплазма, гонококк и палочки трахомы. Заражение происходит через незащищенный половой акт. Начинается поражение слизистой цервикального протока. Процесс воспаления может дойти до стромы, которая отделяет мышцы от слизистой. Дальше инфекция затрагивает остальные женские половые органы.
Вирусный
Воспаление начинается из-за вируса папилломы человека или герпеса гениталий. Эти образования могут находиться внутри маточной шейки, либо на её поверхности. Женщину беспокоит зуд в районе шейки и боли в животе. Чаще его обнаруживают у женщин, которые ведут активную сексуальную жизнь.
Бактериальный
Воспаление захватывает всю шейку. Причиной становится – бактериальный вагиноз. Но при попадании во влагалище какой – либо инфекции, есть вероятность перерастания болезни в гнойную форму цервицита.
Атрофический
При данном типе начинает происходить сужение слизистых оболочек шейки (атрофия). Причиной становятся специфические инфекции (гонококк, ВПЧ, вирус герпеса и трихомонады) и неспецифические (стрептококки и стафилококки). Травмы, полученные во время аборта и выскабливания, также становятся причиной данного вида этого заболевания.
Кистозный
При этом цервиците начинается воспаление желез, которые находятся в цилиндрическом эпителии, образовываются множественные кисты в слизистой. Это уже сильно запущенный этап заболевания, на котором могут происходить совмещение разных видов этой инфекции.
Это заболевание может себя никак не проявлять. Его могут обнаружить уже на поздней стадии, когда воспалительный процесс уже перешёл на яичники матки.
Возможны ли осложнения?
Безусловно, подобное заболевание при отсутствии своевременного лечения может повлечь за собой массу осложнений. Например, нередко острая форма болезни перерастает в хронический цервицит шейки матки, который гораздо труднее поддается терапии.
Согласно статистике, примерно в 10% случаев инфекция распространяется выше, поражая другие органы репродуктивной системы и малого таза, включая матку, яичники, мочевой пузырь, брюшину и т.д.
В некоторых случаях цервицит приводит к развитию спаечного процесса в брюшной полости и малом тазу, что, в свою очередь, может стать причиной бесплодия. Исследования также продемонстрировали, что воспаление тканей цервикального канала повышает риск злокачественного перерождения тканей у пациенток, зараженных вирусом папилломы онкогенного типа.
Лечение экзоцервицита
Терапия комплексная, подбирается в зависимости от стадии развития экзоцервицита, его формы, наличия или отсутствия осложнений. При начальных стадиях, когда воспаление имеет небольшой размер, можно обойтись без приема лекарственных препаратов. Нарушение устраняют фитнестерапией, выполнением упражнений лечебной физкультуры. В обязательном порядке регулируется режим дня, рацион.
При затяжном течении с выраженной симптоматической картиной и высокими рисками развития осложнений проводится медикаментозное лечение экзоцервицита. Оно включает прием таблетированных препаратов, использование вагинальных свечей. Средства направлены на уничтожение патогенной микрофлоры, восстановление состояния и функционирования шейки матки.
При легкой форме, когда приемом медикаментов была купирована симптоматическая картина, применяется местный способ введения лекарственных препаратов непосредственно в шейку матки — спринцевание. Для его проведения используется сода и борная кислота, марганцовка, Хлоргексидин. Если экзоцервицит связан с воспалением и развитием в организме грибка Кандида, то назначаются противогрибковые препараты и антибиотики.
Главные лекарственные средства для лечения вирусной патологии — Ацикловир, Валтрекс. Дозировка и длительность лечения подбирается в индивидуальном порядке. Назначаются мази и свечи с растительными компонентами, их предназначение — успокоить раздраженные слизистые оболочки половых органов, купировать экзоцервицит.
Цервицит: лечение консервативными способами
Сразу же стоит отметить, что терапия в данном случае подбирается индивидуально, так как зависит от причин развития заболевания, а также от типа возбудителя и состояния здоровья пациентки. Например, лечение цервицита антибиотиками уместно лишь в том случае, если в роли возбудителя выступают патогенные бактерии. При этом выбор препарата зависит от разновидности бактерий. Хламидийный цервицит лечат с помощью макролидов и антибиотиков тетрациклинового ряда. Если причиной воспаления являются грибковые микроорганизмы, то терапия включает противогрибковые средства, например, «Флюкостат», «Дифлюкан».
На острых стадиях использование местных препаратов (мазей, растворов для спринцеваний и т.д.) не рекомендуется, так как это может спровоцировать распространение инфекции на внутренние половые органы. Но по мере исчезновения основных симптомов врачи назначает различные антибактериальные и антисептические лекарства. Например, пациенткам проводят обработку влагалища и шейки матки раствором нитрата серебра или средством «Димексид». Не стоит забывать о том, что антибиотики поражают не только патогенную, но и полезную микрофлору. Для ее восстановления нужно принимать препараты, содержащие живые штаммы полезных бактерий.
Совсем иной терапии требуют вирусные цервициты. Чем лечить данную форму болезни? Пациенткам назначают прием противовирусных и иммуномодулирующих препаратов. Но терапия в данном случае длится намного дольше.
Если же причиной инфекции является гормональный дисбаланс, женщинам назначают прием гормональных лекарств, которые могут остановить процесс дальнейшей атрофии слизистых оболочек.
В тех случаях, когда причиной воспалительного процесса является специфическая инфекция, лечение обязаны проходить оба половых партнера, так как высока вероятность повторного заражения. Гинекологические заболевания могут быть крайне опасными. Поэтому в данном случае не стоит игнорировать рекомендации врача или заниматься самолечением.
Цервицит у беременных женщин
Лечение цервицита во время беременности назначает врач акушер-гинеколог на основании результатов обследования с учетом сопутствующих патологий, и зависит оно от типа спровоцировавшей его инфекции.
Воспаление матки при вынашивании плода грозит серьезными проблемами у матери и малыша. Если инфекция развивается по восходящему пути, бактерии попадают в матку, вызывая плацентарную недостаточность и неправильное формирование эмбриона.
На ранних сроках беременности цервицит провоцирует замирание плода и выкидыш: предстоит длительное лечебное восстановление, прежде чем снова забеременеть. На поздних сроках провоцирует задержку развития плода, инфекционные болезни, патологии органов.
Кроме того, повышается риск преждевременных родов, вероятность, что ребенок родится с низкой массой тела, а у матери может развиться инфекционное осложнение (эндометрит). Медикаментозная терапия дополняется сбалансированной диетой.
Цервицит: лечение хирургическим путем
Далеко не всегда медикаментозная терапия может решить проблему. Например, консервативное лечение хронического цервицита довольно часто оказывается попросту неэффективным. Показанием к хирургическому вмешательству является наличие эрозий на тканях шейки матки.
Подходящая процедура подбирается индивидуально. Так какой терапии требуют хронические цервициты? Чем лечить подобное заболевание? В большинстве случаев пациенткам проводят вымораживание пораженных участков с помощью жидкого азота. Довольно эффективными считаются методы лазерной хирургии. Иногда для устранения участков эрозий и хронического воспаления используется электрохирургическое лечение с помощью специального прибора «Сургитрон».
Именно так на сегодняшний день лечат цервицит. Отзывы пациенток свидетельствуют о том, что реабилитационный период проходит быстро и сопровождается не таким уж большим дискомфортом. Кстати, после операции женщинам назначают прием противовоспалительных и иммуномодулирующих лекарств, которые помогают предупредить развитие осложнений.
Профилактика цервицита
Цервицит — неприятная патология. Однако ее можно избежать, если выполнять простые правила профилактики:
- регулярно соблюдать интимную гигиену;
- иметь только одного полового партнера;
- проходить профилактический осмотр у врача — гинеколога не реже 2 раз за год;
- вовремя лечить инфекционные поражения влагалища и шейки матки;
- предохраняться от нежелательной беременности;
- соблюдать врачебные рекомендации во время беременности и на этапе родов.
Теперь, уважаемые дамы вы знаете, что представляет собой цервицит: лечение, препараты. Просьба к вам не запускать болезнь, регулярно посещать кабинет женской консультации. Берегите себя и своих родных.
Основные профилактические меры
К сожалению, цервициты у женщин — явление довольно распространенное. И поскольку нередко заболевание переходит в хроническую форму и влечет за собой массу осложнений, врачи-гинекологи рекомендуют каждой представительнице прекрасного пола соблюдать некоторые меры профилактики.
Естественно, в первую очередь стоит постараться предотвратить попадание и развитие инфекции в тканях половых органов. Именно поэтому не стоит вести беспорядочную половую жизнь и обязательно предохранятся с помощью презервативов при контакте с непроверенным человеком. Поскольку инфекция может быть неспецифической, обязательно нужно укреплять иммунную систему. Женщинам в период менопаузы при необходимости назначают гормональную терапию, которая также предотвращает ряд осложнений.
Не стоит забывать о своевременном лечении различных инфекционных заболеваний мочеполовой системы. Нужно регулярно проходить плановые гинекологические проверки (дважды в год), ведь чем раньше будет обнаружено заболевание, тем легче пройдет лечение. Положительно на состоянии здоровья скажутся упражнения Кегеля, которые предупреждают опущение органов малого таза.
Диета при цервиците
Цервицит, как и большая часть воспалительных заболеваний, требует назначения диеты №13. Это высококалорийные питание с оптимальным соотношением макроэлементов и приемом большого количества жидкости.
Включите в рацион: крупы (гречка, ячневая, овсяная), мясо (говядина, индейка, печень), кисломолочные продукты (сыр, творог, сметана, сливочное масло, йогурт, кефир, простокваша, айран»).
Полезны бобы, фасоль, горох, семечки тыквы, фисташки, грецкий орех, фундук, миндаль, курага, финики, чернослив, изюм, оливковое и кукурузное масло, рыба (горбуша, мойва, скумбрия, хек, камбала, лосось).
Не забывайте о продуктах, богатых клетчаткой, йодом и крахмалом (белые грибы, морская капуста, шпинат, кукуруза, фейхоа), медью, железом, цинком, витаминами В12 и РР (кальмары, креветки, устрицы, угорь), витамином С (смородина, чечевица, цитрусовые, шиповник, кизил, брокколи, сладкий перец).
Ограничьте потребление острых и копченых, жирных блюд, маринованных продуктов, консервов, сладкой выпечки, дрожжевого теста, кваса. Противопоказаны курение, кофе и алкогольные напитки.
Типы
Цервицит шейки матки имеет множество разновидностей.
Острый
Это патологический процесс нижнего сегмента органа, сопровождающийся воспалением, преимущественно эндоцервикальных желез. Изредка может поражаться плоский эпителий. По мнению некоторых исследователей, патологический процесс прямым образом зависит от типа возбудителя. Например, при заражении гонококками поражаются только эпителиальные клетки, которые относятся к эндоцервикальным железам. При воспалении на фоне стрептококков или стафилококков они будут сосредоточены также в эндоцервикальных железах и в строме шейки матки. С током лимфы возбудители проникают к остальным органам малого таза и инфицируют их.
Начальная стадия патологии проявляется выделениями различного характера. В большинстве случаев это гнойное содержимое. Но также отмечаются повышение температуры тела, боль тупого характера в области живота, приливы.
Хронический
Диагностируется в том случае, если половые органы подвергаются поражению бактериями различного происхождения, а также вирусами и грибками. При таком состоянии инфекционный процесс могут спровоцировать опущение влагалища или шейки матки, нецелесообразное применение противозачаточных и гормональных средств. Хроническая форма цервицита возникает из-за частой смены половых партнеров, несоблюдения правил интимной гигиены и патологий воспалительного характера, поражающих органы малого таза.
Симптоматика такой формы заболевания зависит от возбудителя и реакции женского организма. Основным признаком хронического вида недуга являются мутные слизистые выделения с примесями гноя.
Другие симптомы патологии:
- тупообразная боль;
- ощущение зуда и жжения во время мочеиспускания;
- отечность слизистой матки;
- краснота;
- кровотечение после полового акта.
Этот вид патологического состояния является более серьезным для женского здоровья. Отсутствие адекватного лечения приводит к тому, что стенки матки начнут гипертрофироваться. Но также на фоне процесса возрастает риск развития онкологических заболеваний и бесплодия.
Гнойный
При такой форме недуга повреждаются не только цилиндрические слои эпителия, но также субэпителиальные слои шейки матки.
Особенность подобного процесса обусловлена тем, что при диагностировании его у женщины в большинстве случаев выявляется уретрит у ее партнера.
Гнойный цервицит – это распространенная форма заболевания, которая передается половым путем. Возбудителем патологии выступает палочка трахомы или гонококки.
Вирусный
Этой формой недуга можно заразиться во время сексуального контакта. В зависимости от места локализации воспаления выделяют эндоцервицит и экзоцервицит. В первом случае поражается внутренняя часть шейки матки, во втором – наружные ткани.
Согласно общепринятой классификации, такая форма воспалительного процесса подразделяется на два типа: неспецифический и специфический.
В большинстве случаев заболевание диагностируется у представительниц прекрасного пола в детородном возрасте. Среди основных симптомов отмечают боли в нижней части живота, ярко выраженный зуд, гнойные или слизистые выделения.
Бактериальный
Относится к распространенным формам болезни. Недуг имеет инфекционную природу происхождения и локализуется в канале или во влагалище, в месте, где происходит разграничение с шейкой матки. При течении патологического процесса отмечается нарушение микрофлоры влагалища, но при этом не наблюдается сильной воспалительной реакции.
Осложнения и последствия
Без надлежащего лечения экзоцервицит может спровоцировать следующие последствия и осложнения:
- хронизация патологии;
- эрозирование ШМ;
- восхождение инфекции в другие органы малого таза, особенно в тех случаях, когда патологию спровоцировали хламидии или гонорея. Воспаление может поразить матку, яичники, мочевик;
- половые инфекции, вызвавшие воспаление, могут спровоцировать бартолинит и стать причиной формирования кист у входа в вагину;
- аднексит;
- перигепатит, который характеризуется возникновением огромного количества спаек с последующим бесплодием. Обычно развивается на фоне хламидий и гонореи;
- онкология. Рака ШМ особенно нужно остерегаться, если у пациентки диагностирован онкогенный ВПЧ.
Правила подготовки к посещению врача
Есть опрелённые правила для успешного осмотра гинекологом и правильной постановки диагноза.
1) Отказ от половых контактов за два дня до осмотра.
2) Прекратить спринцевания и использование всех без исключения средств интимной гигиены — пользоваться только тёплой водой.
3) За несколько дней отказаться от приёма местно лекарств в виде свечей, спреев.
4) Интимную гигиену провести накануне вечером только тёплой водой — без использования специального средства или мыла, утром, в день исследования подмываться не надо.
5) За два часа до осмотра желательно не мочиться.
Прогноз и профилактика
При грамотной, своевременной терапии исход благоприятный — девушка выздоравливает. Отказ от лечения, нецелесообразное применение лекарств чреват развитием не только эрозии, но и рака (особенно при сочетании с ВПЧ 16, 18). Нередко воспаление мешает зачатию.
От развития цервицита не застрахована ни одна девушка. Чтобы предупредить цервицит рекомендовано:
- использование контрацептивов;
- прохождение осмотров у гинеколога (раз в полгода);
- лечение сопутствующих заболеваний;
- выполнение упражнений при опущении матки;
- укрепление иммунитета.
Всегда ли они помогают
Свечи при лечении цервицита в гинекологии используются практически всегда. Основные преимущества их следующие:
- Слизистая оболочка влагалища способна всасывать лекарства со скоростью, сопоставимой с той, которая выявляется при приеме препаратов внутрь. Это возможно благодаря разветвленной сети кровеносных сосудов в этой зоне.
- Введение суппозиториев во влагалище позволяет избежать неприятного вкуса таблеток и необходимости их проглатывания, поэтому не важно, какого они запаха и вкуса.
- Свечи помогают создать высокую концентрацию действующего вещества именно во влагалище — очаге воспаления.
- Нагрузка на органы желудочно-кишечного тракта и печень минимальные.
- Частота побочных эффектов на них меньше, чем на таблетки или капсулы для приема внутрь.
Однако в ряде случае использования только их может оказаться недостаточным. Например, в следующих ситуациях:
- Если есть дисплазия, рубцовая деформация шейки матки — часто необходимо дополнительное хирургическое лечение, например, конизация.
- Если обнаружены половые инфекции — следует в схему лечения добавить соответствующие антибиотики.
Обычно свечи при цервиците — только част из схемы лечения, в которую входят антибиотики, препараты для восстановления микрофлоры, противовоспалительные, ванночки или спринцевания.
Хирургическое лечение
сли консервативная терапия не приносит ожидаемого результата в течение нескольких месяцев, врачи принимают решение о проведении той или иной операции. Показаниями к такому виду лечения служат:
- длительно существующий болевой синдром;
- планирование беременности;
- большая площадь поражения.
Существует несколько разновидностей операции, которые отличаются по своей технике:
- Применение лазерного прижигания. В область расположения воспалительного очага направляют лазерные лучи. Они разрушают повреждённые клетки и вызывают образование на поверхности слизистой оболочки плотного струпа, под которым и происходит заживление. Само прижигание проводится под анестезией и длится от 10 до 15 минут.
- Криохирургическая процедура. Во влагалище вводится специальный прибор, внутри которого находится жидкий азот. Его температура крайне низкая, в результате чего охлаждается само устройство и прижигает мягкие ткани. Процедура проводится в 2 этапа с разницей в 3–5 минут, что позволяет уничтожить омертвевшие участки. Восстановление после этой методики лечения протекает быстрее, что связано с меньшим повреждением слизистой оболочки.
Варианты заболевания
Поскольку хронический цервицит может быть обусловлен различными причинами и локализоваться в любых отделах шейки матки, в клинической практике выделяется несколько видов патологии.
Активный и неактивный
В международной классификации заболеваний такое разделение на виды не принято, но в нашей клинической практике различают эти две формы протекания заболевания.
Активный хронический цервицит протекает без какой-либо симптоматики и диагностируется только во время рецидива на фоне латентного течения. Обычно такая форма выявляется у женщины при плановом визите к гинекологу, когда на шейке матки обнаруживаются незначительные характерные выделения.
Неактивный хронический цервицит обычно не дает рецидивов и может длиться в течение многих лет без всяких проявлений. Заболевание может быть обнаружено при обследовании женщины, обратившейся с жалобами на воспалительный процесс во влагалище. Иногда неактивный цервицит может быть диагностирован по косвенным симптомам.
Очаговый
Разновидность патологии, при которой очаг воспаления локализован только на определенном участке слизистой канала шейки матки, обычно очаговый цервицит вызывают определенные виды патогенной микрофлоры.
Умеренный
Данная форма характеризуется слабой симптоматикой, такое течение наиболее характерно для хронического цервицита.
Вирусный
Такой вид патологии свойственен воспалительному процессу, возникшему вследствие проникновения гонококков, трихомонад и других возбудителей венерических заболеваний. Очаг поражения в этом случае может локализоваться как на наружных слизистых шейки матки, так и в цервикальном канале. Для хронического цервицита характерны скудные выделения, тогда как в острой фазе они очень обильные.
Гнойный
Это самая распространенная форма заболевания и наиболее частая причина развития воспалительного процесса в шейке матки. Причиной заболевания чаще всего являются гонококки, и обычно оно является следствием гонореи.
С метаплазией
Данная разновидность болезни связана с одним из самых опасных для человека вирусом – папилломавирусом. Если он попадает на шейку матки, это может грозить изменением структуры клеток. Такая форма патологии требует принятия срочных терапевтических мер, поскольку перерождение клеток может привести к злокачественным новообразованиям.
Кистозный
Наиболее неприятный вид хронического цервицита, поскольку он обусловлен комбинацией нескольких инфекций, передающихся половым путем. Для этого вида патологии характерны множественные кисты на слизистой шейки матки.
Эктопия и хронический цервицит
Частичная деформация клеток часто происходит в цервикальном канале на стыке однослойного железистого и многослойного плоского эпителия. Такая патология носит название эктопии, и она во многих случаях бывает причиной возникновения и развития цервицита, поскольку шейка матки утрачивает свои защитные свойства.
Такая комбинация заболеваний обычно вызвана теми же причинами, что и сам цервицит, основными из них являются: инфекция, попавшая в половые органы, очаги воспаления в матке или влагалище, нарушение гормонального баланса, наличие полипов и миом в матке.
Об эктопии шейки матки смотрите в этом видео:
Опасность цервицита – в чем заключается
Венерический цервицит может спровоцировать заболевание перигепатит, в основном связанное с деятельностью хламидий или гонококков. В печени появляются капсулы со скоплением микробов, вызывающие спайки. Симптомом данной патологии являются боли в правом подреберье. В 9 случаях из 11 была обнаружена хламидийная инфекция в анамнезе или в активной форме.
При нелеченном цервиците воспалительный процесс может иметь восходящую тенденцию и поражать матку с придатками, что обычно приводит к образованию спаек в трубах и последующей внематочной беременности.
Осторожно! Прикрепление плодного яйца в трубе вызывает ее разрыв и необходимость срочного удаления. Впоследствии это приводит в необходимости экстракорпорального оплодотворения (ЭКО).
Иногда воспаляются протоки бартолиновых желез, что при запущенном процессе приводит к гнойному абсцессу и разложению железы.
Возникновение эрозии шейки матки на фоне длительного воспалительного процесса и гормональных нарушений.
При наличии ВПЧ риск магнилизации увеличивается в десятки раз. Начальным симптомом можно считать лейкоплакию, при которой изменяется эпителий шейки матки. Появляются белые бляшки, которые выделяются на фоне здоровой ткани в виде возвышения.
Отличия экзоцервицита и эндоцервицита
Экзоцервицит шейки матки, как говорилось ранее, является воспалением влагалищного сегмента цервикса. Для него характерны такие признаки:
- Изъязвление слизистой.
- Визуально заметная гиперемия наружного зева шеечного канала.
- Выявление микроабсцессов.
- Отечность слизистой выстилки.
- Обильное отделяемое .
- Лейкоцитарная инфильтрация шейки матки в форме множественных перигландулярных инфильтратов.
Эндоцервицит шейки матки проявляется симптоматикой воспаления шеечного канала. Чаще развивается как результат инвазивных процедур и заболеваний рядом расположенных органов репродуктивной системы. Для патологии характерны быстрое прогрессирование и высокая вероятность хронизации и стертой клинической картины. Выделений не так много, как при экзоцервиците, а интенсивность болевого синдрома может варьировать.
Если шейка матки с загибом — можно ли забеременеть
Гинеколог во время осмотра может отметить отечность слизистой шеечного канала, ее гиперемию, большое количество небольших язвочек, патологическое отделяемое в цервиксе. Эндоцервицит шейки матки опасен своими осложнениями. Нередко стертая клиника играет отрицательную роль: при видимом благополучии болезнь распространяется и проявляет себя в более тяжелой форме.
Как и чем лечить
Чтобы как можно быстрее вылечить патологию, очень важно правильно установить причины, спровоцировавшие ее развитие. Если установлено, что воспаление было вызвано инфекцией, которая передается половым путем, от нее лечат и полового партнера. Тактика лечения цервицита шейки матки может отличаться в зависимости от формы воспалительного процесса. Преимущественно назначается лечение препаратами.
Рассмотрим примерные схемы, которые наиболее часто назначают, чтобы лечить цервицит в зависимости от вызвавшего его возбудителя:
- патология, спровоцированная грибком, лечится антимикотиками: внутрь можно принимать Флуконазол, а во влагалище ставить свечи с эконазолом или таблетированную форму Натамицина;
- если причиной являются хламидии, по рекомендации лечащего врача нужно принимать комбинированные антибиотики, чаще всего это Азитромицин в сочетании с Тетрациклином. Курс приема составляет не менее трех недель;
- бактериальный цервицит нужно лечить антибиотиками (Неомицин, Полижинакс, Метронидазол), а также сочетать их с приемом лекарств, снимающих воспаление и обеззараживающих слизистые поверхности (Тержинан). После санирования влагалища его полость нуждается в нормализации микрофлоры, для этих целей назначают свечи с полезными лактобактериями (Ацилакт);
- при атрофическом цервиците помогают средства для местного применения, то есть свечи, крема и гели на основе эстрадиола (Дивигель) которые нужно вводить во влагалище. Для регенерации эпителия может дополнительно назначаться местная гормональная терапия (Овестин).
При лечении хронической формы заболевания препараты могут не дать должного результата, в таких случаях показана хирургия, к которой относится криотерапия, диатермокоагуляция и лазеротерапия. После лечения требуется проведение контрольной кольпоскопии и дополнительных лабораторных анализов.
Не стоит прибегать к лечению народными средствами, поскольку это может лишь усугубить ситуацию и способствовать переходу заболевания в хроническую форму.
Как лечить
Лечение воспаления шейки матки проводится комплексно, причем терапию нужно расписывать для обоих партнеров, в особенности когда патология вызвана специфическими инфекциями.
Применяются системные антибиотики, эти же средства назначают при тяжелом соматическом состоянии пациентки. В остальных случаях используют этиотропные лекарства местного действия, причем для каждого типа возбудителя подбираются персональные препараты:
- при хламидиях лечащим врачом обычно назначаются медпрепараты тетрациклиновой группы (Доксициклин), микролиды (Эритромицин) и азалиды (Азитромицин);
- при грибковой инфекции прописываются лекарства, основным действующим веществом у которых является миконазол и нистатин (Флюкостат, Миконазол);
- при поражении вирусами врачи сталкиваются с серьезной проблемой, поскольку с такими возбудителями бороться достаточно сложно, иногда может понадобиться несколько курсов антивирусного лечения такими препаратами, как Ацикловир и Зовиракс;
- при ВПЧ прописываются цитостатики (Фторурацил);
- при гормональной недостаточности может проводиться заместительная терапия с помощью местных препаратов, одним из представителей которых является крем Овестин.
Дополнительно в качестве дезинфекции может быть назначено спринцевание растворами Димексида и Хлорофиллипта. Можно использовать содовый раствор или борную кислоту для полоскания, но делать это можно лишь с разрешения врача и с большой осторожностью. Дезинфицирующим эффектом обладает крем Гексикон с действующим веществом в своем составе в виде хлоргексидина. Современная фармацевтическая отрасль разработала комбинированные медпрепараты в форме суппозиториев и вагинальных таблеток – Тержинан и Полижинакс.
Симптомы
Воспаление шейки не всегда сопровождается яркими признаками. Если патология запущенная, протекает в хронической форме, женщина может не догадываться о ней.
Чаще заболевание протекает бессимптомно. Поэтому врачи советуют раз в полгода проходить осмотр. Только так можно вовремя обнаружить проблему.
Острая форма
Симптомы цервицита, который начал развиваться настораживают женщин. Большинство при появлении тревожных признаков обращается к врачу. Воспаление в матке сопровождается:
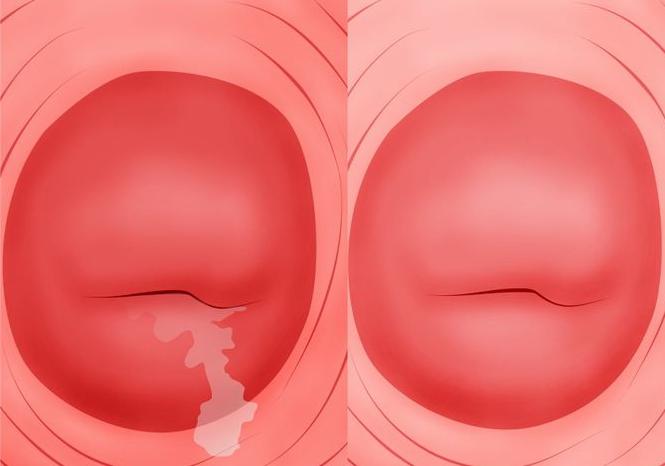
- Несвойственными выделениями. Они обладают разной структурой (водянистые, творожистые), цветом (белым, желтоватым, зеленоватым). С поверхности шейки матки может отделяться кровь. Такое возможно при осложнении цервицита эрозией.
- Неприятными ощущениями при интимной близости, посещении туалета. Боль бывает тупой, острой. Усиливается при физической активности, во время движения. Дискомфорт возникает при распространении процесса не иные органы половой системы.
- Увеличением температуры. Не характерный симптом воспаления на шейке матки. Появляется когда болезнь протекает вместе с эндометритом или параметритом.
- Расстройством мочеиспускания. Девушки жалуются на учащение позывов, возникновение боли, рези и жжения. Чтобы вылечить патологию мало одного только назначения лекарств. Нужно определить что является первичной причиной воспаления — цервицит или цистит.
Есть специфическая симптоматика, по которой можно поставить диагноз, а еще выявить, что спровоцировало заболевание. При обнаружении на поверхности слизистой шейки пузырьков речь идет о патологии, вызванной вирусом герпеса. Окрашивание органа в насыщенный красный цвет сигнализирует о проникновении трихомонады. Появление гнойных, кровянистых выделений из влагалища свидетельствует о поражении гонореей. Если слизистая оболочка покрыта кондиломами, язвами, это признак попадания в организм ВПЧ.
Хронический цервицит
Развитие этой формы обусловливается неправильным лечением острого воспаления или его отсутствием. Может провоцироваться опущением матки, приемом гормонов, несоблюдением интимной гигиены. Выявляется как у нерожавших женщин, так и тех, кто уже успел ощутить радость материнства.
Признаки воспаления на шейке слабые, либо вовсе отсутствуют. Возможно появление белых слизистых выделений, неприятных ощущений в животе, болезненности при мочеиспускании.
Гнойная форма
Характеризуется обильными выделениями из шейки, отечностью органа. Если прикоснуться тампоном, появится кровь. Заболевание связано с наличием возбудителей сифилиса, хламидиоза, гонореи.
Цервицит — опасная патология и если ее не лечить чревата тяжелыми последствиями. Женщина может столкнуться с бесплодием, проблемами при вынашивании ребенка (инфицирование малыша в утробе, преждевременные роды), рак яичников, шейки матки.
Классификация
Каждое заболевание имеет определенные разновидности, что отражается в его классификации. Шеечное воспаление также обладает некоторыми особенностями. Оно может быть:
- По локализации: в виде экзо- или эндоцервицита (другими словами, с поражением влагалищной части или шеечного канала).
- По распространенности: очаговым или диффузным.
- По клиническому течению: острым или хроническим.
При постановке диагноза обязательно учитывается причинный фактор заболевания. Поэтому существующая классификация дополняется этиологическими разновидностями цервицита: гонококковый, хламидийный, грибковый, герпесвирусный и т. п.
Подробнее о патологии
Цервицит шейки матки Воспаление цервикса может привести к таким серьезным осложнением, как эрозивные изменения, гипертрофия, а также распространение инфекционного процесса на вышележащие отделы женской репродуктивной системы. Шейка матки – своеобразный барьер, который должен предупреждать попадание патогенных микроорганизмов в матку. Но действие на шейку некоторых факторов может ухудшить ее функциональность.
Воспаление влагалищной порции цервикса носит название экзоцервицита, а непосредственно цервикального канала – эндоцервицита. Заболевание может проявить себя как результат инфицирования условно-патогенными инфекционными агентами, такими, как:
- стафилококк;
- стрептококк;
- кишечная палочка;
- грибок кандида.
Также причиной болезни могут стать такие патогены:
- хламидии;
- гонококки;
- трихомонады;
- бледная спирохета;
- микоплазма;
- амебы;
- вирусы.
Условные патогены могут попасть в шеечный эпителий контактным способом из прямой кишки, также характерен гематогенный и лимфогенный путь заражения. Специфические патогены попадают в шейку при половом контакте.
Заражение трихомониазом провоцирует воспаление шеечного канала
Стоит отметить, что в гинекологии рассматриваются и неинфекционные причины цервицита, а именно:
- действие агрессивных химических средств (продукты для гигиены половых органов, спермициды);
- неопластические патологии;
- механическое травмирование
- ряд системных болезней (синдром Бехчета).
Существует ряд факторов, которые предрасполагают к развитию цервицита. В их число входят такие:
- Травмы шеечного канала во время родов.
- Травмирование шеечного эпителия при диагностическом выскабливании и прерывании беременности.
- Установка и извлечение внутриматочной спирали.
- Рубцовые изменения шеечного канала.
- Новообразования доброкачественного характера.
Только в редких случаях цервицит протекает изолированно, чаще он сочетается с другими болезнями женской половой системы, такими, как вагинит, вульвит, бартолинит, эктропион и псевдоэрозия. Большая часть случаев патологического процесса регистрируется у пациенток репродуктивного возраста. Заболевание может спровоцировать невынашивание и преждевременные роды, а также эрозию, полипы и распространение воспалительного процесса на матку и придатки.
Эрозия: чем она опасна и причины возникновения
Народные методы
Вместо того, чтобы использовать антибиотики при лечении неспецифического цервицита или любого другого варианта воспаления, некоторые отдают предпочтение народным методам. Но все же эффективнее использовать эти средства в комплексе с медикаментозным лечением. Чаще всего применяют рецепты и препараты на основе следующих растений:
- Облепиха. Это могут быть как свечи (Олазоль и др.), так и собственно приготовленные тампоны на основе масла.
- Ромашка. Обладает антисептическим и заживляющим действием. Чаще используются настои, отвары и настойки для спринцеваний.
- Мумие. Используются уже готовые свечи, а также можно готовить состав для тампонов самостоятельно. Но здесь главное – не попасть на некачественный продукт.
- Алоэ. Для лечения применяются как аптечный раствор в ампулах, так и листья домашнего растения.
- Красная щетка, боровая матка и многие другие травы.
Полезное видео
О лечении хронического цервицита фонофорезом (НЧУЗ) смотрите в этом видео:
Похожие статьи
- Острый цервицит: причины, симптомы, лечение…
Практически незаметный, острый цервицит может наделать немало бед. Причины кроются в инфекциях, ослабленном иммунитете, а также несоблюдении правил гигиены. Симптомы появляются, если цервицит — отражение другого заболевания. Лечение комплексное. Читать далее
- Эндометрит: лечение хронического, острого…
Разный эндометрит лечения требует также различного. Методы терапии, схемы для лечения хронического и острого, послеродового и аутоиммунного, гнойного будут несколько отличаться. Хотя препараты могут совпадать. Читать далее
- Физиотерапия при эндометрите: как проходит лечение…
В комплексе с медикаментами физиотерапия при эндометрите помогает скорейшему избавлению от проблемы. Лечение может включать как комплекс процедур (особенно актуально при хронической форме), так и определенные воздействия. Читать далее
Методы лечения
Лечение экзоцервицита следует проводить попутно с устранением сопутствующих патологий. Лучше всего делать это в острый период, когда симптоматика выражена ярче всего.
Консервативное
Изначально проводится медикаментозное лечение, причем в острой стадии не рекомендуется использовать медпрепараты местного применения, это может спровоцировать восхождение инфекции в матку и ее придатки.
Прежде чем назначают антибиотики, определяют возбудителя, ставшего причиной воспаления и его чувствительность к антибактериальным средствам.
В зависимости от вида инфекционного агента назначаются следующие виды препаратов:
- лечить кандидозную форму недуга можно с помощью антигрибковых медпрепаратов (свечи Дифлюкан, Микосист, Флюкостат, Нистатин);
- при хламидийной патологии основной терапией являются антибактериальные препараты тетрациклиновой группы (Доксициклин) и макролиды (Суммамед);
- после лечения нужно обязательно нормализовать микрофлору вагины, для этого прописываются ацидофильные лактобактерии или бифидобактерии;
- при инфицировании вирусами лечить экзоцервицит придется долго и тщательно, если диагностирован генитальный герпес, назначаются противовирусные средства (Ацикловир, Валтрекс, Зовиракс);
- если воспаление вызвано ВПЧ прописывают цитостатики (5-Фторурацил);
- при атрофической патологии, которая вызвана гормональными перепадами климактерия, проводится заместительно-гормональная терапия на местном уровне, чаще всего назначаются суппозитории Овестин.
На фоне этиотропного лечения дополнительно прописывается прием витаминов и иммуномодуляторов, для этих целей назначают Изопринозин.
Если причиной воспаления стала инфекция, передающаяся при половом контакте, лечение проходят оба партнера.
Хирургическое
Хирургия показана в случае хронического цервицита, после устранения всех инфекционных агентов. Могут быть использованы следующие оперативные методики:
- криотерапия;
- лазеротерапия;
- электрохирургия с применением медпрепарата Сургитрон;
- нерожавшим пациенткам пораженный участок ШМ обрабатывается раствором Солковагин или Ваготил.
После оперативного вмешательства назначаются противоспалительные препараты и физиотерапевтические процедуры, такие как электрофорез.
Возможно ли лечение народными средствами?
Если отсутствует острая симптоматика патологии и не обнаружены специфические инфекционные агенты, с разрешения врача вполне допустимо лечение народными средствами. Могут проводиться спринцевания отваром календулы или эвкалиптовой настойкой. Делать такие процедуры лучше всего на ночь на протяжении двух недель.
В последнее время большой популярностью начали пользоваться фитотампоны из Китая, изготовленные из различных лекарственных трав, обладающих обеззараживающими свойствами и снимающих воспаление.
Этиология
Микрофлора внутренних половых органов способна справиться с большим количеством микробов, но при неблагоприятном стечении обстоятельств — из-за ослабленной иммунной системы или сопутствующих патологий — происходят сбои.
Основные причины возникновения экзоцервицита (воспаления):
- сопутствующие заболевания мочеполовой системы — кольпит, эндоцервицит, эндометрит, аднексит, цистит, эрозия, когда инфекция способна проникнуть на поверхность матки из цервикальной полости или из влагалища;
- половые инфекции (трихомониаз, гонорея, хламидия);
- механические травмы матки во время аборта, родов, в процессе диагностических процедур или спринцевания;
- химическое повреждение слизистой половой сферы некачественными гигиеническими средствами;
- бесконтрольные половые связи без предохранения;
- гормональные нарушения;
- слабая иммунная система.
Еще одна причина — нарушение соотношения специфических бактерий (в здоровом состоянии численность их всегда постоянна) во влагалище. Большую часть занимают лактобактерии, которые отвечают за уровень кислотности и защищают слизистую от инфекций.
Около 2 % припадает на условно-патогенные микроорганизмы (стафилококки, стрептококки, коринебактерии, бактероиды и другие) — при стечении неблагоприятных условий могут доминировать и вызывать воспалительные процессы.
Эндоцервицит
Воспалительный процесс в канале шейки матки называют эндоцервицитом. Обычно протекает одновременно с цервицитом. Заболевание опасно тем, что из острой формы моментально переходит в хроническую, вследствие чего, воспаление распространяется на шейку матки и т.д. Основными симптомами эндоцервицита будут необильные слизистые выделения и легкие боли внизу живота. При острой форме заболевания выделения будут содержать примеси гноя и иметь неприятный запах.
Воспаление в канале шейки матки могут спровоцировать различные механические повреждения при внутриматочных вмешательствах: аборт, диагностическая гистероскопия и т.д. Опущение матки подвергает ее риску возникновения инфекций. И, конечно, патогенные бактерии, такие как стрептококки, стафилококки и другие.
При диагностике эндоцервицита применяют стандартные методы исследований:
- УЗИ;
- Кольпоскопия;
- ПЦР-диагностика;
- Бактериологический посев;
- Мазок на флору шеечного канала;
- Анализ крови (в том числе на ВИЧ и RW).
При лечении эндоцервицита основой будет применение этиотропной терапии (лечение антибиотиками) в зависимости от патогена, спровоцировавшего инфекцию. Далее могут быть применены противовирусные и противогрибковые препараты, а также иммуномодуляторы, различные витаминные комплексы и лактобактерии.
Народные способы терапии воспаления
Ниже рассмотрены самые эффективные средства из всех предложенных.
Народное лечение цервицита травами
Лечение воспаления можно проводить в домашних условиях, но соблюдать способ приготовления и дозировку. Натуропаты рекомендуют:
- Смешайте по 50 г чистотела и календулы, по 150 г березовых почек, крапивы, шиповника, калины, подорожника и сосновых почек, 100 г тысячелистника и 200 г чаги. Измельченные травы заливают 2,5 л кипятка. Средство ставят на огонь, и доводят до кипения. Как только смесь закипела, закройте настой крышкой и поставьте настаиваться 2 дня. После добавляют 250 мл спирт и 250 г меда. Лекарство держат в холодильнике. Принимают по 1 ст. л. трижды в сутки. Курс лечения — 4 месяца;
- Измельчите ножом листья омелы, поместите в 3-литровую банку. Необходимо чтоб измельченная омела занимала ⅓ банки. Залейте траву водкой до самого верха. Настаивают средство один месяц. Затем процеживают и принимают по 30 капель 3 раза в день;
- Возьмите столовую ложку боровой матки, залейте 200 мл кипятка. Отвар настаивают 3 часа, потом процеживают. Принимать 2 раза в день.
Длительность курса лечения с помощью последних двух рецептов составляет от одного до двух месяцев.
Рецепт отвара для спринцевания и тампона
Лучшим средством народного лечения цервицита являются спринцевания. Вот несколько рецептом, подобранных специально для этой болезни:
- Возьмите по 1 ст. л. измельченного корня солодки, алтея, цветы ромашки, листья золотого уса, плоды фенхеля. Все травы нужно хорошо смешать. Сбор трав в размере 1 ст. л. заливают 200 мл кипятка, настаивают 20 минут, процеживают, и используют для спринцеваний дважды в сутки;
- Сушеный шиповник необходимо перемолоть до состояния муки. Возьмите 1 ст.л. шиповника и 1 ст. л. оливкового масла. Средство ставят на водяную баню на 3 часа, затем процеживают и остужают. Сделайте тампон из стерильной марли, мокните в раствор, и вставьте во влагалище на ночь. Курс лечения — 1 месяц.
Не стоит забывать, что любые спринцевания нельзя проводить каждый день. Их используют через день.
Лечение эрозии шейки матки народными средствами.
Подробно о том, как лечить мастопатию.
Народные средства от эндометриоза перечислены в этой статье.
Лечение
Лечение экзоцервицита имеет консервативный характер и проходит в 4 этапа:
- Исключение половых связей на время лечения с проверкой партнера.
- Этиотропная терапия. Если обнаружена инфекция, используются антибактериальные и противовирусные препараты. Во время подбора антибиотиков проверяется чувствительность возбудителя.
- Курс восстановления микрофлоры во влагалище. Назначается после основного лечения — препараты в виде свечей, специальных тампонов, спринцевания.
- Вспомогательная терапия. Прописывается для улучшения иммунитета и ускорения регенерации слизистой оболочки — фитотерапия и физиотерапия.
В случае обнаружения кист назначается радиоволновая диатермопунктура. Если медикаментозная терапия не дала положительных результатов, а воспалительный процесс осложнился, применяют оперативные процедуры.
Если обнаруживается эрозия, патология устраняется после основного лечения. Для этого существует ряд мероприятий:
- Применение тампонов с облепиховым маслом, аэрозолями с антибиотиком.
- Использование диатермокоагуляции, когда измененная ткань прижигается (с обезболиванием) электротоком высокой частоты. Для пациенток, которые ни разу не рожали, этот способ не используется, так как рубец будет препятствовать раскрытию шейки матки.
- Лазеровапоризация, когда эрозия прижигается лазерным лучом. Процедура безболезненная, не оставляет рубцов и способствует быстрой регенерации поврежденного участка.
- Криодеструкция, когда поврежденный участок вымораживается, не вызывает рубцевания, ткани быстро восстанавливаются.
- Радиоволновая процедура. Рекомендована ранее не рожавшим пациенткам.
Женщинам со злокачественным перерождением эрозии показано хирургическое вмешательство с последующим восстановлением.
Диагностика
Определить наличие воспалительного процесса несложно, гораздо труднее узнать причину экзоцервицита, необходима помощь врача гинеколога. Изначально в ходе общения с пациенткой он уточняет ее ощущения и жалобы, а затем проводит осмотр в гинекологическом кресле. В ходе осмотра в зеркалах будет видна отечность и краснота ШМ, в некоторых случаях она будет эрозированной. Из маточного канала будет отделяться гной или слизь. Такие признаки увидит доктор при остром недуге. При хронической стадии симптоматика более сглаженная, а выделения становятся мутноватыми.
Чтобы подтвердить наличие экзоцервицита и определить его причину, специалисты пользуются следующими методами диагностики:
- мазок на микрофлору;
- ПЦР для определения возбудителя, передающегося во время секса;
- цитологическое исследование, материалом для которого служит соскоб с ШМ и эндоцервикса;
- бакпосев влагалищной микрофлоры с определением чувствительности к антибактериальным препаратам;
- анализ крови на сифилис, ВИЧ, гепатиты;
- УЗИ органов репродуктивной системы;
- в ходе гинекологического осмотра часто проводится кольпоскопическое исследование, которое помогает выявить сопутствующие экзоцервициту патологии (эрозии, эктопии);
- при частых позывах к опорожнению мочевика сдают анализ мочи;
- если экзоцервицит хронический, проводится биопсия пораженного участка, ее делают в первой половине менструационного цикла.
Почему так важно лечить заболевание
Отсутствие своевременной адекватной терапии хронического цервицита грозит женщине серьезными осложнениями, поскольку воспалительный процесс может постепенно затронуть другие ткани и органы мочеполовой системы, и инфекция проникнет в матку и ее придатки. Последствием такого процесса может стать поражение яичников и фаллопиевых труб, развитие в них спаечных явлений, а также образование кист и инфильтратов.
Такое течение заболевания грозит нарушением репродуктивной функции и может привести к бесплодию. Шейка матки может уплотниться, что грозит развитием серьезных осложнений. Возникает риск дисплазии половых органов.
Мнение эксперта
Дарья Широчина (акушер-гинеколог)
Если причиной заболевания стал вирус папилломы человека, значительно возрастает риск перерождения клеток и образования злокачественных опухолей.
Диагностика цервицита
В отсутствии специфичности симптоматики цервицита, диагностика заболевания может быть затруднена. Сопутствующие заболевания также являются препятствием для обнаружения. Это может послужить причиной трансформации цервицита в хроническую форму.
При гинекологическом осмотре зеркалами можно увидеть отечность слизистой шейки, кровеносные сосуды будут наполнены кровью (гиперемия). Возможны кровоизлияния. Вокруг наружного зева могут быть эрозийный участи с признаками изъязвления. Выделения из цервикального канала в зависимости от течения заболевания могут быть от скудных до обильно-гнойных с примесями слизи.
Далее рекомендовано провести детальный осмотр шейки матки – кольпоскопию и ультразвуковое исследование (УЗИ) органов малого таза.
Что бы выявить причину возникновения цервицита и назначить адекватное лечение, необходимо установить какой возбудитель спровоцировал патогенный процесс. Для этого проводят лабораторную диагностику. Она включает в себя:
- Полимеразную цепную реакцию;
- Иммуноферметный анализ;
- Мазок на флору и влагалищный посев.
Бессимптомный процесс
При сильном иммунитете и при наличии инфекции цервицит может иметь бессимптомное течение. Симптомы обнаруживаются при случайном посещении женщиной врача – например – при профосмотре. Пациентка ни на что не жалуется и не чувствует проблемы. При неактивном цервиците причиной может быть наличие эрозии, кисты яичника в начальной стадии, дисплазии первой степени (CIN 1), при котором дистрофический процесс только начинается и не дает о себе знать.
В обязательном порядке женщине дается направление на цитограмму и общие анализы, чтобы определить возбудителя и установить степень поражения эпителия.
Низкая степень активности воспалительного процесса
Умеренная или низкая степень активности хронического цервицита не является безопасным состоянием, так как медленно подтачивает силы и вызывает изменения на клеточном уровне, что может вызвать необратимые процессы в шейке матки без своевременного лечения.