Причины и виды тромбоцитоза
Врачи отмечают, что тромбоцитоз может возникать как первичный, так и вторичный. Первичный тромбоцитоз связан с заболеваниями костного мозга, тогда как вторичный может быть следствием различных состояний, таких как воспаление или анемия. Симптомы часто неявные, но могут включать головные боли, головокружение и повышенную утомляемость. Важно, что в некоторых случаях тромбоцитоз может привести к серьезным осложнениям, таким как тромбообразование. Терапия зависит от причины: в случае первичного тромбоцитоза могут использоваться препараты, снижающие уровень тромбоцитов, тогда как вторичный требует лечения основного заболевания. Профилактика осложнений включает регулярный мониторинг состояния пациента и коррекцию факторов риска, таких как курение и гипертония. Врачи подчеркивают важность ранней диагностики и индивидуального подхода к каждому пациенту для снижения вероятности осложнений.

Первичный тромбоцитоз
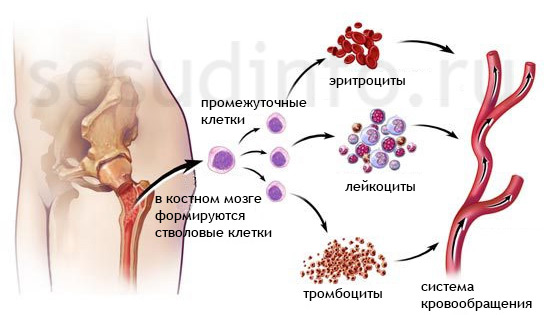
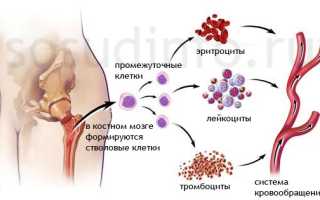
Существует два типа тромбоцитоза: первичный и вторичный (реактивный). Первичный тромбоцитоз — это миелопролиферативное опухолевое заболевание, при котором костный мозг вырабатывает избыточное количество тромбоцитов. Со временем это может привести к замещению костного мозга коллагеновыми волокнами (миелофиброз) и трансформации в острый лейкоз.
Причины эссенциального тромбоцитоза до сих пор не полностью изучены. Однако исследования подтверждают наличие у пациентов мутаций определенных генов. Молекулярно-генетические анализы выявили молодых людей, у которых еще не проявились клинические симптомы заболевания. Это изменило представление о том, что эссенциальный тромбоцитоз в основном встречается у пожилых пациентов.
Мутации генов не всегда наследственные; они могут возникать под воздействием неблагоприятных внешних факторов. Поэтому ученые считают, что эссенциальный тромбоцитоз имеет полиэтиологическую природу. Зная о наличии той или иной мутации, можно подобрать наиболее эффективное лечение с использованием современных препаратов (таргетная терапия).
| Причина возникновения тромбоцитоза | Симптомы | Терапия и профилактика осложнений |
|---|---|---|
| Первичный (истинный) тромбоцитоз (миелопролиферативные заболевания): • Полицитемия вера • Тромбоцитемия • Эссенциальная тромбоцитомия • Миелофиброз |
Часто бессимптомный. При высоких уровнях тромбоцитов: головная боль, головокружение, слабость, повышенная утомляемость, кровотечения (носовые, десневые), гематомы, боли в животе, чувство тяжести в конечностях. | • Аспирин (низкие дозы) для снижения риска тромбозов. • Гидроксимочевина (для снижения количества тромбоцитов). • Интерферон-альфа. • Анагрелид. • В тяжелых случаях – миелосупрессивная терапия. • Регулярный мониторинг количества тромбоцитов и клинического состояния. • Избегание травм и агрессивных видов спорта. • Профилактика тромбоэмболии (например, ношение компрессионного белья при длительных поездках). |
| Вторичный (реактивный) тромбоцитоз: • Инфекционные заболевания • Воспалительные заболевания (ревматоидный артрит, воспалительные заболевания кишечника) • Опухоли • Дефицит железа • Удаление селезенки (спленэктомия) • Постгеморрагическая анемия • Недостаточность витамина В12 или фолиевой кислоты |
Симптомы зависят от основного заболевания. Может быть бессимптомным или проявляться симптомами основного заболевания. При высоких уровнях тромбоцитов – аналогично первичному тромбоцитозу. | Лечение основного заболевания. В случае высоких уровней тромбоцитов и риска тромбозов – аспирин (низкие дозы) или другие препараты, снижающие агрегацию тромбоцитов. Регулярный мониторинг количества тромбоцитов и клинического состояния. |
Вторичный тромбоцитоз
Реактивный (вторичный) тромбоцитоз характеризуется повышенной выработкой нормальных тромбоцитов.
К числу возможных причин вторичного тромбоцитоза относятся:
- Опухолевые процессы (рак желудка, яичников, легких, лимфома, нейробластома);
- Инфекционные болезни;
- Хирургические операции с значительной травмой, особенно при заболеваниях с обширными некрозами тканей;
- Переломы костей;
- Удаление селезенки;
- Хронические кровопотери;
- Долговременные воспалительные процессы (васкулит, ревматоидный артрит, коллагенозы);
- Применение глюкокортикостероидов.
Среди инфекционных заболеваний наибольшее влияние на развитие тромбоцитоза оказывает менингококковая инфекция, реже — вирусные и грибковые инфекции. Это явление чаще наблюдается при реактивной тромбоцитемии, в отличие от первичной, когда количество клеток белого кроветворного ростка обычно остается неизменным.
У детей вторичный тромбоцитоз встречается чаще, чем у взрослых. Особенно высока вероятность его возникновения при железодефицитной анемии, когда наряду с увеличением клеток красного ростка наблюдается рост продукции тромбоцитов. Другой причиной тромбоцитоза у детей может стать заболевание, приводящее к атрофии селезенки (аспления), которая отвечает за разрушение тромбоцитов.
Тромбоцитоз — это состояние, характеризующееся повышенным уровнем тромбоцитов в крови. Люди часто отмечают, что это может быть как первичным, так и вторичным. Первичный тромбоцитоз связан с заболеваниями костного мозга, тогда как вторичный возникает в ответ на другие состояния, такие как инфекции или воспаления. Симптомы могут варьироваться: некоторые пациенты не ощущают никаких проявлений, в то время как другие могут испытывать головные боли, головокружение или покраснение кожи. Терапия зависит от причины и может включать медикаментозное лечение, а в некоторых случаях — флеботомию. Профилактика осложнений, таких как тромбообразование, включает регулярные медицинские осмотры и контроль уровня тромбоцитов. Важно следить за состоянием здоровья и обращаться к врачу при первых признаках недомогания.

Проявления тромбоцитемии
Симптоматика тромбоцитоза может долго оставаться незаметной, и заболевание часто выявляется случайно или при возникновении осложнений. Наиболее распространенные проявления включают:
- Тромбозы и тромбоэмболии;
- Эритромелалгия (боли в конечностях);
- Неврологические расстройства, вызванные ишемией головного мозга из-за тромбозов и нарушений микроциркуляции;
- Проблемы с беременностью, включая выкидыши у женщин;
- Геморрагический синдром.
Тромбозы и тромбоэмболии — наиболее характерные признаки тромбоцитоза. Избыточное количество тромбоцитов приводит к повышенной свертываемости крови и образованию тромбов как в артериях, так и в венах, однако артерии чаще подвергаются закупорке.
Проявления тромбозов могут включать инфаркт миокарда и острые нарушения мозгового кровообращения (инфаркты мозга). Также возможна тромбоэмболия легочной артерии. Сосудистые катастрофы у молодых людей часто связаны именно с тромбоцитозом, который может долго протекать без симптомов.
Эритромелалгия — еще один характерный симптом, проявляющийся острыми, жгучими болями в конечностях, чаще всего в стопах. Боли усиливаются при воздействии тепла и физической активности, может возникать ощущение жара и потемнение кожи.
Тромбозы мелких сосудов могут привести к ишемическим изменениям в мягких тканях, сопровождающимся сильными болями в кончиках пальцев, похолоданием и сухостью кожи. В тяжелых случаях тромбозы могут вызвать полное прекращение кровотока, что приведет к некрозу пальцев рук и ног.
Закупорка сосудов головного мозга тромбами вызывает различные неврологические симптомы: снижение интеллекта, головокружение, очаговые неврологические расстройства. При поражении сосудов сетчатки может наблюдаться ухудшение зрения.
Для беременных женщин тромбоцитоз представляет серьезную опасность. На ранних сроках он может вызывать выкидыши, а на более поздних — инфаркты плаценты, задержку развития и даже гибель плода, а также осложнения во время родов (отслойка плаценты, обильные кровотечения).
Геморрагический синдром наблюдается у половины пациентов с первичным тромбоцитозом и связан с развитием хронического ДВС-синдрома. В процессе постоянного тромбообразования происходит истощение факторов свертывания. Геморрагические проявления могут включать кровоизлияния в кожу (петехии, экхимозы), кровоточивость десен и желудочно-кишечного тракта. Недостаточная свертываемость крови представляет особую опасность во время хирургических вмешательств из-за риска сильных кровотечений.
Среди других симптомов можно выделить:
– Слабость, лихорадку, потерю веса и боли в костях, что может указывать на опухолевую патологию (первичный тромбоцитоз);
– Боли в подреберье из-за увеличения печени и селезенки;
– Тахикардию, бледность и одышку при развитии анемии;
– Частые инфекционные заболевания.
Вторичный тромбоцитоз не имеет столь выраженных проявлений, как эссенциальный, и пациенты чаще всего жалуются на симптомы, связанные с основным заболеванием. Тромбогеморрагические проявления не характерны, селезенка обычно не увеличивается. Как правило, вторичный тромбоцитоз диагностируется своевременно и при лечении основного заболевания быстро проходит, не вызывая нарушений свертываемости крови.
Диагностика и лечение
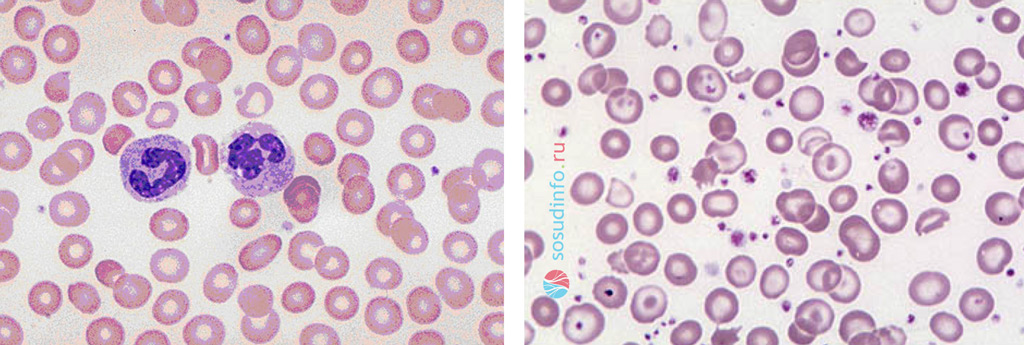
Для заподозрения тромбоцитоза достаточно провести общий анализ крови, в котором количество тромбоцитов превышает 600-1000×10^9/л. Обычно тромбоциты имеют увеличенные размеры и содержат меньше гранул. Лейкоциты при эссенциальной тромбоцитемии редко повышаются и, как правило, остаются в пределах нормы. Рецидивирующие кровотечения могут привести к анемии и снижению количества эритроцитов.
Для подтверждения диагноза пациенту проводят стернальную пункцию и анализ костного мозга, где выявляется избыток мегакариоцитов и фрагменты тромбоцитов. При коагулограмме наблюдается увеличение времени кровотечения и нарушение агрегационных свойств тромбоцитов.
Вопрос о целесообразности терапии с использованием химиопрепаратов и других агрессивных методов остается открытым. Многие медикаменты имеют нежелательные побочные эффекты и могут спровоцировать переход заболевания в острый лейкоз. Основной принцип лечения тромбоцитоза — не навредить пациенту и сосредоточиться на профилактике осложнений, таких как тромбозы.
Реактивный тромбоцитоз не сопровождается патологией тромбоцитов и тромботическими осложнениями, поэтому специфическое лечение не требуется. Врач должен сосредоточиться на терапии основного заболевания. Ниже представлены ключевые принципы лечения эссенциальной тромбоцитемии.
Если клинические проявления отсутствуют, а уровень тромбоцитов не достигает критических значений, можно ограничиться наблюдением. У молодых пациентов с легкой формой заболевания и без признаков тромбоза лечение оправдано только при возникновении осложнений.
Основные направления в терапии тромбоцитоза:
- Профилактика тромбозов.
- Циторедуктивная терапия.
- Таргетная терапия.
- Лечение и профилактика осложнений заболевания.

Профилактика тромботических осложнений
Профилактика тромбозов
Профилактика тромбозов — ключевой аспект лечения тромбоцитозов. В первую очередь необходимо устранить факторы риска, способствующие повышению агрегации избыточных тромбоцитов. Важно отказаться от курения, нормализовать обмен жиров с помощью гиполипидемических препаратов, эффективно лечить артериальную гипертензию и контролировать уровень сахара при диабете. Необходимо также увеличить физическую активность для борьбы с гиподинамией.
Назначение антиагрегантов составляет основу терапии тромбоцитоза. Чаще всего используются нестероидные противовоспалительные средства, на основе которых фармацевтическая промышленность предлагает множество препаратов с минимальными побочными эффектами. Оптимальная доза аспирина составляет 40-325 мг в день. Меньшая доза может оказаться неэффективной для профилактики тромбозов, в то время как более высокая нецелесообразна из-за увеличенного риска побочных эффектов, таких как язвы желудка и двенадцатиперстной кишки, а также повышенная кровоточивость.
Ацетилсалициловая кислота прошла множество клинических испытаний и зарекомендовала себя как эффективное средство для профилактики тромбозов, особенно у пациентов с нарушениями микроциркуляции и сопутствующей неврологической симптоматикой. Если ацетилсалициловая кислота противопоказана или плохо переносится, можно использовать другие антиагреганты.
Циторедуктивная терапия
Основой патогенетического лечения тромбоцитозов является циторедуктивная терапия, направленная на снижение выработки «избыточных» тромбоцитов в костном мозге. Использование химиотерапевтических средств ограничено из-за их токсичности, однако они эффективно замедляют развитие заболевания, снижая пролиферацию опухолевых клеток и нормализуя состав крови. Универсальной схемы назначения химиопрепаратов при тромбоцитозе не существует; препараты подбираются индивидуально для каждого пациента с учетом дозы, позволяющей поддерживать уровень тромбоцитов в приемлемых пределах.
В качестве циторедуктивной терапии применяются препараты, такие как гидроксимочевина. Наиболее распространенным средством является гидреа (гидроксимочевина), которая продемонстрировала свою эффективность в клинических испытаниях.
Эффективность лечения составляет более 80% среди пациентов, однако данная терапия имеет недостатки, включая побочные эффекты (анемия, лейкопения, лихорадка, депрессия, нарушения функции печени и другие), что приводит к непереносимости лечения у четверти пациентов. Действие терапии сохраняется лишь на период приема интерферонов.
Тем не менее, отсутствие тератогенного и мутагенного воздействия позволяет использовать альфа-интерферон для определенных групп пациентов. Например, молодые женщины, планирующие беременность или находящиеся в положении, получают лечение именно интерфероном. Как и в случае с цитостатиками, не существует единой схемы применения интерферонов. Дозировка, способ введения и режим терапии определяются индивидуально с учетом переносимости. Обычно врач выбирает такую дозу, при которой побочные эффекты отсутствуют.
Ингибитор фосфодиэстеразы III – анагрелид – применяется для снижения уровня тромбоцитов благодаря способности уменьшать образование избыточного количества мегакариоцитов в костном мозге. Его эффект обратим и зависит от дозы препарата. В отличие от интерферона, анагрелид назначается в эффективной дозе, при которой уровень тромбоцитов не превышает 600 тысяч в микролитре крови.
Таргетная терапия
Таргетная терапия — это современный подход к лечению опухолевых заболеваний, который ориентирован на молекулярные механизмы, способствующие росту новообразований. Благодаря своей целенаправленной природе, такие методы показывают высокий терапевтический эффект, включая случаи тромбоцитоза. В настоящее время одобрен один препарат из этой категории – .
Лечение осложнений
Лечение осложнений, связанных с тромбоцитозом, и их профилактика — важные аспекты медикаментозной терапии. При тромбозах и тромбоэмболиях применяются антиагреганты, такие как аспирин, и антикоагулянты, например, гепарин. В некоторых случаях могут потребоваться хирургические вмешательства, такие как стентирование или шунтирование, если тромбы затрагивают крупные сосуды.
При миелофиброзе, когда в костном мозге разрастается соединительная ткань, могут назначаться глюкокортикоиды и иммуномодулирующая терапия. Анемия, являющаяся признаком прогрессирования заболевания, требует назначения препаратов железа, фолиевой кислоты, витамина В12 и эритропоэтинов. При кровоточивости рекомендуется использование этамзилата, аскорбиновой кислоты и свежезамороженной плазмы при ДВС-синдроме. Инфекционные осложнения лечатся антибиотиками с учетом чувствительности возбудителя.
Выбор конкретного медикамента для терапии тромбоцитоза осуществляет лечащий врач, принимая во внимание возраст пациента, степень риска тромбообразования, наличие симптомов нарушения микроциркуляции и переносимость лечения. Для молодых пациентов предпочтительными являются анагрелид и интерфероны, тогда как для пожилых чаще назначаются цитостатики, обычно в виде монотерапии гидроксимочевиной (гидреа).
Тромбоцитоферез — немедикаментозный метод лечения, направленный на удаление избыточных тромбоцитов из кровотока. Этот метод используется как неотложная терапия в ситуациях, когда развивающиеся тромбозы представляют угрозу для жизни пациента.
Видео: о тромбоцитах в анализах крови
Кровь и её болезни, составляющие, исследования, биохимические показатели
Советы для читателей СосудИнфо предоставляют квалифицированные специалисты с медицинским образованием и практическим опытом в этой области.
Вопрос-ответ
Что такое тромбоцитоз и каковы его основные причины?
Тромбоцитоз — это состояние, характеризующееся повышенным уровнем тромбоцитов в крови. Основные причины его возникновения могут включать реактивные процессы, такие как инфекции, воспаления, травмы или операции, а также первичные заболевания, такие как эссенциальная тромбоцитемия. Важно провести диагностику, чтобы определить конкретную причину и соответствующий подход к лечению.
Какие симптомы могут указывать на наличие тромбоцитоза?
Симптомы тромбоцитоза могут варьироваться в зависимости от его причины и степени тяжести. Часто пациенты могут не испытывать никаких симптомов, однако в некоторых случаях могут наблюдаться головные боли, головокружение, покалывание в конечностях, а также повышенный риск тромбообразования, что может привести к более серьезным осложнениям, таким как инсульт или инфаркт.
Каковы основные методы терапии и профилактики осложнений при тромбоцитозе?
Терапия тромбоцитоза зависит от его причины. В случае реактивного тромбоцитоза лечение направлено на устранение основного заболевания. При первичном тромбоцитозе могут применяться препараты, снижающие уровень тромбоцитов, такие как гидроксимочевина или интерфероны. Профилактика осложнений включает регулярный мониторинг уровня тромбоцитов, изменение образа жизни, а также, при необходимости, антикоагулянтную терапию для снижения риска тромбообразования.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям крови. Это поможет выявить тромбоцитоз на ранней стадии и начать необходимое лечение.
СОВЕТ №2
Обратите внимание на свой рацион. Употребление продуктов, богатых омега-3 жирными кислотами (например, рыба, орехи), может помочь снизить уровень тромбоцитов и улучшить общее состояние крови.
СОВЕТ №3
Избегайте стрессов и физических перегрузок, так как они могут способствовать повышению уровня тромбоцитов. Практикуйте методы релаксации, такие как медитация или йога, чтобы поддерживать эмоциональное равновесие.
СОВЕТ №4
Следите за уровнем гидратации. Пить достаточное количество воды помогает поддерживать нормальную вязкость крови и может снизить риск тромбообразования.