Наследственные и приобретенные формы включают много видов
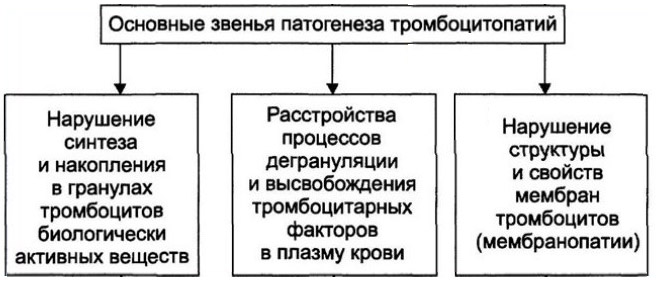
Патология тромбоцитов охватывает разнообразные состояния, и классификация основывается на изменениях, происходящих в самих тромбоцитах, что приводит к нарушениям на первичном этапе гемостаза. Выделяют наследственные (врожденные) и симптоматические (приобретенные) тромбоцитопатии. Наиболее распространенной формой является тромбоцитопатия, связанная с нарушением способности агрегации тромбоцитов.
Эти две категории (наследственная и приобретенная) делятся на подгруппы в зависимости от утраченных функций тромбоцитов. Каждая подгруппа является гетерогенной и включает несколько различных заболеваний.
Тромбоцитопатии представляют собой группу заболеваний, характеризующихся нарушением функции тромбоцитов, что приводит к повышенной склонности к кровотечениям. Врачи выделяют несколько основных видов тромбоцитопатий, включая наследственные и приобретенные формы. Наследственные тромбоцитопатии, такие как болезнь Гланцмана и синдром Вайденбаха, часто проявляются в детском возрасте, тогда как приобретенные формы могут развиваться на фоне других заболеваний или под воздействием лекарств.
Клинические проявления тромбоцитопатий варьируются от легких синяков до серьезных кровотечений, что требует внимательного наблюдения и диагностики. Врачи подчеркивают важность тщательного сбора анамнеза и проведения лабораторных исследований, таких как анализы на функцию тромбоцитов и коагулограмму.
Терапия тромбоцитопатий зависит от их типа и тяжести. В некоторых случаях достаточно коррекции образа жизни и назначения гемостимуляторов, в то время как в более сложных ситуациях может потребоваться трансфузия тромбоцитов или другие специализированные методы лечения. Врачи акцентируют внимание на необходимости индивидуального подхода к каждому пациенту для достижения оптимальных результатов.

Наследственные тромбоцитопатии
Наследственные нарушения сосудисто-тромбоцитарного гемостаза охватывают широкий спектр заболеваний и проявляются различными дисфункциями тромбоцитов. Классификация тромбоцитопатий по этому критерию сложна и может быть неинтересна читателям, не знакомым с гематологией. Поэтому рассмотрим лишь несколько примеров:
- Тромбоцитопатии с выраженным снижением агрегационных свойств. Тромбоциты частично или полностью теряют способность соединяться и образовывать конгломераты, но сохраняется «реакция освобождения». К этой категории относятся дезагрегационные тромбоцитопатии, такие как болезнь Глянцмана (тромбастения), связанная с недостаточностью оболочки тромбоцитов (низкое содержание гликопротеидов), эссенциальная атромбия I типа и другие формы.
- Парциальные дезагрегационные тромбоцитопатии. Утрата функции происходит частично, что характеризуется дефектом способности тромбоцитов к агрегации (изолированные расстройства: коллаген-агрегация, АДФ, тромбин-агрегация). К ним относятся аномалия Мея-Хегглина, аномалия Пирсона-Стоба, наследственная афибриногенемия и другие.
- Патологии первичного звена свертывающей системы. Нарушается процесс дегрануляции (выделение веществ, способствующих склеиванию тромбоцитов – «реакция освобождения»), такие как аспириноподобный синдром, эссенциальная атромбия II типа и другие.
- Тромбоцитопатии с уменьшением адгезивных свойств тромбоцитов. Примеры включают болезнь Виллебранда и геморрагическую тромбоцитодистрофию Бернара-Сулье.
- Патологии первичного звена гемостаза, сопутствующие другим наследственным заболеваниям (сердечные пороки, наследственные системные болезни соединительной ткани, такие как синдром Элерса-Данлоса, гликогенозы, рецессивные признаки, связанные с полом (Х-хромосома) – синдром Висконта-Олдрича).
- Тромбоцитопатии, связанные с недостаточным накоплением гранул и их компонентов. Примеры: синдром «серых тромбоцитов», синдром Хержманского-Пудлака.
| Характеристика | Виды тромбоцитопатий | Клинические проявления и течение |
|---|---|---|
| Понятие | Нарушение функции тромбоцитов, приводящее к дефектам первичного гемостаза | Кровоточивость различной степени тяжести, от петехий и пурпуры до массивных кровотечений |
| Классификация (по механизму) | • Нарушение адгезии: болезнь фон Виллебранда, тромбастения Гланцмана • Нарушение агрегации: синдром Бернара-Сулье, наследственные дефекты рецепторов тромбоцитов • Нарушение секреции: синдром селективного дефицита гранул тромбоцитов • Приобретенные: уразомия, тромбоцитопеническая пурпура, лекарственные тромбоцитопатии |
• Легкая форма: петехиальная сыпь, носовые кровотечения, профузные менструации • Среднетяжелая форма: гематомы, кровотечения в суставы (гемартрозы), кровотечения из слизистых оболочек • Тяжелая форма: спонтанные кровоизлияния в жизненно важные органы, посттравматические кровотечения, опасные для жизни |
| Диагностика | • Анализ крови: количество тромбоцитов, время кровотечения, протромбиновое время (ПВ), активированное частичное тромбопластиновое время (АЧТВ), тромбиновый тест • Функциональные тесты тромбоцитов: агрегометрия, тест на адгезию тромбоцитов • Исследование костного мозга: при подозрении на миелопролиферативные заболевания |
Клиническая картина, анамнез, результаты лабораторных исследований |
| Терапия | • Заместительная терапия: концентрат тромбоцитов, десмопрессин (при болезни фон Виллебранда) • Симптоматическая терапия: гемостатические средства (эпсилон-аминокапроновая кислота), витамин К • Лечение основного заболевания: приобретенные тромбоцитопатии • Хирургическое лечение: при необходимости остановки кровотечения |
Зависит от тяжести заболевания и его причины. Может включать в себя медикаментозную терапию, хирургическое вмешательство и поддерживающую терапию. |
Приобретенные тромбоцитопатии
Среди приобретенных тромбоцитопатий выделяются наиболее распространенные виды:
- Функциональные нарушения тромбоцитов, вызванные опухолевыми заболеваниями кроветворной системы. Они часто наблюдаются при миелопролиферативных расстройствах (геморрагическая тромбоцитемия, истинная полицитемия или эритремия), парапротеинемиях (макроглобулинемия Вальденстрема, множественная миелома), а также при системных заболеваниях соединительной ткани (ревматоидный артрит, системная красная волчанка) и циррозе печени.
- Нарушение функциональности тромбоцитов, не связанное с гематологическими заболеваниями, может возникать при остром почечном недостатке с уремией, многократных переливаниях крови и ее компонентов, заболеваниях щитовидной железы, поражениях печени, а также под воздействием медикаментов и токсичных веществ.
У детей тромбоцитопатии чаще всего имеют наследственный характер. Приобретенные формы встречаются в три раза реже, чем врожденные.
Тромбоцитопатии представляют собой группу заболеваний, связанных с нарушением функции тромбоцитов, что приводит к повышенной склонности к кровотечениям. Существует несколько основных видов, включая наследственные и приобретенные формы. Наследственные тромбоцитопатии, такие как болезнь Гланцмана и синдром Бернара-Сулье, часто проявляются в детском возрасте, тогда как приобретенные формы могут развиваться на фоне других заболеваний или в результате приема определенных медикаментов. Клинические проявления варьируются от легких синяков до серьезных кровотечений, что требует внимательного наблюдения.
Диагностика включает в себя анализы крови, которые помогают оценить количество и функцию тромбоцитов. Важным этапом является также исключение других причин нарушений гемостаза. Терапия может варьироваться от консервативного лечения, включая применение тромбоцитарных концентратов, до более сложных методов, таких как генетическая терапия для наследственных форм. Важно, чтобы пациенты находились под наблюдением специалистов, так как правильный подход к лечению может значительно улучшить качество жизни и снизить риск осложнений.

Характеристика отдельных форм тромбоцитопатий у детей
Наследственная аутосомно-рецессивная или доминантная дезагрегационная тромбоцитопатия – тромбастения Глянцмана проявляется в раннем детстве, и симптомы могут сохраняться до подросткового возраста. Первые лабораторные исследования, такие как подсчет тромбоцитов в мазке крови, не дают ясной картины, так как количество тромбоцитов остается в пределах нормы. Однако анализ, определяющий время свертывания и продолжительность кровотечения, может вызвать подозрения на наличие проблемы.
Эта патология особенно беспокоит женщин, создавая впечатление о более высоком уровне ее распространенности среди них. На самом деле болезнь угрожает как мужчинам, так и женщинам, если у родителей есть «плохие гены».
Длительные маточные кровотечения у девочек и женщин быстро приводят к тяжелому анемическому синдрому с характерными симптомами. Кроме того, тромбастения Глянцмана часто сопровождается частыми и серьезными кровоизлияниями.
Парциальная дезагрегационная тромбоцитопатия (аутосомно-доминантная), вызванная коллагеном и протекающая с нормальной реакцией дегрануляции (изолированная форма), чаще всего встречается у маленьких детей. Основные проявления этой патологии включают синяки, возникающие «без видимой причины», кровоизлияния в слизистые оболочки и различные виды кровотечений (из носа, десен, матки). Степень предрасположенности к геморрагиям варьируется: у одних она выражена, у других – менее заметна.
Отдельной формой дезагрегационных парциальных тромбоцитопатий является аномалия Мея-Хегглина, которая характеризуется увеличенными размерами тромбоцитов, циркулирующих в недостаточном количестве (тромбоцитопения) из-за низкой продукции в костном мозге. Геморрагический синдром при этой аномалии может проявляться, но не обязательно.
Широко распространена среди маленьких пациентов, унаследовавших заболевание с момента зачатия, дезагрегационная тромбоцитопатия с нарушением «реакции освобождения». Этот тип тромбоцитопатий часто становится причиной неожиданных и непонятных кровотечений, которые могут быть как незначительными, так и серьезными.
Общим признаком всех форм является ослабление дегрануляции тромбоцитов. Болезни этой группы разнообразны (различаются патогенезом и составом ферментов тромбоцитов), хотя клинические проявления в основном схожи – все они сопровождаются микроциркуляторной кровоточивостью различной степени выраженности.
В обширную категорию заболеваний, известных как «тромбоцитопатии», входят и другие патологические состояния тромбоцитов, такие как различные синдромы, связанные с неспособностью тромбоцитов накапливать плотные гранулы, в которых хранятся важные для свертывания вещества, такие как ионы кальция (Ca2+), адреналин и серотонин. Первичный гемостаз нарушается из-за неспособности тромбоцитов хранить и выделять плотные гранулы. В этой группе выделяются следующие виды:
- Без альбинизма, например, синдром «серых тромбоцитов» (с характерной тромбоцитопенией);
- С альбинизмом (геморрагический синдром + нарушения обмена пигментов), включая синдромы Хержманского-Пудлака и Чедиака-Хигаси (сложный патологический процесс с разнообразной симптоматикой и неблагоприятным прогнозом – продолжительность жизни детей не превышает 10 лет).
Кроме того, к врожденным тромбоцитопатиям у детей относятся:
- Патология первичного гемостаза, вызванная дефицитом плотных белковых телец в тромбоцитах (нарушение хранения FIV);
- Наследственные формы плазменного генеза с нарушением адгезии (прилипания) и агрегации (образования конгломератов). Это состояние возникает из-за снижения уровня фактора Виллебранда (представителями данной патологии являются синдром Виллебранда-Юргенса и болезнь Виллебранда);
- Геморрагическая тромбоцитодистрофия (аутосомно-рецессивная аномалия Бернара-Сулье) – редкая и зачастую тяжелая патология, иногда заканчивающаяся летально, хотя встречаются и более легкие формы. В этом случае страдают не только тромбоциты, но и их предшественники – мегакариоциты (тромбоциты увеличиваются до гигантских размеров, их количество в крови уменьшается, а в тромбоцитах и их предшественниках отсутствует вещество, способное взаимодействовать с тандемом «FVIII + фактор Виллебранда»).
Изучение различных форм тромбоцитопатий у детей можно продолжать долго, но завершим описание патологии синдромом Вискотта-Олдрича. Он относится к группе сложных функциональных расстройств тромбоцитов, которые сочетаются с другими врожденными аномалиями. Этот синдром определяется генетиками как признак, связанный с полом (заболевание затрагивает исключительно мальчиков, унаследовавших его от матери). Протекание болезни тяжелое, кровоточивость и снижение иммунитета делают прогноз неблагоприятным.
Причины
Ясно, что основной причиной наследственной формы заболевания являются генетические дефекты. Они могут проявляться по-разному, поскольку патология передается как доминантным, так и рецессивным образом. Это объясняет разнообразие видов и широкое распространение тромбоцитопатий.
Ген, отвечающий за определенный фактор, в результате мутации становится дефектным и передает искаженную информацию о мегакариоцитах и тромбоцитах. Это приводит к изменению их структуры и потере функциональности, что негативно сказывается на тромбоцитарно-сосудистом гемостазе. Ключевые этапы включают адгезию (прикрепление тромбоцитов к базальной мембране сосудистой стенки), агрегацию (слияние тромбоцитов и образование конгломератов) и формирование сгустка.
Существует множество возможных сценариев:
- Реакции, вызванные коллагеном эндотелия, могут замедлиться, так как он является основным стимулятором адгезии.
- Гликопротеин — фактор Виллебранда может не участвовать в процессе, если произойдет сбой в дегрануляции.
- Тромбоциты могут утратить способность к агрегации из-за наследственного дефекта.
Варианты можно продолжать, но итог один — нарушение свертываемости крови на этапе первичного гемостаза.
В отличие от наследственной формы патологии, где единственным виновником является дефектный ген (разные дефекты генов определяют различные виды тромбоцитопатий), приобретенная тромбоцитопатия имеет множество причин, связанных с различными заболеваниями.
Причины приобретенных форм:
- Недостаток цианокобаламина (анемия, связанная с дефицитом витамина В12);
- Применение лекарств, влияющих на мембраны тромбоцитов (ацетилсалициловая кислота, нестероидные противовоспалительные препараты, антибиотики пенициллинового ряда, антикоагулянты);
- Синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром);
- Неопластические заболевания в системе кроветворения (гемобластозы);
- Геморрагический васкулит;
- Замещение печеночной ткани соединительной тканью (цирроз печени);
- Коллагенозы (ревматоидный артрит, системная красная волчанка);
- Заболевания почек с развитием почечной недостаточности;
- Тромбозы;
- Огромные гемангиомы;
- Переливание больших объемов крови;
- Лучевая болезнь.
Кроме того, приобретенная форма может развиваться у людей, не имеющих заболеваний, а просто отказавшихся от продуктов животного происхождения. Каждый случай индивидуален, и не каждый организм может без проблем переносить вегетарианство, недополучая определенные белки и витамины.

Симптомы
С учетом разнообразия форм тромбоцитопатии клинические проявления этой патологии могут значительно варьироваться. У детей врожденные формы тромбоцитопатии могут проявляться уже в первые минуты, часы или дни жизни, так как некоторые заболевания развиваются еще в утробе матери, во время родов или сразу после них. В таких случаях нарушение первичного гемостаза может быть вызвано ацидозом, гипоксией, родовыми травмами, бактериальными и вирусными инфекциями, чрезмерным солнечным облучением, дефицитом витаминов и сепсисом. Негативное влияние на здоровье новорожденного могут оказать физиотерапевтические процедуры (УВЧ, УФО) и вакцинация.
Тромбоцитопатия у детей в основном имеет наследственный характер, в то время как у взрослых нарушения тромбоцитарно-сосудистого гемостаза чаще всего являются приобретенными. Поэтому можно выделить как общие, так и специфические для разных возрастных групп признаки. В целом заболевание проявляется следующими симптомами:
- Геморрагическим синдромом (рецидивирующего характера), степень которого может варьироваться от легкой (незначительная кровоточивость) до серьезной потери крови.
- Внутричерепными кровоизлияниями, кефалогематомами и кровотечениями из пупочной ранки у новорожденных.
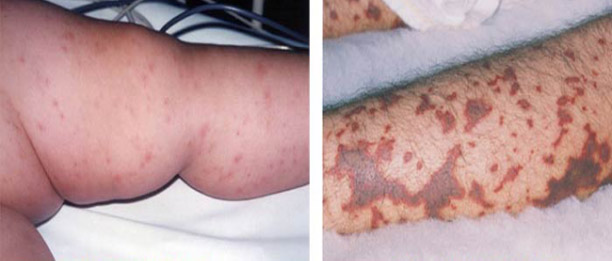
- Петехиями и экхимозами – кровоизлияниями в кожу и слизистые, возникающими даже при легком трении кожи одеждой.
- Кровотечениями из носа и десен, а также плохим заживлением мелких порезов и царапин.
- Меноррагиями, при этом наблюдается семейная предрасположенность к маточным кровотечениям.
- Обильными и длительными кровотечениями после незначительных операций (например, удаления миндалин или зубов).
- Желудочно-кишечными кровотечениями, которые чаще встречаются у взрослых, но у детей наблюдаются реже.
- Появлением крови в моче (гематурия).
- Кровоизлияниями в склеры глаз.
- Развитием анемии с симптомами, характерными для анемического синдрома (бледность, слабость, снижение артериального давления, тахикардия, обморочные состояния).
Каждая форма тромбоцитопатии может иметь свои уникальные особенности, однако геморрагический синдром остается основным признаком для всех возрастных категорий и типов данной патологии.
Диагностика
К сожалению, диагностика тромбоцитопатий у детей часто задерживается. Геморрагические проявления, такие как носовые и десневые кровотечения, а также длительные кровотечения из мелких порезов, зачастую не вызывают должного внимания. Часто предполагается, что причина кроется в повреждении корочки или близком расположении сосудов. Множественные синяки, возникающие без видимой причины, объясняются повышенной активностью детей. Однако важно своевременно уточнить диагноз, обратиться к специалисту и начать лечение, так как запоздалая диагностика может привести к анемическому синдрому, с которым также придется бороться. На первом приеме диагноз может быть лишь предположен, поэтому поиск тромбоцитопатий проходит несколько этапов:
- Осмотр кожи, сбор анамнеза, оценка симптомов и проведение эндотелиальных проб (щипка, жгут, манжеты), которые при данной патологии дают положительный результат (на коже остаются «синяки» и точечные кровоизлияния – петехии);
- Анализ семейного анамнеза (наличие заболеваний у близких родственников);
- Комплексное тестирование системы свертывания.
Основные методы, позволяющие выявить нарушения в системе свертывания, включают лабораторные исследования:
- Общий анализ крови (ОАК) с подсчетом тромбоцитов;
- Гемостазиограмма (коагулограмма);
- В некоторых случаях может потребоваться пункция костного мозга или трепанобиопсия для оценки качества кроветворения.
Хотя диагностика и определение типа тромбоцитопатий основываются на комплексном анализе гемостаза, особое внимание уделяется функциональным возможностям тромбоцитов. Их исследование проводится тщательно. Оценивается содержание стимуляторов в процессе секреторной реакции (дегрануляции), известной как «реакция освобождения», рассчитываются размеры и количество всех клеток крови, анализируются морфологические характеристики как тромбоцитов, так и их предшественников – мегакариоцитов.
Лабораторные тесты проводятся не менее трех раз в разные периоды заболевания (в период геморрагических симптомов и в период ремиссии).
Лечение
Пациенты с различными формами тромбоцитопатий должны находиться под наблюдением гематолога и состоять на диспансерном учете, что включает регулярное обследование состояния гемостаза.
Первым шагом в лечении является устранение факторов, способствующих повышенной кровоточивости. Например, алкоголь и некоторые продукты (домашние заготовки с уксусом и салицилатами) должны быть исключены из рациона. В то же время витамины (А, Р, С) должны занимать важное место в питании. Их рекомендуется назначать в виде медикаментов, особенно в зимне-весенний период, когда запасы этих веществ в организме истощаются.
Пациентам следует отказаться от препаратов, которые могут нарушать функции тромбоцитов и увеличивать риск кровотечений (например, НПВП, аминазин, фибринолитики, антикоагулянты, антибиотики пенициллинового ряда и др.). Прямой антикоагулянт гепарин применяется только в экстренных случаях, таких как развитие ДВС-синдрома.
Для лечения наследственных тромбоцитопатий с выраженной кровоточивостью у детей и взрослых (таких как эссенциальная атромбия, дезагрегационная тромбоцитопатия, болезнь Виллебранда легкой и средней степени) назначается аминокапроновая кислота в дозировке, рассчитанной по весу пациента. Препарат особенно эффективен при маточных и носовых кровотечениях.
Аминокапроновая кислота также полезна при приобретенных нарушениях первичного гемостаза (тромбоцитопатиях, возникших после массивных гемотрансфузий, приема медикаментов, а также при маточных кровотечениях, вызванных снижением уровня эстрогенов).
Препарат вводится внутривенно, но его применение может привести к тромбообразованию или ДВС-синдрому, поэтому его используют с осторожностью и только в экстренных ситуациях, когда кровотечение угрожает жизни пациента.
Для лечения нарушений тромбоцитарно-сосудистого гемостаза различного происхождения, помимо аминокапроновой кислоты, часто применяются ее аналоги – транексамовая кислота (в таблетках, циклокапрон) и парааминометилбензойная кислота (ПАМБА).
Противозачаточные средства ( синтетические гормональные контрацептивы) могут напоминать тромбоцитам о их функциях (склеивание и образование конгломератов), что помогает снизить кровоточивость при симптоматических (приобретенных) формах. Однако у этих средств есть и негативные стороны. Положительный эффект оральных контрацептивов в остановке кровотечений может сопровождаться риском тромбообразования и развитием ДВС-синдрома. Одновременное применение противозачаточных средств и аминокапроновой кислоты может быть опасным, поэтому профилактика ДВС в таких случаях крайне важна.
Другие препараты, используемые при различных формах тромбоцитопатий:
- АТФ (аденозинтрифосфат) в сочетании с сернокислой магнезией (MgSO4) может быть эффективен при парциальной дезагрегационной тромбоцитопатии, но бесполезен при эссенциальной атромбии, тромбастении Глянцмана, синдроме Хержманского-Пудлака и синдроме «серых тромбоцитов»;
- Адроксон – повышает функциональные возможности тромбоцитов и нормализует микроциркуляцию, применяется при любых формах патологии, включая случаи с ДВС-синдромом;
- Дицинон (вводится внутримышечно, подкожно или перорально);
- Антагонисты брадикинина (ангинин, пармидин);
- Синтетические производные вазопрессина (реместил, терлипрессин), которые увеличивают активность фактора Виллебранда и могут сочетаться с другими гемостатическими средствами (аминокапроновая кислота, криопреципитат);
- Антигемофильная плазма и криопреципитат (используются при болезни Виллебранда как основное заместительное лечение, а также при тромбастении Глянцмана и приобретенных тромбоцитопатиях).
Для остановки небольших кровотечений в доступных местах можно применять местное лечение, следуя такой последовательности: холодный 5% раствор аминокапроновой кислоты → гемостатический гель с фибриногеном, тромбином и хлоридом кальция → адроксон → коллаген. Полезными могут быть и растительные сборы с кровоостанавливающим эффектом.
Важно отметить, что гемотрансфузии в большинстве случаев не оказывают гемостатического эффекта и могут не приносить пользы, а переливание больших объемов крови может усугубить ситуацию, приводя к развитию ДВС с тромбоцитопенией. Тем не менее, при массивных кровопотерях избежать переливания свежезамороженной плазмы, тромбоконцентрата или эритроцитарной массы бывает сложно.
Видео: лекции по тромбоцитопатиям
Вопрос-ответ
Что такое тромбоцитопатии?
Тромбоцитопатии – геморрагические диатезы, развивающиеся в результате нарушения первичного тромбоцитарного звена гемостаза. Популяционная частота тромбоцитопатий достигает 5-10%. Наследственные тромбоцитопатии являются наиболее частой причиной кровотечений неясного генеза у детей, на их долю приходится от 36 до 65%.
Как лечить тромбоцитопатию?
Медикаментозная терапия тромбоцитопатии проводится гемостатическими средствами (этамзилат натрия, адроксон, кальция глюконат, аминокапроновая кислота и др.), препаратами метаболического действия (инозин, АТФ, оротат калия, фолиевая кислота). Полезно употребление кровоостанавливающих фитосборов.
Какие лекарства используются при тромбоцитопатии?
Такие препараты, как ромиплостим (Энплейт), элтромбопаг (Промакта) и аватромбопаг (Доптелет), способствуют выработке тромбоцитов в костном мозге. Эти препараты могут повышать риск образования тромбов. Другие препараты.
Советы
СОВЕТ №1
Обратите внимание на симптомы тромбоцитопатий, такие как частые кровотечения, синяки и длительное заживление ран. Если вы заметили у себя или близких подобные проявления, не откладывайте визит к врачу для диагностики.
СОВЕТ №2
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям крови. Это поможет выявить тромбоцитопатии на ранних стадиях и начать лечение вовремя.
СОВЕТ №3
Обсудите с врачом возможные изменения в образе жизни, которые могут помочь в управлении состоянием. Это может включать диету, физическую активность и отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя.
СОВЕТ №4
Будьте внимательны к лекарственным препаратам, которые вы принимаете. Некоторые из них могут влиять на функцию тромбоцитов. Обязательно консультируйтесь с врачом перед началом нового лечения или при изменении дозировки.