Как развивается СДС
Все зависит от уровня компенсации сахарного диабета. Поддерживая уровень сахара в норме и следуя рекомендациям, можно долго предотвращать разрушительное воздействие диабета на организм. Однако заболевание не исчезает, и рано или поздно оно снова даст о себе знать.
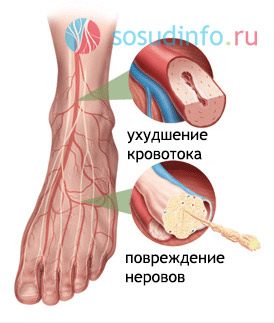
Патогенез диабетической стопы обусловлен тремя основными факторами:
- Диабетическая нейропатия – самое распространенное осложнение сахарного диабета;
- Поражение сосудов нижних конечностей;
- Инфекция, которая обычно сопутствует первым двум причинам.
Преобладание тех или иных нарушений – клинические проявления нейропатии или изменения в периферическом кровообращении – определяет симптомы диабетической стопы, которые можно разделить на три формы патологического процесса:
-
Нейропатический вариант. Он характеризуется поражением соматической и вегетативной нервной системы. Классификация нейропатии при диабете обширна, но основным фактором, способствующим развитию синдрома диабетической стопы, считается снижение проводимости нервных импульсов в чувствительных и двигательных периферических нервах, а также нарушение различных видов чувствительности (вибрационной, тактильной, тепловой). Нейропатия может проявляться по трем сценариям:
- диабетическая язва стопы,
- остеоартропатия с формированием сустава Шарко,
- нейропатический отек;
-
Ишемическая форма. Она развивается в результате атеросклеротических изменений стенок артерий ног и приводит к нарушению основного кровотока;
-
Нейроишемическая или смешанная форма. Она включает признаки как нейропатии, так и ишемических поражений, вызванных патологическими процессами, затрагивающими нервную систему и крупные сосуды.
Изолированные формы, такие как нейропатическая и ишемическая, встречаются реже, в основном на начальных стадиях. Обычно со временем формируется смешанная форма: если синдром диабетической стопы инициируется ишемией, то без участия нервов не обойтись, и наоборот – нейропатия рано или поздно затянет в процесс сосуды, которые у диабетиков быстро и часто поражаются атеросклерозом.
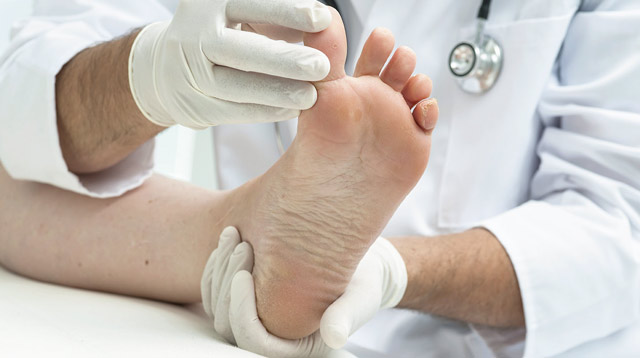
Синдром диабетической стопы представляет собой серьезное осложнение сахарного диабета, которое возникает в результате повреждения нервов и сосудов нижних конечностей. Врачи отмечают, что основные признаки включают покраснение, отек, язвы и гнойные инфекции на стопах. Внешний вид может варьироваться от легких изменений кожи до глубоких язв, что требует внимательного наблюдения. Развитие синдрома связано с длительным повышением уровня сахара в крови, что приводит к нарушению кровообращения и чувствительности. Лечение включает контроль уровня глюкозы, регулярный осмотр стоп, а также применение антибактериальных средств и хирургическое вмешательство в тяжелых случаях. Врачи подчеркивают важность профилактики, включая правильный уход за ногами и регулярные консультации с эндокринологом.

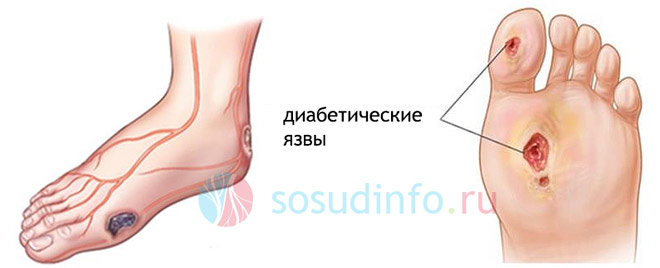
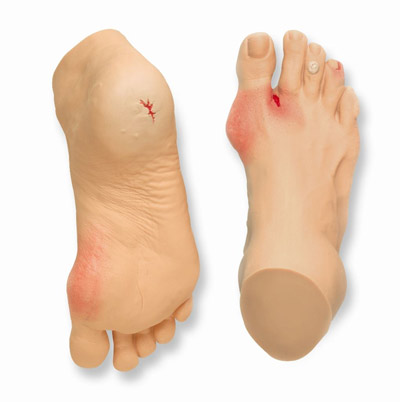
Дефект нейропатического характера, перерастающий в язву
Участок мягких тканей стопы, подвергающийся наибольшему давлению со стороны костей и жесткой поверхности (например, подошвы и межпальцевые пространства), наиболее подвержен нейропатическим нарушениям. Постепенно развивающаяся нейропатия создает условия для деформации стопы и передачи избыточного давления на различные участки, что приводит к утолщению кожи за счет увеличения рогового слоя (гиперкератоз).
В тканях с гиперкератозом постоянное давление вызывает воспалительное разрушение клеток с помощью собственных гидролитических ферментов (аутолиз), что может привести к образованию диабетической язвы стопы.
Интересно, что пациент зачастую не догадывается о происходящих процессах и не замечает симптомов диабетической стопы, поскольку внешне стопа выглядит нормально, а болевая чувствительность снижена. Человек может носить неудобную обувь, не обращая внимания на мозоли и потертости, не замечая трещины, раны и занозы, которые могут стать входными воротами для инфекции, особенно для микроорганизмов, обитающих на поверхности стоп. Кроме того, нижние конечности даже у здоровых людей подвержены неблагоприятным факторам, которые диабетик может не почувствовать, например:
- Попытка получить шоколадный загар может закончиться ожогом тыла стопы;
- Приятные на первый взгляд прогулки по горячему песку могут обжечь подошвы (людям с диабетом трудно правильно оценить температуру поверхности);
- Применение кератолитических мазей на основе салициловой кислоты для удаления ороговевшего слоя кожи (химический фактор).
Диабетическая язва стопы легко инфицируется патогенными микроорганизмами, широко распространенными в окружающей среде (стрептококки, стафилококки, кишечная палочка и другие анаэробы).
Патогенные микроорганизмы, попадая в язвенный дефект, благодаря выработке гиалуронидазы, могут вызвать некротический процесс (гангрена), который сначала затрагивает поверхность, а затем проникает в подлежащие ткани (подкожно-жировую клетчатку, мышечные волокна, кости и связки). Такое состояние выглядит крайне неприятно и может инициировать тромбоз сосудов микроциркуляторного русла и распространение патологического процесса на новые участки (нейроишемический вариант СДС).
В особенно тяжелых случаях инфицирование язвы может привести не только к поражению нижележащих тканей, но и к выделению газа, что означает развитие газовой гангрены, требующей:
- Неотложного хирургического вмешательства с удалением омертвевших тканей;
- Назначения адекватных доз антибиотиков (внутривенно);
- Строгого контроля уровня глюкозы в крови.
Важно отметить, что своевременное и правильное консервативное лечение диабетической стопы в более чем 90% случаев позволяет избежать крайних мер.
При диагностировании диабетической нейропатии лечащему врачу (обычно эндокринологу) необходимо совместно с неврологом заниматься лечением диабетической стопы. Комплексная терапия, необходимая пациенту, включает:
- Прежде всего, отказ от вредных привычек (курение, алкоголь);
- Строгий контроль за компенсацией углеводного обмена;
- Назначение ингибиторов альдозоредуктазы и ангиопротекторов;
- Применение дезинтоксикационных методов – гемосорбции, плазмафереза, энтеросорбции;
- Проведение симптоматической терапии, назначение противосудорожных препаратов и физиотерапевтических процедур.
| Стадия развития синдрома диабетической стопы | Признаки и симптомы | Лечение |
|---|---|---|
| I. Нейропатия | Потеря чувствительности в стопах (онемение, покалывание, жжение), снижение или отсутствие болевых ощущений, сухость кожи, изменение цвета кожи (бледность, покраснение), повышенная потливость или сухость, деформация ногтей. | Контроль уровня глюкозы в крови, лечение нейропатии (медикаментозное, физиотерапия), уход за кожей стоп (гигиена, увлажнение), специальная ортопедическая обувь. |
| II. Инфекция | Покраснение, отек, боль, гнойные выделения, повышение температуры тела, образование язв, неприятный запах. | Антибиотики (системные или местные), хирургическое лечение (дренирование абсцесса, некрэктомия), перевязки с антисептиками, иммобилизация стопы. |
| III. Язва | Глубокие язвы, некроз тканей, сильная боль, ограничение подвижности. | Хирургическое лечение (ампутация в случае необходимости), антибиотики, перевязки с использованием современных ранозаживляющих средств, контроль уровня глюкозы в крови, профилактика инфекций. |
| IV. Остеомиелит | Сильная боль, отек, повышение температуры тела, гнойные выделения, деформация костей, ограничение подвижности. | Хирургическое лечение (удаление инфицированных костей), длительная антибиотикотерапия, иммобилизация стопы, возможность ампутации. |
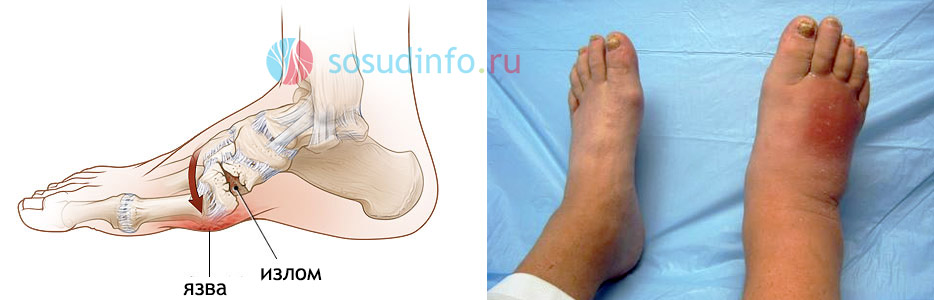
Сустав Шарко – что это значит?
Медленно развивающиеся разрушительные процессы, такие как остеопороз, гиперостоз и остеолиз, могут привести к деформации стопы, известной как диабетическая остеоартропатия. Это состояние, часто описываемое как «мешок с костями», связано с образованием сустава Шарко. Подобные изменения могут также затрагивать кисти рук. Пациенты с этой патологией, помимо сахарного диабета, сталкиваются с повышенным риском переломов, которые часто протекают без выраженных болевых симптомов. В результате человек может не осознавать своего состояния.
Для восстановления костной ткани сустав Шарко требует полной разгрузки пораженной конечности. Кроме того, пациентам настоятельно рекомендуется использовать специальную ортопедическую обувь, изготовленную по индивидуальным меркам.
Синдром диабетической стопы — это серьезное осложнение сахарного диабета, которое проявляется в виде язв, инфекций и даже гангрены. Люди, страдающие диабетом, часто сталкиваются с проблемами кровообращения и нервной чувствительности, что приводит к потере ощущения в конечностях. Признаки синдрома могут включать покраснение, отек, боль и появление ранок, которые долго не заживают. Внешний вид стопы может меняться: кожа становится сухой и трескается, а ногти могут утолщаться или изменять цвет. Развитие синдрома связано с длительным высоким уровнем сахара в крови, что приводит к повреждению сосудов и нервов. Лечение включает контроль уровня глюкозы, регулярный осмотр стоп, применение специальных повязок и в некоторых случаях хирургическое вмешательство. Важно также соблюдать гигиену и носить удобную обувь, чтобы предотвратить травмы.

Отеки ног – тоже сахарный диабет?
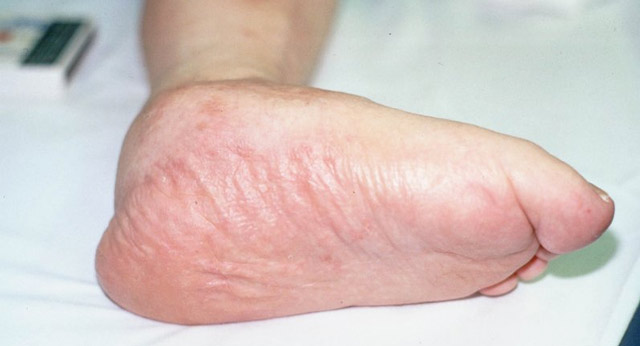
Выраженная отечность стоп, голеностопного сустава и нижних конечностей является признаком диабетической стопы. Нейропатические отеки на ногах следует отличать от скопления жидкости, возникающего при заболеваниях почек (нефропатии) или сердечно-сосудистой недостаточности. Хотя внешне они могут выглядеть схоже, причины и последствия этих состояний различаются.
Причины нейропатической пастозности до конца не установлены, поэтому сложно дать однозначный ответ. Предполагается, что к накоплению жидкости в ногах могут приводить следующие факторы:
- Нарушения вегетативной нервной системы;
- Образование множества артерио-венозных шунтов;
- Изменения в гидродинамическом давлении в сосудах микроциркуляторного русла.
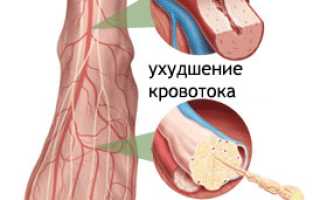
Атеросклероз при диабете – путь к ишемии и трофическим дефектам нижних конечностей
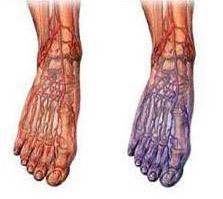
Пациенты с сахарным диабетом имеют более высокий риск атеросклероза по сравнению с другими людьми. Атеросклеротические изменения у них имеют свои особенности: диффузные поражения чаще всего затрагивают артериальные сосуды среднего и мелкого диаметра. Это приводит к нарушениям кровообращения не только в крупных артериях, но и в микроциркуляторной системе.
Для ишемической формы диабетической стопы характерны следующие симптомы:
- Сильные боли в состоянии покоя, особенно ночью;
- Уменьшение болевых ощущений при использовании высоких подушек или при подъеме головной части кровати, а также при опускании ног (переход из горизонтального положения в сидячее);
- Кожа стопы холодная на ощупь, выглядит бледной или синеватой с розовато-красным оттенком из-за реакции капилляров на ишемию;
- Язвы в виде акральных некрозов появляются на участках с высоким давлением, обычно на кончиках пальцев или краях пятки. Формирование язвенных дефектов может быть спровоцировано отеками, тесной обувью и деструктивными изменениями стопы. Присоединение вторичной инфекции, как анаэробной, так и аэробной, довольно распространено при сахарном диабете. Обширные гнойные поражения (диабетическая гангрена) требуют срочного хирургического вмешательства. К сожалению, иногда единственным выходом для пациента становится ампутация конечности (наиболее благоприятный вариант – на уровне нижней трети голени). Однако мы немного опережаем события, поэтому вернемся к более щадящим методам лечения диабетической стопы.

Как избежать операции при нейропатической язве?
Лечение диабетической стопы с использованием консервативных методов основывается на соблюдении ряда рекомендаций:
-
Оптимизация контроля обменных процессов. Для пациентов с сахарным диабетом 1 типа это означает увеличение частоты инъекций и дозы инсулина. Явные симптомы диабетической стопы, такие как инфекционно-воспалительные процессы с повышением температуры, требуют большей дозы инсулина. У больных с сахарным диабетом 2 типа, у которых наблюдаются серьезные нарушения и проявления диабетической стопы (незаживающие язвы, выраженные боли), также может потребоваться переход на инсулинотерапию, особенно если диета и препараты для снижения сахара неэффективны.
-
Назначение антибактериальных средств. Тонкая и сухая кожа диабетической стопы не защищает от патогенной микрофлоры, которая может обитать на подошвах. При первых признаках инфекции в области диабетической стопы необходимо незамедлительно назначить антибиотики. Обычно выбирают препараты из группы цефалоспоринов, линкозамидов (например, линкомицин, клиндамицин), макролидов (таких как эритромицин) или комбинированные полусинтетические антибиотики (например, ампиокс, амоксиклав). Выбор конкретного антибиотика, дозировка и продолжительность лечения зависят от тяжести заболевания, результатов бактериологического анализа и скорости заживления раны.
-
Обеспечение максимального покоя для пораженной области и всей стопы. Это можно достичь с помощью кресел-каталок, костылей и специальной обуви. Хотя это может показаться незначительным, такие меры могут способствовать полному заживлению язвы, которая беспокоила пациента на протяжении многих лет, всего за несколько недель.
-
Поддержание асептических условий раневой поверхности. Это достигается путем удаления мертвых тканей и обработки краев раны.
-
Своевременное удаление роговых образований при гиперкератозе. Эта процедура выполняется с использованием скальпеля с коротким лезвием.
Лечение диабетической стопы с применением антибиотиков, перевязок, постоянного контроля уровня глюкозы, перехода на инсулинотерапию или изменения режима введения инсулина требует стационарного наблюдения. Только в больнице возможно полное выполнение всех аспектов консервативного метода.
В стационаре, как и в амбулаторных условиях, лечением диабетической стопы занимаются врачи-эндокринологи. Однако в больнице есть возможность привлечь специалистов смежных областей (неврологов, хирургов, кардиологов, офтальмологов). Оперативные вмешательства выполняют хирурги. Специально заниматься диабетической стопой может врач, называемый подотерапевтом или подиатром, хотя такую редкую специальность можно встретить преимущественно в крупных городах и областных центрах.
Виды оперативного вмешательства
Если консервативное лечение не дает ожидаемых результатов, врач рассматривает возможность хирургического вмешательства, которое зависит от типа и степени поражения.
Методы ангиохирургической реконструкции, направленные на восстановление нормального кровотока, включают:
- Чрескожную транслюминальную ангиопластику;
- Тромбартерэктомию;
- Дистальное шунтирование с использованием вены in situ.
Однако серьезные заболевания сердечно-сосудистой системы, такие как атеросклероз коронарных сосудов, ограничивают применение реконструктивных методов. Основная задача врача — предотвратить развитие гангрены, чтобы избежать хирургического вмешательства. Ранняя диагностика язвенного процесса, своевременная обработка раны и применение высоких доз антибиотиков часто оказываются успешными и позволяют избежать радикальных мер, что сохраняет не только ногу пациента, но и его психоэмоциональное состояние.
Профилактика диабета, профилактика поражения ног…
О профилактике диабетической стопы многие пациенты начинают задумываться только после диагностики диабета. К сожалению, многие не интересуются методами предотвращения осложнений и не имеют о них представления.
Тем не менее, существует программа профилактики, следуя которой можно значительно снизить уровень заболеваемости. Она включает несколько ключевых аспектов, среди которых основными являются скрининговые исследования состояния пациентов с сахарным диабетом и выявление групп риска по развитию синдрома диабетической стопы. В группу риска входят пациенты с такими диагнозами:
- Нейропатия (соматическая и автономная);
- Атеросклероз периферических сосудов, чаще у мужчин с избыточным весом;
- Деструктивные изменения в области стоп;
- История заболеваний нижних конечностей;
- Снижение остроты зрения или его полная утрата;
- Проблемы с почками, вызванные диабетом, особенно хроническая почечная недостаточность на терминальной стадии;
- Социальная изоляция, что может привести к депривации;
- Чрезмерное употребление алкоголя или наличие вредных привычек, таких как курение;
- Возраст старше 60 лет, а для мужчин – даже раньше.
К мерам, способствующим предотвращению диабетической стопы, относятся:
- Обучение пациентов: правильное питание, контроль уровня сахара, введение инсулина, физическая активность и соблюдение режима;
- Тщательный выбор обуви, особенно для повседневного использования. Необходимо своевременно заказывать и изготавливать обувь в ортопедических мастерских;
- Регулярное наблюдение лечащего врача за состоянием пациента и его ногами. Каждый раз при посещении врача, но не реже одного раза в полгода, пациент с сахарным диабетом должен предоставить свои ноги для осмотра, а врач обязан провести обследование и дать рекомендации.
Заключение и часто задаваемый вопрос
Обычно люди с сахарным диабетом имеют более глубокие знания о своей болезни и методах предотвращения осложнений, чем те, кто страдает от других заболеваний. Тем не менее, на начальных этапах они часто задаются вопросом: «Могут ли помочь народные средства?» Это любопытство возникает не реже, чем у других пациентов. Со временем они понимают, что гангрену невозможно вылечить народными методами, а профилактику синдрома диабетической стопы следует начинать только после консультации с врачом. Врач, в свою очередь, может предложить лечение диабетической стопы в домашних условиях и дать рекомендации о наиболее эффективных средствах на разных этапах.
В нашей статье вы не найдете народных рецептов, хотя их много в интернете. Мы настоятельно рекомендуем обсудить любое понравившееся средство с вашим лечащим врачом, который хорошо осведомлен о диабетической стопе и стремится защитить пациента от негативных последствий.
Видео: как выявить риск диабетической стопы
Видео: телепрограмма о диабете и диабетической стопе
Видео: советский учебный фильм о диабетической стопе
Вопрос-ответ
Как остановить развитие диабетической стопы?
Как затормозить развитие синдрома диабетической стопы? Замедлить прогрессирование синдрома помогает: ежедневный осмотр ног. По вечерам нужно осматривать ноги с помощью зеркала, уделяя особое внимание коже пальцев сверху (там часто давит обувь), подошве стопы и большого пальца, пятке.
Как выглядит синдром диабетической стопы?
Как выглядит диабетическая стопа? Основные симптомы диабетической стопы — изменение цвета кожи, плохо заживающие раны и мозоли, красные прожилки на ногах, утолщение и изменение формы и цвета ногтевых пластин, красные «кляксы» на коже.
Чем лечить синдром диабетической стопы?
Основными препаратами, широко использующимися в различных схемах лечения, являются сосудистые средства или ангиопротекторы (пентоксифиллин, алпростадил), а также антиоксиданты (препараты липоевой кислоты, токоферола и др.).
Сколько живут с синдромом диабетической стопы?
Диабетическая стопа дает высокие показатели смертности после гангрены и ампутации, причем до 70% людей умирают в течение пяти лет после ампутации, и около 50% умирают в течение пяти лет после развития язвы.
Советы
СОВЕТ №1
Регулярно проверяйте свои ноги. Осматривайте стопы на наличие трещин, мозолей или покраснений. Если вы заметили какие-либо изменения, немедленно обратитесь к врачу.
СОВЕТ №2
Поддерживайте уровень сахара в крови в пределах нормы. Это поможет предотвратить развитие осложнений, связанных с диабетом, включая синдром диабетической стопы.
СОВЕТ №3
Выбирайте удобную и подходящую обувь. Избегайте тесной или неудобной обуви, которая может привести к травмам и ухудшению состояния стоп.
СОВЕТ №4
Регулярно посещайте врача для профилактических осмотров. Специалист сможет своевременно выявить проблемы и предложить необходимые меры для их решения.