Формы
В кардиологии выделяют несколько форм патологий:
- Типичная форма постинфарктного синдрома проявляется симптомами воспалительных процессов в перикарде, плевре, легких и суставах. Существуют также смешанные варианты.
- Атипичная форма характеризуется воспалением крупных суставов, аллергическими реакциями на коже, развитием перитонита или бронхиальной астмы. К более редким формам относятся пульмонит, периостит, перихондрит, синовит, васкулит и гломерулонефрит.
- Малосимптомная форма проявляется стойким субфебрилитетом, артралгией и характерными изменениями в анализах крови.
В зависимости от течения и времени появления синдром Дресслера делится на:
- «Ранний СД» – возникает сразу после инфаркта.
- «Поздний СД» – развивается через несколько месяцев после инфаркта.
Постинфарктный синдром Дресслера представляет собой аутоиммунное воспалительное заболевание, которое может развиться после инфаркта миокарда. Врачи отмечают, что его основными причинами являются иммунный ответ организма на поврежденные ткани сердца и наличие перикардиального выпота. Существует несколько видов синдрома, включая острый и хронический, каждый из которых имеет свои особенности проявления. Признаки могут варьироваться от болей в груди и одышки до лихорадки и суставных болей. Врачами подчеркивается важность ранней диагностики, так как это позволяет избежать серьезных осложнений. Терапия обычно включает нестероидные противовоспалительные препараты и кортикостероиды для снижения воспаления. В некоторых случаях может потребоваться хирургическое вмешательство для удаления жидкости из перикарда. Врачи рекомендуют регулярное наблюдение за пациентами, перенесшими инфаркт, для своевременного выявления и лечения данного синдрома.

Причины
Основные этиопатогенетические факторы синдрома Дресслера:
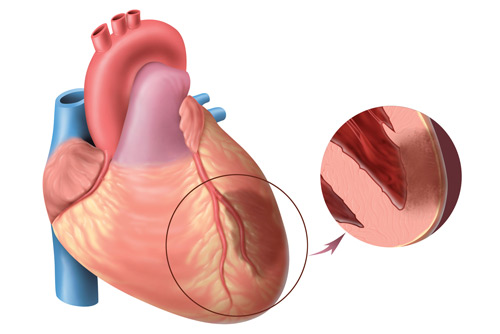
- Инфаркт миокарда и его последствия являются основными этиологическими факторами данного заболевания. Некроз кардиомиоцитов приводит к образованию специфических антител к собственным клеткам организма. Наибольшему риску подвержены серозные оболочки. В организме развивается гиперчувствительность к изменённым белкам повреждённых кардиомиоцитов. Собственные клетки становятся аутоантигенами, взаимодействующими с антителами и формирующими иммунные комплексы. Эти комплексы оседают в различных органах и тканях, вызывая их повреждение. В результате возникает асептическое воспаление плевры, перикарда и суставов. В плевральной, перикардиальной и суставной полостях накапливается транссудат, что приводит к болевым ощущениям и нарушению функции органов.
- В редких случаях причиной развития патологии могут стать операции на сердце, такие как комиссуротомия или кардиотомия.
- Серьёзные травмы сердца, ранения, контузии и удары в область сердца также могут спровоцировать синдром.
- Вирусные инфекции могут выступать в качестве этиологического фактора у пациентов с повышенным уровнем противовирусных антител в крови.
К группе риска относятся люди с полимиозитом, склеродермией, васкулитами, саркоидозом и спондилоартрозом.
| Признак/Характеристика | Описание/Проявление | Терапия |
|---|---|---|
| Причины | Аутоиммунная реакция на поврежденную сердечную мышцу после инфаркта миокарда; высвобождение сердечных антигенов | Нет специфического лечения причин; направлено на симптоматическое лечение и предотвращение осложнений |
| Виды/Классификация | По клинической картине: перикардит, плеврит, миокардит, артрит | Лечение зависит от преобладающего симптома |
| Перикардит | Боль в груди, одышка, тахикардия, трение перикарда при аускультации | Нестероидные противовоспалительные препараты (НПВП), кортикостероиды в тяжелых случаях, в редких случаях – перикардиоцентез |
| Плеврит | Боль в грудной клетке, одышка, сухой кашель, снижение дыхательных экскурсий | НПВП, анальгетики, в тяжелых случаях – кортикостероиды |
| Миокардит | Сердечная недостаточность, аритмии, боль в груди | Лечение сердечной недостаточности, антиаритмические препараты, кортикостероиды в тяжелых случаях |
| Артрит | Боль, припухлость и ограничение подвижности в суставах | НПВП, кортикостероиды в тяжелых случаях |
| Лихорадка | Повышение температуры тела | Жаропонижающие препараты |
| ЭКГ изменения | Изменения сегмента ST, инверсия зубца Т, нарушения ритма | Лечение основного заболевания |
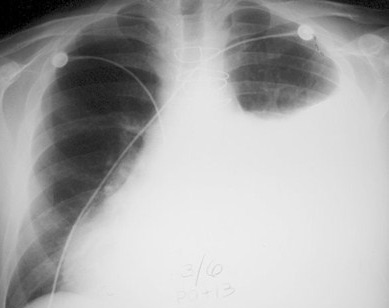
| Рентгенография грудной клетки | Плевритный выпот, перикардиальный выпот | Лечение основного заболевания |
| Эхокардиография | Перикардиальный выпот, утолщение перикарда | Лечение основного заболевания |
| Лабораторные показатели | Увеличение СОЭ, лейкоцитоз | Лечение основного заболевания |
| Прогноз | В большинстве случаев благоприятный при адекватном лечении; возможны рецидивы | Профилактика рецидивов (включая лечение основного заболевания) |
Симптоматика
Синдром Дресслера проявляется симптомами интоксикации, кардиалгией и полисерозитом. У пациентов возникают боли в груди, общая слабость, чувство разбитости, недомогание и лихорадка. Позже могут развиться гидроперикард и гидроторакс.
Боль за грудиной обычно сжимающая или давящая, может иррадиировать в левую руку, лопатку и плечо. Применение нитратов, как правило, не приносит облегчения. При осмотре отмечаются бледность кожи, повышенное потоотделение, пониженное артериальное давление и тахикардия. Аускультация выявляет глухие сердечные тоны и «ритм галопа». В таком состоянии пациентам необходима срочная госпитализация.
Постинфарктный синдром Дресслера — это воспалительная реакция, возникающая после инфаркта миокарда. Люди, столкнувшиеся с этой проблемой, отмечают, что симптомы могут проявляться через несколько недель или даже месяцев после сердечного приступа. Основные признаки включают боль в груди, одышку, лихорадку и общее недомогание. Причины синдрома связаны с иммунным ответом организма на поврежденные ткани сердца. Важно отметить, что существует несколько видов этого синдрома, включая острый и хронический. Терапия обычно включает нестероидные противовоспалительные препараты, кортикостероиды и другие медикаменты, направленные на облегчение симптомов и предотвращение осложнений. Многие пациенты подчеркивают важность регулярного наблюдения у врача и соблюдения рекомендаций по реабилитации для успешного восстановления.

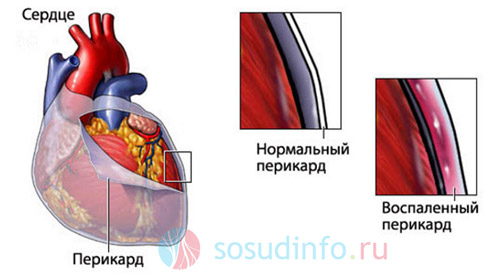
Перикардит
Основным симптомом перикардита является боль, которая может варьироваться от умеренной до сильной и приступообразной. Она ослабевает в положении стоя, но усиливается в горизонтальном положении, при глубоком дыхании или кашле. Боль может быть как постоянной, так и периодической.
Кроме болевого синдрома, для перикардита характерны следующие симптомы:
- Шум трения перикарда, слышимый у левого края грудины, особенно при наклоне вперед. Этот шум уменьшается после удаления жидкости из перикарда и состоит из предсердного и желудочкового компонентов, возникающих в систолу и диастолу соответственно.
- Лихорадка — повышение температуры тела до субфебрильных значений. Интоксикационный синдром проявляется слабостью, недомоганием, ломотой в мышцах и суставах. Лихорадка возникает из-за активации пирогенов, попадающих в кровь при воспалительном процессе.
- Лейкоцитоз, эозинофилия и высокая скорость оседания эритроцитов (СОЭ).
- Одышка, набухание яремных вен, увеличение печени (гепатомегалия) — признаки тяжелого течения заболевания.
- Учащенное сердцебиение, сухой кашель, озноб, поверхностное и частое дыхание.
- Асцит.
- Отеки нижних конечностей.
Перикардит часто является частью синдрома Дресслера и, как правило, протекает в легкой форме. Через несколько дней интенсивность боли снижается, температура нормализуется, а общее состояние пациентов улучшается.
Плеврит
Плеврит — это воспаление плевры, проявляющееся рядом характерных симптомов: боль в груди, затрудненное дыхание, кашель, шум трения плевры и повышение температуры. Пациенты часто ощущают неприятные ощущения, напоминающие царапание внутри.
Существуют различные формы плеврита:
- Сухой
- Влажный
- Односторонний
- Двусторонний
Это заболевание может возникать как самостоятельно, так и в сочетании с перикардитом и другими патологиями. Глубокие вдохи и кашель могут усиливать боль, но обычно она проходит самостоятельно в течение нескольких дней.

Пневмонит
Пневмонит — это аутоиммунное воспаление легочной ткани. Он проявляется болями за грудиной, одышкой и кашлем, который может быть сухим или влажным с примесью крови. Воспалительные очаги чаще всего располагаются в нижних долях легких. При перкуссии в этих областях слышен укороченный звук, а при аускультации — мелкопузырчатые влажные хрипы. В мокроте также может присутствовать кровь.
Продолжительная ишемия миокарда может привести к очаговой дистрофии и мелкоочаговому инфаркту. В таких случаях первые признаки заболевания могут проявляться довольно поздно.
Диагностика
Диагностика синдрома Дресслера основывается на жалобах пациента, истории болезни и жизни, а также на результатах осмотра, перкуссии и аускультации грудной клетки. Визуальный осмотр может выявить бледность или синюшность кожи, что связано с недостатком кислорода в тканях. Яремные вены могут быть увеличены, а кожа между ребрами с левой стороны может быть вздутой, что указывает на повышенное давление в грудной клетке. Чтобы облегчить боль, пациенты часто пытаются «дышать животом». При перкуссии отмечается расширение сердечной тупости, а при аускультации — приглушение сердечных тонов.
К дополнительным методам диагностики относятся клинический анализ крови, иммунологические исследования, ревматоидные пробы, электрокардиография, фонокардиография, ультразвуковое исследование сердца, рентгенография грудной клетки и плечевых суставов, а также компьютерная или магнитно-резонансная томография и пункция перикарда. Биопсия позволяет выявить воспалительные изменения в перикардиальной ткани: для этого берется небольшой фрагмент ткани и исследуется под микроскопом.
Компьютерная томография помогает выявить изменения в сердечной сумке и оценить состояние органов средостения. Результаты исследования представляют собой снимки, которые детально описывают структурные изменения и подтверждают предполагаемый диагноз. Магнитно-резонансная томография позволяет обнаружить повреждения миокарда, воспалительные участки, спайки и экссудат. Во время процедуры пациенты находятся в туннеле и по указанию врача должны прекратить дыхание и движение. Эхокардиография — безопасный и неинвазивный метод, основанный на использовании ультразвука, который позволяет выявить наличие жидкости в сердечной сумке, утолщение перикардиальных листков, спайки между ними и новообразования.
Лабораторная диагностика включает клинический анализ крови и мочи, микробиологические тесты, цитологические исследования и иммунологические анализы.
Лечение
Больным настоятельно рекомендуется придерживаться здорового образа жизни. В рацион следует включать много свежих овощей, фруктов, злаков, круп и растительных жиров. Важно отказаться от вредных привычек, заниматься дыхательной гимнастикой и лечебной физкультурой.
Лечение заболевания медикаментами осуществляется в стационарных условиях. К препаратам, назначаемым пациентам, относятся:
- Нестероидные противовоспалительные средства (НПВС) – «Диклофенак», «Индометацин», «Ибупрофен», «Аспирин». Эти препараты обладают обезболивающим и жаропонижающим эффектом.
- Глюкокортикостероиды – «Преднизолон», «Дексаметазон». Они обеспечивают быстрый и выраженный эффект благодаря аутоиммунной природе заболевания, способствуя более быстрому рассасыванию экссудата. Гормональная терапия проводится на длительный срок. Улучшение состояния пациентов наблюдается уже на 2-3 день после начала лечения.
- Кардиотропные средства – препараты, нормализующие обменные процессы в сердечной мышце: «Триметазидин», «Панангин», «Аспаркам».
- Бета-блокаторы – «Атенолол», «Бисопролол», «Конкор».
- Препараты для снижения уровня липидов – «Пробуркол», «Фенофибрат», «Ловастатин».
- Ингибиторы ангиотензин-превращающего фермента (АПФ) – «Каптоприл», «Эналаприл», «Лизиноприл».
- Антикоагулянты – «Варфарин», «Клопидогрел», «Аспирин».
- Обезболивающие средства для снятия сильного болевого синдрома – «Кетонал», «Нурофен», «Найз».
Благодаря современным методам терапии и высокому качеству лечения пациентов с инфарктом миокарда, значительно снизилось количество случаев синдрома Дресслера.
Видео: о синдроме Дресслера (eng)
Перейти в раздел:
- Болезни сердца и аорты, аритмология, функциональная диагностика, фармакология и кардиохирургия
Советы для читателей СосудИнфо предоставляют квалифицированные специалисты с высшим медицинским образованием и большим опытом работы в своей области.
Вопрос-ответ
Каковы причины синдрома Дресслера?
Причины синдрома Дресслера. Причиной синдрома считают иммунный ответ организма на компоненты омертвевшего миокарда, которые поступают в кровь при травме мышцы сердца. Раньше этот синдром выявляли у 5–7 % пациентов с инфарктом миокарда, сейчас примерно у 1–3 % пациентов.
Каковы симптомы постинфарктного синдрома?
Постинфарктный синдром, также известный как синдром Дресслера, проявляется в виде болей в груди, одышки, кашля, лихорадки, а также симптомов воспаления, таких как повышенная температура и увеличение уровня лейкоцитов в крови. Эти симптомы могут возникать через несколько недель или месяцев после инфаркта миокарда и связаны с воспалительной реакцией на повреждение сердечной ткани.
Что такое синдром Дресслера?
Это болезненное состояние часто определяют как сочетание трех «П» – плеврит, пульмонит, перикардит. Эпонимом послужило имя американского кардиолога Уильяма Дресслера, поляка по происхождению, который впервые описал данный симптомокомплекс как единый синдром.
Что такое постинфарктный синдром?
Постинфарктный синдром – это перикардит аутоиммунного генеза, развивающийся спустя несколько недель после острого инфаркта миокарда. Данное осложнение характеризуется классической триадой симптомов: боль в груди, шум трения листков перикарда, легочные проявления (хрипы, кашель, одышка).
Советы
СОВЕТ №1
Обязательно следите за своим состоянием после инфаркта. Если вы заметили такие симптомы, как одышка, боль в груди или лихорадка, немедленно обратитесь к врачу. Раннее выявление постинфарктного синдрома Дресслера может значительно улучшить прогноз и качество жизни.
СОВЕТ №2
Регулярно проходите медицинские обследования и следите за состоянием сердца. Это поможет выявить возможные осложнения на ранних стадиях и позволит вашему врачу скорректировать лечение в зависимости от вашего состояния.
СОВЕТ №3
Обратите внимание на свой образ жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек могут помочь снизить риск развития постинфарктного синдрома и улучшить общее состояние здоровья.
СОВЕТ №4
Не забывайте о психологической поддержке. Постинфарктный синдром может вызывать не только физические, но и эмоциональные проблемы. Рассмотрите возможность общения с психологом или участия в группах поддержки для людей, перенесших инфаркт.