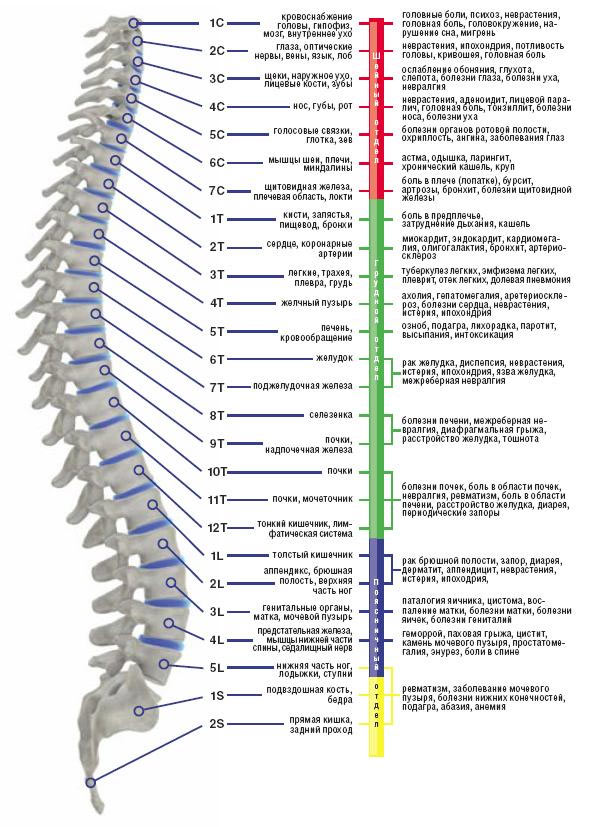
Причины и патогенез остеохондроза
Причины заболеваний позвоночника разнообразны, но на развитие дегенеративно-дистрофических изменений влияют следующие факторы:
- Генетическая предрасположенность;
- Незначительные аномалии в анатомическом строении позвонков, которые, казалось бы, не влияют на функции позвоночника, но способствуют остеохондрозу;
- Астенический тип телосложения, подразумевающий слабость позвоночного столба;
- Изменения межпозвонковых дисков на протяжении жизни (возрастные изменения);
- Травмы позвоночника, особенно у спортсменов;
- Профессиональная деятельность, связанная с постоянным напряжением мышц (тяжелая физическая работа, воздействие вибрации, длительное пребывание в одном положении, однообразная работа руками);
- Инфекционные заболевания;
- Воздействие токсичных веществ.
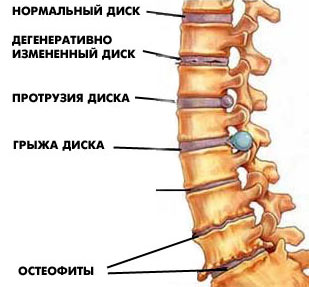
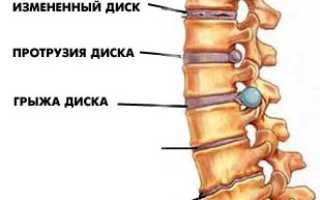
Патогенез неврологической симптоматики связан с дистрофическими изменениями межпозвонковых дисков, которые играют ключевую роль в развитии патологического процесса, вовлекая спинной мозг, спинальные корешки и кровеносную систему.
Наиболее часто поврежденные диски выпадают при остеохондрозе пояснично-крестцового отдела позвоночника. В то же время шейный отдел страдает от образования задних остеофитов, что приводит к хроническим нарушениям кровообращения в спинном мозге, известным как миелопатия. Она проявляется различными симптомами и синдромами, характерными для остеохондроза шейного отдела:
- Поражением верхних и нижних конечностей (тетраплегия);
- Поражением нижних конечностей (параплегия);
- Синдромами Преображенского, Адамкевича, Станиславского-Танона и другими, известными неврологам, занимающимся остеохондрозом и его лечением;
- Вертебробазилярной недостаточностью, проявляющейся клиническими признаками сосудистых поражений головного мозга.
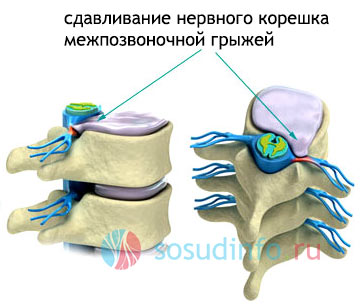
Сдавление межпозвонковыми дисками, разрастаниями костной и суставной ткани, спайками, находящимися рядом со спинномозговыми корешками, спинальным ганглием или корешковыми нервами, создает условия для возникновения компрессионных синдромов.
Остеохондроз представляет собой дегенеративное заболевание межпозвоночных дисков, которое может существенно влиять на кровоснабжение организма. Врачи отмечают, что сужение межпозвоночных отверстий и компрессия нервных корешков могут приводить к нарушению кровообращения в различных областях тела. Это, в свою очередь, вызывает такие симптомы, как головные боли, онемение конечностей и снижение общей работоспособности.
Диагностика остеохондроза включает в себя рентгенографию, магнитно-резонансную томографию и клинические исследования, что позволяет точно определить степень заболевания и его влияние на сосудистую систему. Врачи подчеркивают важность комплексного подхода к терапии, который может включать медикаментозное лечение, физиотерапию и лечебную физкультуру. Профилактика остеохондроза заключается в регулярной физической активности, правильной осанке и избегании длительных статических нагрузок. Своевременное обращение к специалисту и соблюдение рекомендаций помогут предотвратить серьезные осложнения и улучшить качество жизни пациентов.

Видео: причины остеохондроза в программе “Жить Здорово!”
| Причина остеохондроза и его влияние на кровоснабжение | Проявления остеохондроза | Диагностика и терапия |
|---|---|---|
| Дегенеративные изменения межпозвонковых дисков: Ухудшение эластичности и высоты дисков, снижение амортизации, сдавливание сосудов и нервных корешков. | Боль в спине (шейном, грудном, поясничном отделах), ограничение подвижности, мышечные спазмы, онемение и парестезии в конечностях, головные боли (при шейном остеохондрозе), нарушение работы внутренних органов (в зависимости от локализации). | Диагностика: Рентгенография, КТ, МРТ, электромиография, допплерография сосудов. Терапия: Консервативная (лечебная физкультура, мануальная терапия, массаж, физиотерапия, медикаментозная терапия – НПВС, миорелаксанты, хондропротекторы), оперативное вмешательство (в запущенных случаях). |
| Нарушение осанки и статики: Неправильное распределение нагрузки на позвоночник, перенапряжение мышц, сдавливание сосудов. | Сколиоз, кифоз, лордоз, боли в спине, быстрая утомляемость. | Диагностика: Ортопедическое обследование, рентгенография. Терапия: Коррекция осанки, лечебная физкультура, ношение ортопедических корсетов, физиотерапия. |
| Травмы позвоночника: Переломы, вывихи, ушибы, приводящие к повреждению дисков и сосудов. | Острая боль, ограничение подвижности, гематомы, отек. | Диагностика: Рентгенография, КТ, МРТ. Терапия: Иммобилизация, обезболивание, оперативное лечение (при необходимости). |
| Наследственная предрасположенность: Генетическая предрасположенность к дегенеративным изменениям в хрящевой ткани. | Раннее развитие остеохондроза, выраженные симптомы. | Диагностика: Генетическое тестирование (в некоторых случаях). Терапия: Профилактические меры, своевременное лечение. |
| Воспалительные процессы: Ревматоидный артрит, анкилозирующий спондилит, вызывающие воспаление и разрушение хрящевой ткани, нарушение кровоснабжения. | Боль, припухлость, ограничение подвижности, повышение температуры тела. | Диагностика: Анализы крови, рентгенография, КТ, МРТ. Терапия: Противовоспалительные препараты, базисная терапия. |
Поражение дисков и сдавление корешков в шее
Повреждение определенного диска и соответствующего корешка проявляется клиническими симптомами, характерными для шейного остеохондроза.
Редкие случаи поражения могут проявляться следующими симптомами:
- Боль в определенной области шеи;
- Ощущение отека языка;
- Проблемы с глотанием;
- Симптомы, связанные с поражением диафрагмального нерва.
Также сравнительно редко наблюдается поражение, которое может проявляться:
- Болями в области надплечья и ключицы;
- Атрофией задних мышц шейного отдела, что увеличивает воздушное пространство на верхушке легких и вызывает болевые ощущения в этих зонах;
- Опущением печени из-за повышения тонуса диафрагмы при наличии раздражения;
- Болями, имитирующими стенокардию. В таких случаях пациенты часто вызывают «скорую помощь», связывая свои проблемы с сердцем, не подозревая о связи с остеохондрозом шейного отдела.
Не так часто поражается и могут наблюдаться:
- Иррадиирующие боли в надплечье и плече;
- Слабость и атрофия дельтовидной мышцы.
Сдавление наблюдается довольно часто и характеризуется следующими признаками остеохондроза позвоночника:
- Боль, распространяющаяся от шейного отдела и лопаточной области в надплечье, плечо и предплечье, достигая I пальца. Многие пациенты, страдающие шейным остеохондрозом, особенно ночью, испытывают онемение и покалывание в пальцах (парестезии), что заставляет их растирать их до восстановления нормальной чувствительности. Это состояние крайне неприятно, так как подобные симптомы могут повторяться несколько раз за ночь и часто связаны с чрезмерной физической нагрузкой накануне или изменениями погоды. Произвольные движения головы также могут усиливать эти ощущения;
- Снижение или полное отсутствие бицепс-рефлекса (сухожильный рефлекс, возникающий при ударе неврологическим молотком, приводящий к сгибанию предплечья);
- Слабость и атрофия двуглавой мышцы.
С высокой вероятностью поражается и проявляется следующими симптомами:
- Боль, начинающаяся в шейной и лопаточной области, идущая по предплечью к II и III пальцу, вызывая онемение и снижение чувствительности в этой зоне;
- Слабость трехглавой мышцы с возможным развитием гипотрофии;
- Снижение или полное отсутствие трицепс-рефлекса (сухожильный рефлекс, возникающий при ударе молоточком по сухожилию трехглавой мышцы).
Для сдавления характерны боли, распространяющиеся от шейного отдела к локтю и V пальцу, а также онемение и нарушение чувствительности в этой области.
Все компрессионно-радикулярные синдромы проявляются симптомом Нери, который особенно выражен у людей с узким позвоночным каналом, и симптомом межпозвонкового отверстия (осевая нагрузка на позвоночник при наклоне головы вбок приводит к усилению болей острого характера и онемению участка, контролируемого соответствующим корешком).
Остеохондроз — это заболевание, которое вызывает значительные изменения в позвоночнике и может негативно влиять на кровоснабжение. Многие люди отмечают, что с развитием остеохондроза у них возникают головные боли, головокружения и даже шум в ушах. Эти симптомы могут быть связаны с нарушением кровообращения в области шеи, когда сдавливаются сосуды и нервные окончания.
Причинами остеохондроза часто становятся малоподвижный образ жизни, неправильная осанка и избыточный вес. Диагностика включает в себя рентгенографию, МРТ и КТ, которые помогают выявить изменения в межпозвоночных дисках и позвонках.
Терапия может быть комплексной: от медикаментозного лечения и физиотерапии до мануальной терапии и лечебной физкультуры. Профилактика включает регулярные физические нагрузки, правильное питание и контроль за осанкой. Забота о здоровье позвоночника — важный шаг к предотвращению остеохондроза и его последствий.

Сосудистый синдром, имеющий много названий
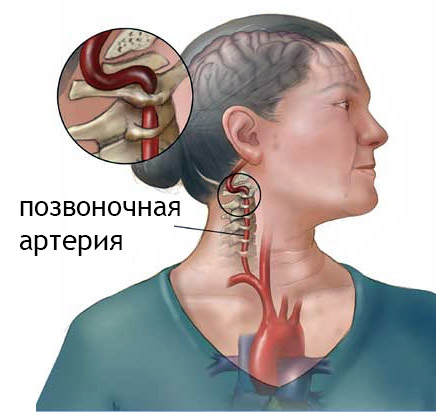
Синдром позвоночной артерии
Синдром позвоночной артерии (ПА) также известен как компрессионный нейрососудистый синдром, шейный задний симпатический синдром, синдром Барре-Льеу или «шейная мигрень». Все эти термины описывают одно и то же явление: поражение позвоночной артерии и её симпатического сплетения. Клинические проявления данного состояния разнообразны и в первую очередь указывают на сосудистые заболевания.
Компрессия позвоночной артерии может привести к вертебробазилярной недостаточности, что делает головокружение при шейном остеохондрозе распространённым симптомом, свидетельствующим о нарушении кровоснабжения головного мозга. В сочетании с атеросклерозом или артериальной гипертензией это состояние может угрожать транзиторно-ишемической атакой, а в дальнейшем и инсультом.
Симптомы компрессионного нейрососудистого синдрома могут проявляться следующим образом:
- Жгучая пульсирующая головная боль, иррадиирующая в висок, глаза, нижнюю челюсть, грудную клетку или руку. Эта боль часто носит приступообразный характер и бывает односторонней, что и дало повод называть её «шейной мигренью».
- Кохлеарные и вестибулярные нарушения: пациенты жалуются на шум в ушах, их заложенность и частые головокружения, что негативно сказывается на координации движений.
- Проблемы со зрением: ощущение наличия мелких инородных тел (например, песка) в глазах, «мушек» или тумана перед глазами.
- Вегетативно-сосудистая симптоматика, проявляющаяся постоянными колебаниями артериального давления с тенденцией к гипотонии, учащённым сердцебиением, дрожью в руках и чувством тошноты, часто заканчивающимся рвотой. Симптомы вегетососудистой дистонии и остеохондроза иногда легко перепутать, так как они очень схожи.
- Невротические состояния, возникающие из-за недостаточного кровообращения в вертебрально-базилярном бассейне, вызванного компрессией ПА. Это может приводить к приступам головокружения, обморокам, напоминающим симптомы вегетососудистой дистонии, а также к нарушениям иннервации речевого аппарата, что вызывает трудности с произношением. Такие состояния могут привести к серьёзным осложнениям, таким как транзиторно-ишемическая атака или острое нарушение мозгового кровообращения (инсульт).
Компрессия радикуломедуллярной артерии может привести к цервикальной миелопатии (патологическим изменениям спинного мозга, вызванным шейным остеохондрозом). В результате острой компрессии этой артерии может развиться спинномозговой инсульт.
Когда поражается грудной отдел позвоночного столба
С точки зрения заболеваний сердечно-сосудистой системы, особое внимание стоит уделить грудному отделу позвоночника, так как остеохондроз в этой области часто имитирует приступы стенокардии и даже инфаркт миокарда. Остеохондроз грудного отдела может также вызывать нарушения сердечного ритма, что объясняет тревогу как пациентов, так и их близких. Например, экстрасистолия при остеохондрозе грудного и шейного отделов встречается довольно часто.
Грудной отдел позвоночника вызывает больше кардиологических симптомов, поскольку проявления заболевания могут быть обусловлены рефлекторными мышечно-тоническими, нейродистрофическими или вазомоторными синдромами. В процесс вовлекаются симпатические спинномозговые и ганглионарные структуры, что позволяет грудному остеохондрозу маскироваться под различные сердечные патологии.
Случаи, когда первоначально ставится диагноз панкреатита (воспаление поджелудочной железы), холецистита (воспаление желчного пузыря) или других заболеваний органов брюшной полости у пациентов с остеохондрозом грудного отдела не редкость. Обычно в таких ситуациях симптомы выражены ярко, и пациент испытывает сильные боли. Однако проведенные электрокардиограммы и анализы в стационаре не выявляют ни кардиологических, ни абдоминальных заболеваний.
Клинические проявления остеохондроза грудного отдела требуют внимательного подхода. Для точного диагноза необходимо провести дополнительные исследования (рентгенография, УЗИ, КТ, МРТ, лабораторные анализы и т.д.), чтобы отличить его от других заболеваний с похожими симптомами. Пациенты испытывают значительные страдания, которые могут проявляться:
- Интенсивными, невыносимыми болями жгучего, ноющего и ломящего характера, локализующимися за грудиной, в межреберье или между лопатками. Боль усиливается при поворотах тела, вдохе и надавливании на остистые отростки;
- Изменением (снижением) чувствительности в области Геда-Захарьина, начинающейся от шейного отдела и распространяющейся на конечности, что также вызывает сомнения в отношении заболеваний определенных органов;
- Рефлекторным напряжением паравертебральной мускулатуры и боковым искривлением позвоночника (сколиоз);
- Замедлением кровообращения в коже, что проявляется ощущением жара, сменяющимся потоотделением и ознобом (вазомоторные расстройства);
- Повышением температуры в пораженной области;
- Увеличенной потливостью;
- В некоторых случаях – изменениями в позвоночном столбе, напоминающими дистрофию.
Компрессионные синдромы не являются характерными для грудного отдела, и если они возникают, то проявляются в виде радикулопатии (межреберной невропатии) или миелопатии.

Боль в пояснице
Пояснично-крестцовый отдел позвоночника не связан напрямую с головным мозгом или сердечно-сосудистой системой. Однако остеохондроз в этой области может вызывать рефлекторные синдромы, такие как вертеброгенная сосудистая дистония, которые требуют дифференциальной диагностики.
Вертеброгенная сосудистая дистония бывает двух типов:
- Вазоспастический тип — проявляется покраснением кожи, усиливающимся после физической активности. Пациенты отмечают, что конечность становится холодной, а пульс на артериях почти не прощупывается.
- Вазодилататорный тип — сопровождается болезненными ощущениями и чувством жара в одной из ног, а также местным повышением температуры.
При постановке диагноза важно отличать компрессионные корешковые синдромы от других вертебральных заболеваний, таких как:
- Анкилозирующий спондилоартрит (болезнь Бехтерева);
- Туберкулезный спондилит;
- Ревматоидный спондилоартрит;
- Миеломная болезнь, в частности, солитарная миелома;
- Травмы позвоночника;
- Опухоли позвонков или метастазы злокачественных новообразований из других органов;
- Менингорадикулит;
- Экстрамедуллярные опухоли (внемозговые, локализующиеся на сосудах спинного мозга, его корешках и оболочках).
В большинстве случаев остеохондроз поясничного отдела проявляется симптомами острого или хронического заболевания (острая или хроническая люмбалгия). Периодически возникают «прострелы» — неловкое движение приводит к тому, что спина «заклинивает». Заболевание может длиться годами, пациенты осведомлены о своей проблеме, лечатся самостоятельно с помощью народных средств, а при обострении обращаются в стационар, где их наблюдает невролог.
Самые «популярные» синдромы, возникающие в пояснично-крестцовом отделе позвоночника
Патологические изменения в области LV – SI известны как синдром грушевидной мышцы. Это состояние возникает из-за пояснично-крестцового дискогенного остеохондроза. Грушевидная мышца расположена под ягодичной. При её воспалении происходит сжатие седалищного нерва и сосудов, что вызывает постоянные ноющие боли, иррадиирующие из ягодицы в поясницу и заднюю часть ноги. Нога может неметь, также страдает наружная поверхность голени и тыл стопы, где возникают парестезии.
Пациенты отмечают болезненные ощущения в подвздошно-крестцовом суставе и бедре. В некоторых случаях наблюдается снижение чувствительности и отек конечности.
Компрессионный корешковый синдром часто возникает из-за грыжи на диске LIV– LV. Корешки LV и SI чаще всего подвергаются сжатию грыжей.
Это состояние сопровождается болями, которые иррадиируют от поясничной области к ягодичной мышце, а затем по бедру и голени к стопе и I пальцу, вызывая парестезии и иногда потерю болевой чувствительности. Кашель и натуживание могут усиливать болезненные ощущения. Пациентам бывает трудно встать на пятку.
При люмбалгиях боль может отдавать в бедро, голень, достигая пятки и V пальца. Для таких случаев характерны симптомы онемения, покалывания и утраты чувствительности в отдельных областях. Пациенты не могут стоять на носках, ощущают слабость в конечности и стараются щадить позвоночник, наклоняя туловище в сторону боли, что приводит к характерной походке, присущей этому синдрому.
Боли могут иррадиировать в бедро, иногда достигая колена или даже ниже. В этих областях также наблюдаются снижение чувствительности, онемение и покалывание.
К сожалению, заболевание часто затрагивает не один корешок, а два или более, что усиливает выраженность болевого синдрома.
При тазовых нарушениях, снижении болевой чувствительности и интенсивных болях в области «штанов наездника» наблюдается поражение «конского хвоста», который располагается в спинномозговом канале пояснично-крестцового отдела.
Правильный диагноз – залог успешного лечения
Остеохондроз в пояснично-крестцовом отделе часто проявляется симптомами, схожими с артритами и артрозами. Шейный и грудной остеохондроз могут вызывать клинические проявления, связанные с сосудистыми нарушениями, что делает дифференциальную диагностику особенно важной. Список заболеваний, которые могут напоминать рефлекторные нейрососудистые синдромы, включает:
- Плексопатия — поражение нервных сплетений в определенном отделе позвоночника, также известная как плексит;
- Флеботромбоз;
- Тромбофлебит;
- Артериальные заболевания, связанные с атеросклерозом, характеризующиеся недостаточностью артериального кровотока (облитерирующий атеросклероз);
- Болезнь Рейно;
- Начало различных заболеваний внутренних органов, которые могут быть ошибочно интерпретированы как проявления остеохондроза в грудном отделе из-за отраженной болезненности.
Что касается синдрома ПА, то он часто напоминает:
- Инсульт (острое нарушение мозгового кровообращения);
- Прозопалгию, возникающую из-за патологий нервной системы и сопровождающуюся болевыми ощущениями в разных областях лица;
- Диэнцефальный (гипоталамический) синдром;
- Новообразования или аневризмы задней черепной ямки;
- Церебральный арахноидит;
- Субарахноидальное кровоизлияние.
Симптомы цервикальной миелопатии могут также совпадать с проявлениями следующих заболеваний:
- Боковой амиотрофический склероз;
- Сирингомиелия (образование полостей в спинном мозге);
- Интрамедуллярная (внутрипозвоночная, внутримозговая) опухоль;
- Спинномозговые амиотрофии (наследственное заболевание, характеризующееся поражением отдельных участков спинного мозга);
- Спинальная форма рассеянного склероза.
Лечить эту болезнь придется долго и упорно…
Лечение остеохондроза — задача не из легких. Изменения в организме часто трудно исправить, так как в большинстве случаев это необратимые процессы. Поэтому терапия остеохондроза может затянуться на годы, а симптомы болезни могут то утихать, то вновь проявляться. Пациенты знают о всех ограничениях, назначенных врачом, но иногда, поддавшись искушению, поднимают тяжести, надеясь на удачу. Это особенно характерно для мужчин, которые стесняются признаться в проблемах с позвоночником, когда требуется проявить физическую силу. Это большая ошибка, ведь даже одно неосторожное движение может привести к необходимости госпитализации. Как говорится: «Где тонко, там и рвется». Эта пословица отлично иллюстрирует состояние позвоночника, пораженного остеохондрозом.
Люди, страдающие от этого недуга, должны помнить, что обострения могут происходить после переохлаждений, в весенние и осенние месяцы, а также при длительном пребывании в холодной воде. Например, заядлые рыбаки могут провести целый день в ожидании клева и на следующий день не встать с постели. Кроме того, стоит учитывать, что медикаментозное лечение может быть временным решением, и в дальнейшем может потребоваться хирургическое вмешательство, особенно если болезнь проявляется частыми рецидивами, наблюдается компрессия конского хвоста и спинного мозга или возникает грыжа межпозвоночного диска.
Лечение медикаментозными препаратами
В остром периоде остеохондроза любого отдела позвоночника пациенту необходимо обеспечить покой и адекватное обезболивание. Для этого используется анальгезирующая терапия:
- Стекловидное тело;
- Витамин В12 в дозировке до 2000 мкг;
- Блокады с новокаином и гидрокортизоном;
- При недостаточном эффекте целесообразно внутривенное капельное введение баралгина в сочетании с кортикостероидами и новокаином.
Кроме анальгетиков обычно назначаются транквилизаторы (реланиум, феназепам, эглонил), седативные препараты и антидепрессанты. Боли в остром периоде могут быть настолько сильными, что мешают нормальному сну и жизни. Это проявляется в выражении страдания на лице пациента, который боится совершить лишнее движение и старается беречь свой позвоночник.
Противовоспалительное лечение остеохондроза обязательно: диклофенак или вольтарен, напроксен, пирабутол. При выраженном болевом синдроме может быть добавлена гормональная терапия, чаще всего дексаметазон по определенной схеме. Однако важно помнить, что НПВП (нестероидные противовоспалительные препараты, включая диклофенак) не следует принимать более двух недель. По истечении этого срока их необходимо заменить на другие средства.
Не менее важным в терапии остеохондроза является улучшение регионарного кровообращения и нормализация венозного оттока. В таких случаях хорошо зарекомендовали себя препараты, такие как трентал, троксевазин, компламин, но-шпа и эскузан.
Шейный остеохондроз, проявляющийся вегетативным нейрососудистым синдромом (ПА), требует применения вегетотропных средств: эглонила, актовегина, пирроксана, обзидана, беллатаминала, амизила и других.
Кроме того, в стадии обострения заболевания позвоночника назначаются:
- Медикаменты с «рассасывающим» действием, такие как биогенные стимуляторы (алоэ, ФиБС, лидаза, плазмол, пирогенал и др.);
- Лечение отеков в области поражения: лазикс (фуросемид), урегит, возможно в сочетании с калийсберегающими диуретиками;
- Антихолинестеразные препараты (например, прозерин) улучшают синаптическую нейрогенную передачу, что оправдано при данной патологии;
- Ганглиоблокаторы, такие как пахикарпин, ганглерон, бензогексоний, эффективны при длительном болевом синдроме, сопровождающемся нейротрофическими нарушениями и ганглионитами;
- Лечение мышечной дистрофии включает комбинацию ретаболила, витамина Е и антихолинестеразных препаратов, а для снижения патологического мышечного тонуса назначаются миорелаксанты (мидокалм);
- Местное применение отвлекающих и противовоспалительных средств также приносит положительный эффект. Пациент может использовать различные мази и гели в домашних условиях. Препараты, такие как нимесулид гель, финалгон, мазь випроксин, меновазин, обычно доступны в аптеках и хорошо снимают болевые ощущения;
- В остром периоде для облегчения боли на пораженный участок можно воздействовать холодом. Хорошо подойдет хлорэтил, который на короткое время охлаждает ткани и оказывает обезболивающее действие. В дальнейшем пациенту потребуется тепло для улучшения состояния.
Лекарственные средства, направленные на нормализацию кровотока и метаболизма
Лечение остеохондроза, особенно в области шеи, направлено на улучшение местного кровообращения и нормализацию венозного оттока. В этом случае хорошо зарекомендовали себя препараты, такие как трентал, троксевазин, компламин, но-шпа и эскузан.
Шейный остеохондроз, проявляющийся вегетативным нейрососудистым синдромом (ПА), требует применения вегетотропных медикаментов, таких как эглонил, актовегин, пирроксан, обзидан, беллатаминал и амизил.
Важную роль в лечении поражений шейного отдела позвоночника играют препараты, способствующие метаболизму и обладающие общеукрепляющим действием. К ним относятся витаминные комплексы с витаминами группы В, кокарбоксилаза, АТФ и ноотропы. Для оптимизации метаболических процессов в хрящевой ткани полезны внутривенные инфузии смеси румалона, аскорбиновой кислоты и кокарбоксилазы.
Физкультура для лечения и профилактики
Хотя лечебная физкультура часто рассматривается как вспомогательный метод терапии, для многих пациентов она становится ключевым элементом в борьбе с заболеваниями позвоночника. Многие люди достигают длительной ремиссии именно благодаря занятиям ЛФК.
Пациенты с остеохондрозом получают направление на лечебную физкультуру во время госпитализации, как только интенсивная боль начинает утихать. В начале активные движения могут быть затруднены, поэтому физические упражнения в этот период не рекомендуются.
В нашем случае особое внимание уделим шейному отделу, так как он влияет на позвоночную артерию.
Упражнения для шеи достаточно просты. Освоив их под руководством инструктора ЛФК в стационаре, можно продолжать заниматься дома, превратив это в утреннюю зарядку.
Важно отметить, что упражнения для пациентов с остеохондрозом крайне необходимы и не имеют аналогов. Нестабильность и хруст в шее затрудняют повседневную жизнь и снижают работоспособность. Хотя лечебная гимнастика вряд ли восстановит высоту поврежденного диска, она поможет уменьшить нагрузку на пораженный участок и укрепить мышцы в этой области.
Когда шейные мышцы разогреты и расслаблены, можно переходить к выполнению лечебной гимнастики:
- Сидя в удобной позе, надавливайте ладонью на разные участки головы, чередуя виски, лоб и затылок, не меняя положение головы, то есть противодействуя давлению ладони.
- Медленно опускайте голову вниз, чтобы подбородок коснулся груди. Повторите это движение 10 раз.
- Выполняйте повороты головы в медленном темпе, по 10 раз в каждую сторону, насколько это возможно.
- Медленно запрокидывайте голову назад, создавая ощущение втягивания подбородка внутрь. Также повторите 10 раз.
Не будет лишним для пациента с остеохондрозом заниматься гимнастикой, направленной на другие отделы позвоночника, так как они также могут быть затронуты, хотя и в меньшей степени. Упражнения для профилактики и лечения грудного и поясничного отделов, а также для более распространенных форм, когда изменения затрагивают весь позвоночный столб, можно узнать у инструктора ЛФК в больнице, поликлинике или в интернете. Главное — иметь желание.
Видео: профилактические упражнения для позвоночника
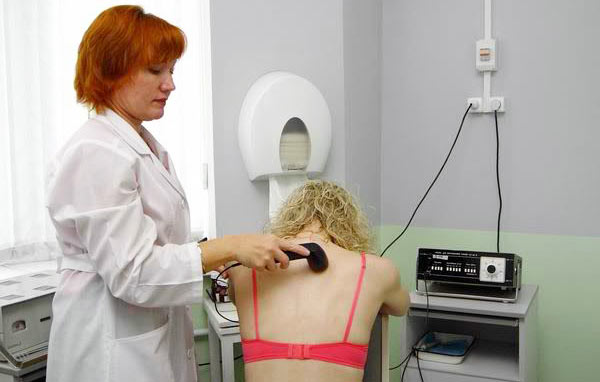
Физиолечение, иглорефлексотерапия и массаж – дополнение к фармакологии
В условиях стационара, помимо медикаментозного лечения, пациентам назначают сухое и подводное вытяжение, а также физиотерапевтические процедуры. К ним относятся ультрафиолетовое облучение (УФО), электрофорез с различными лекарственными растворами, диадинамик, амплипульс и другие методы. Электролечение проводят в специально оборудованных кабинетах квалифицированным персоналом. Оно направлено на облегчение боли и снижение выраженности дегенеративных изменений в позвоночнике.
Выбор электропроцедуры для пациента осуществляет врач-физиотерапевт, который анализирует степень патологического состояния позвоночного столба. Многие пациенты также предпочитают водные процедуры, такие как гальванические и хвойные ванны, подводный душ и сауну. Массаж после сауны приносит значительную пользу, так как расслабленные и разогретые мышцы усиливают эффект процедуры. Это способствует улучшению кровообращения в пораженной области и повышению функциональности позвоночника.
Важно отметить, что при выраженном болевом синдроме врач не спешит назначать массаж или лечебную физкультуру, хотя многие пациенты просят об этом с первых дней пребывания в стационаре. Эти процедуры назначают через несколько дней после начала обострения, когда боль становится менее ощутимой, а позвоночник менее уязвим.
Помимо физиотерапии, массажа и лечебной физкультуры, для лечения остеохондроза также применяется иглорефлексотерапия. Вопросы о ее применении среди неврологов вызывают активные дискуссии. Хотя у иглорефлексотерапии есть противопоказания и она не используется в качестве первой помощи при обострении, в рамках комплексной терапии на более поздних стадиях она может быть весьма эффективной, особенно при наличии вегетативных и сосудистых расстройств, характерных для шейного остеохондроза.
Иглорефлексотерапия показывает положительные результаты, когда остеохондроз имитирует другие заболевания, поэтому ее часто применяют при «шейной мигрени», нарушениях зрения и слуха, вызванных патологическими изменениями в позвоночнике и мышцах шейной области.
Эта методика улучшает кровоснабжение головного мозга и его питание, что положительно сказывается на самочувствии пациента. Однако не каждый врач умеет правильно ставить золотые или платиновые иглы, поэтому для этого требуется специальное обучение.
Мануальная терапия представляет собой массаж, выполненный по особой методике, которая включает воздействие на определенные точки. Здесь ключевую роль играют руки врача и его знания, поэтому мануальную терапию может проводить только тот, кто досконально разбирается в анатомии. Дилетанты в этой области могут причинить вред, и известны случаи, когда лечение детского позвоночника проводили люди без медицинского образования. Это крайне опасно и недопустимо! Прежде чем доверить свой позвоночник мануальному терапевту, стоит уточнить его квалификацию. Настоящие специалисты в мануальной терапии способны творить чудеса, но, как правило, не принимают пациентов на дому.
Помоги себе сам
Иногда пациенты жалуются на отсутствие возможности получить массаж. Они вспоминают, как в больнице все было удобно: врач назначал лечение, и не нужно было ни о чем беспокоиться. Дома же приходится искать массажиста и тратить на него немалые средства. Однако многие люди, выписавшись из стационара, могут помочь себе самостоятельно, освоив технику самомассажа, которая не так уж сложна, и применять её регулярно. Поэтому, прежде чем жаловаться на трудности, возникающие после остеохондроза, лучше сразу начать заниматься лечением и профилактикой обострений.
Любой сеанс самомассажа начинается с легкого поглаживания. Для этой процедуры часто используют мази и гели с противовоспалительными и обезболивающими свойствами. Это позволяет препарату быстрее проникать через кожу к пораженной области и оказывать на неё воздействие.
Чаще всего пациенты прибегают к самомассажу при остеохондрозе шейного и поясничного отделов, так как добраться до грудного отдела самостоятельно бывает сложно. Однако нас в первую очередь интересует шея, поэтому остановимся на ней подробнее:
- Процесс начинается с мягкого поглаживания задней части шеи ладонями. Обе руки располагаются сзади на шейном отделе, и выполняются поглаживающие движения от верхней части к нижней.
- Затем переходят к основному массажу, используя различные техники: растирание, накатывание, похлопывание, пощипывание и надавливание (на остистые отростки). Каждый новый прием начинается с легкого поглаживания, постепенно переходя к более глубокому.
- Завершается массаж также поглаживанием. Аналогичным образом рекомендуется массировать надплечья и плечи.
Рекомендуется обучиться самомассажу у специалиста или хотя бы посмотреть обучающее видео, чтобы выполнять его правильно.
Видео: самомассаж и гимнастика при шейном остеохондрозе
Все, что народ прописал
Не стоит полагаться только на чудодейственные свойства фармацевтической промышленности при лечении остеохондроза. Это заболевание имеет множество рекомендаций и рецептов из области нетрадиционной медицины, связанных с проблемами позвоночника.
Лечение остеохондроза народными средствами может включать методы, такие как проглаживание пораженного участка теплым утюгом или использование пчел в зоне воспаления. Также применяются растительные компоненты для приготовления отваров, растирок, компрессов и домашних мазей.
Использование целебных свойств растений для вечерних ванн может быть легким и приятным:
- Хвойные ванны: Для этого подойдут иголки любых хвойных деревьев. Не обязательно использовать кедр или пихту, сосна и ель также хороши. Иголки кипятят в течение 20 минут, затем отвар процеживают и добавляют в горячую воду. Погружение в такую ванну приносит удовольствие на полчаса. Хвойные ванны помогают при остеохондрозе, обладают успокаивающим эффектом и положительно влияют на дыхательные пути.
- Настой аптечной ромашки: Его настаивают в течение получаса, затем процеживают и добавляют в ванну.
- Конский каштан: Измельченный каштан кипятят четверть часа, процеживают и добавляют в воду. Процедура длится около 20 минут.
- Листья березы: Сухие листья можно заваривать и наслаждаться ванной до получаса.
Не обязательно собирать растения в лесах и на лугах для лечения. В аптеке можно найти готовые сборы по доступным ценам.
Компрессы и смеси для растирания также популярны:
- Например, смешав 300 мл медицинского спирта, 10 мл настойки йода, 10 мл камфорного спирта и добавив растертый в порошок анальгин (10 таблеток), можно получить эффективное средство для местного применения, которое быстро снимает боль.
Народные рецепты подходят для лечения остеохондроза различных отделов и в основном основаны на целебных свойствах растений, продуктов животного происхождения (таких как свиной жир, яйца, бычья желчь, пчелиный яд) и синтетических химических веществах (например, йод, этанол, скипидар). На их основе готовят настои, отвары и мази, которые согревают, улучшают кровообращение и уменьшают болевые ощущения.
Тем не менее, некоторые ядовитые растения и химические компоненты требуют особой осторожности, поэтому их использование бездумно не рекомендуется. Также стоит помнить, что практически все вещества в природе могут вызвать аллергическую реакцию. Известны случаи, когда укус пчелы приводил к трагическим последствиям. Это индивидуальная реакция, и ее нельзя игнорировать, поэтому с живыми пчелами лучше не экспериментировать.
Немного о профилактике обострений
Может показаться, что это спорный вопрос, но для людей с проблемами в спине и шее соблюдение правильного питания так же важно, как и при других заболеваниях. Поэтому диета при остеохондрозе имеет значительное значение. Питание должно быть разнообразным, сбалансированным и низкокалорийным. Необходимо обеспечивать организм достаточным количеством витаминов и минералов, при этом ограничивая потребление сахара, соли и жидкости.
Рекомендуется сократить потребление поваренной соли до 4 граммов в день, а объем жидкости (включая супы) – до 1 литра.
Следует избегать жареных, острых и копченых блюд. Предпочтение стоит отдавать продуктам из круп, нежирной говядины, птицы и рыбы, которые лучше готовить на пару, варить или тушить. Не рекомендуется употреблять помидоры, огурцы, капусту, щавель, бобовые, грибы, зелень, картошку и многие другие овощи. Употребление крепкого кофе не принесет пользы, а чай лучше делать слабым. Алкоголь следует полностью исключить. Обычно при выписке из стационара врач предоставляет список запрещенных или нежелательных продуктов. Если пациент не хочет сталкиваться с рецидивами, ему стоит придерживаться этого списка.
После постановки диагноза пациенту необходимо беречь свой позвоночник, следуя следующим рекомендациям:
- Избегать переохлаждения, сквозняков и холодного воздуха от кондиционеров (некоторые предпочитают охлаждаться, сидя спиной к вентилятору в жару).
- Быть осторожным при поднятии и переноске тяжестей; лучше дважды сходить в магазин, чем пытаться нести тяжелые сумки в обеих руках, перегружая шею и плечи.
- При наклоне вперед помнить о своем остеохондрозе.
- Регулярно делать перерывы от работы за компьютером, менять позу и не сидеть часами.
- Избегать перегрева мышц, что может произойти у любителей слишком горячих ванн.
- Если состояние сердечно-сосудистой системы позволяет, посещать баню.
- Обеспечивать отдых шее, для чего стоит приобрести воротник Шанца.
Воротник Шанца – эффективное решение для расслабления шеи
Воротник Шанца — это мягкое и удобное устройство, которое фиксируется сзади на липучке и предназначено для использования при шейном остеохондрозе. Его основная функция — временное расслабление и снятие усталости, а не лечение. Носить воротник постоянно не рекомендуется, так как это может ослабить мышцы шеи и привести к их атрофии. При правильном подборе воротника пациент ощущает комфорт и защиту.
Выбор воротника следует осуществлять строго по размеру в аптеке или специализированном ортопедическом магазине. Это предпочтительнее, поскольку сотрудники таких магазинов обычно хорошо разбираются в продукции и могут предложить помощь в каждом конкретном случае. Воротник Шанца не рекомендуется приобретать через интернет-магазины, а также нельзя просить знакомых или родственников, проживающих в других городах, купить его для вас. Это изделие индивидуально и не подлежит передаче другим людям.
В заключение, детям с предрасположенностью к остеохондрозу (если оба родителя страдают этим заболеванием), а также взрослым, столкнувшимся с этой проблемой, необходимо принимать профилактические меры. Это поможет избежать инвалидности и хирургического вмешательства, которое является сложным и требует длительного восстановления. Операция не всегда возможна, так как в некоторых случаях вмешательство невозможно. Поэтому лучше заботиться о своем здоровье с молодости, пока межпозвоночные диски находятся в хорошем состоянии и нет ненужных разрастаний, которые могут сжимать кровеносные сосуды.
Видео: мнение врача о различных составляющих остеохондроза
Вопрос-ответ
Как остеохондроз влияет на кровь?
Как шейный остеохондроз влияет на мозговое кровообращение? Сдавливание или раздражение сосудов из-за смещения позвонков, разрастания остеофитов (костных выростов) или спазма мышц приводит к ухудшению движения крови и, как следствие, уменьшению поступления кислорода к нейронам.
Как диагностируется остеохондроз?
Что такое остеохондроз? Остеохондроз представляет собой заболевание опорно-двигательного аппарата, проявляющееся истончением костей и хрящей суставов. Чаще всего у пациентов диагностируется остеохондроз позвоночника, при котором возникает разрушение межпозвоночных дисков в шейном, поясничном или грудном отделе.
Каковы причины остеохондроза?
Остеохондроз развивается в результате сочетания факторов, включая возрастные изменения в межпозвоночных дисках, генетическую предрасположенность, неправильную осанку, малоподвижный образ жизни, травмы, избыточный вес и физические нагрузки. Эти факторы приводят к деградации хрящевой ткани и изменению структуры позвоночника, что вызывает болевые ощущения и ограничение подвижности.
Как влияет остеохондроз на организм?
При воздействии на организм неблагоприятных факторов болезнь может проявляться и раньше. Именно остеохондроз считается основной причиной возникновения болей в спине. Без лечения болезнь приводит к поражению нервных корешков, повреждениям спинного мозга и нарушению работы внутренних органов.
Советы
СОВЕТ №1
Регулярно выполняйте физические упражнения, направленные на укрепление мышечного корсета спины и шеи. Это поможет снизить нагрузку на позвоночник и улучшить кровоснабжение в пораженных областях.
СОВЕТ №2
Следите за своей осанкой, особенно если вы проводите много времени за компьютером. Правильная осанка способствует снижению напряжения в позвоночнике и улучшению кровообращения.
СОВЕТ №3
Обратите внимание на свой рацион. Употребление продуктов, богатых витаминами и минералами, такими как кальций и магний, поможет поддерживать здоровье костей и суставов, что важно для профилактики остеохондроза.
СОВЕТ №4
Регулярно проходите медицинские обследования и следите за состоянием своего позвоночника. Ранняя диагностика остеохондроза позволит начать лечение на ранних стадиях и предотвратить серьезные осложнения.