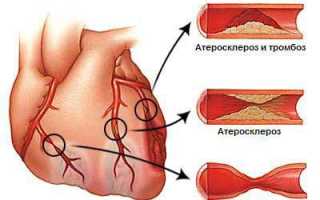
Причины и разновидности ишемии сердца
О причинах ишемических изменений в сердечной мышце известно многим. К основным факторам риска относятся:
- Пожилой возраст;
- Мужской пол;
- Наследственная предрасположенность (семейные дислипидемии);
- Курение;
- Сопутствующие заболевания, такие как диабет, гипертония и избыточный вес;
- Нарушения липидного обмена;
- Низкая физическая активность.
Пожилые пациенты составляют основную массу кардиологических отделений. Это связано с тем, что с возрастом в сосудах происходят дистрофические изменения, ухудшаются обменные процессы и накапливаются сопутствующие заболевания. В последнее время ишемия все чаще наблюдается у более молодых людей, особенно в крупных городах.
Женщины благодаря гормональным особенностям менее подвержены ишемии сердца, так как эстрогены оказывают защитное действие. Однако к 70 годам, с началом стойкой менопаузы, уровень заболеваемости у них становится сопоставим с мужским. У мужчин отсутствие эстрогенов приводит к более раннему развитию атеросклероза и ишемического повреждения сердца.
Нарушение обмена жиров вызывает образование липидных отложений на стенках артерий, что затрудняет кровоток и приводит к кислородному голоданию сердечной ткани. Эти процессы усугубляются при наличии ожирения и сахарного диабета. Гипертония с кризами повреждает внутреннюю оболочку артерий и способствует отложению жиров, что значительно снижает кровоток.
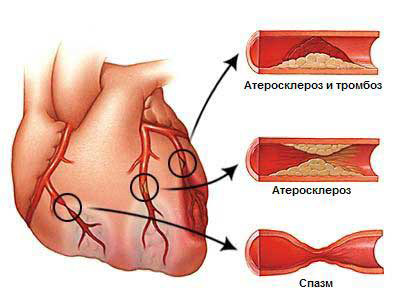
Перечисленные факторы приводят к непосредственным причинам недостатка кислорода в сердце: атеросклерозу, сосудистым спазмам и тромбообразованию.
Разновидности ишемии миокарда по Международной классификации болезней включают:
- Стенокардию.
- Инфаркт миокарда.
- Нарушения сердечного ритма.
- Внезапную коронарную смерть.
- Кардиосклероз после перенесенного инфаркта.
- Сердечную недостаточность.
Стенокардия — наиболее распространенная форма ишемии сердца, диагностируемая у большинства пожилых людей, даже если они не предъявляют жалоб (бессимптомная форма). Отсутствие болей не должно успокаивать, особенно у тех, кто имеет предрасполагающие к атеросклерозу заболевания и факторы риска.
Инфаркт представляет собой некроз миокарда, возникающий из-за острого дефицита кислорода, что приводит к гибели кардиомиоцитов и нарушению сердечной функции с высоким риском летального исхода. Инфаркт — одно из самых серьезных и необратимых проявлений ишемии. После заживления некроза на месте повреждения образуется плотный рубец (постинфарктный кардиосклероз).
При значительном объеме некроза говорят о крупноочаговом инфаркте, который часто затрагивает всю толщину сердечной мышцы (трансмуральный инфаркт). Небольшие участки некроза могут находиться под оболочками сердца. Субэпикардиальная ишемия возникает под внешней оболочкой (эпикардом), а субэндокардиальная — внутри, под эндокардом.
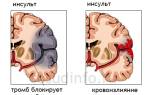
Все формы ишемии рано или поздно приводят к истощению компенсаторных механизмов, структурным изменениям и нарастающей сердечной недостаточности. У таких пациентов значительно возрастает риск тромбоэмболических осложнений, затрагивающих головной мозг, почки и конечности. Особенно часто тромбы образуются при субэндокардиальной форме ишемии, когда вовлекается внутренний слой сердца.
Особую категорию составляет транзиторная, или безболевая, немая ишемия сердечной мышцы. Она наблюдается примерно у половины пациентов с ишемической болезнью сердца и не проявляет симптомов, однако изменения в клетках миокарда все же происходят и могут быть выявлены, например, с помощью ЭКГ.
Преходящая ишемия сердца значительно чаще встречается у гипертоников, курильщиков и пациентов с застойной сердечной недостаточностью. У всех таких пациентов наблюдается поражение крупных сосудов сердца, выраженный атеросклероз и значительная протяженность участков сужения. Причины безболевой ишемии при серьезном поражении сосудов до сих пор не ясны, но, возможно, это связано с хорошим развитием коллатерального кровообращения.
Врачи отмечают, что ишемия миокарда является серьезным состоянием, возникающим в результате недостаточного кровоснабжения сердечной мышцы. Основными причинами этого заболевания являются атеросклероз, спазм коронарных артерий и тромбообразование. Симптомы, как правило, включают боль в груди, одышку и усталость, что требует немедленного обращения к специалисту. Для диагностики врачи используют электрокардиограмму, стресс-тесты и коронарографию, что позволяет оценить состояние сосудов и степень ишемии. Лечение может варьироваться от медикаментозной терапии до хирургических вмешательств, таких как ангиопластика или шунтирование. Важно, чтобы пациенты следовали рекомендациям врачей и вели здоровый образ жизни для снижения риска рецидивов.

Что происходит в сердце при ишемии?
Основным признаком ишемической болезни сердца (ИБС) является болевой синдром, который может проявляться как при хроническом, так и при остром течении заболевания. Боль возникает из-за раздражения нервных рецепторов, вызванного продуктами метаболизма, образующимися при недостатке кислорода. Сердце постоянно функционирует, перекачивая большие объемы крови, что требует значительных затрат кислорода и питательных веществ.
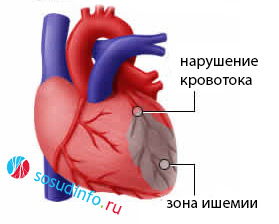
Кровоснабжение сердечной мышцы осуществляется через коронарные сосуды, а коллатеральный кровоток ограничен. Поэтому при поражении артерий миокард всегда испытывает недостаток кислорода. Атеросклеротические бляшки, тромбы и спазмы сосудов создают преграды для нормального кровотока, что приводит к недостаточному поступлению крови к мышечным клеткам, возникновению боли и изменениям в структуре миокарда.
При хронической ишемии миокарда, чаще всего связанной с атеросклерозом, сердечная мышца постоянно испытывает «голод». Это приводит к стимуляции клеток фибробластов, формирующих соединительнотканные волокна, что способствует развитию фиброза. Вовлечение проводящих нервных пучков также играет роль в этом процессе.
Сосудистые катастрофы, такие как тромбоз, разрыв бляшки или спазм, могут вызвать полное и внезапное прекращение кровотока. В результате кровь не достигает сердечной мышцы, и острая ишемия миокарда может привести к инфаркту — некрозу сердечной мышцы. Часто на фоне длительной хронической ишемии возникают острые формы заболевания.
Ишемические изменения чаще всего наблюдаются в левой половине сердца, так как она испытывает значительно большую нагрузку по сравнению с правыми отделами. Здесь толщина миокарда больше, и для его обеспечения кислородом необходим хороший кровоток. Ишемия стенки левого желудочка обычно является основой ИБС, именно здесь происходят основные события, связанные с некрозом сердечной мышцы.
| Причина ишемии миокарда | Симптомы ишемии миокарда | Методы диагностики ишемии миокарда |
|---|---|---|
| Атеросклероз коронарных артерий (наиболее частая причина) | Боль в груди (стенокардия) – давящая, сжимающая, жгучая; может отдавать в левую руку, шею, челюсть. Одышка, потливость, тошнота, слабость. | ЭКГ (в покое и с нагрузкой), Эхокардиография, коронарография, исследование уровня тропонинов в крови, стресс-тесты (велоэргометрия, фармакологические пробы) |
| Спазм коронарных артерий | Приступы стенокардии, часто возникающие в покое или ночью. | ЭКГ (в покое и с нагрузкой), Эхокардиография, коронарография, исследование уровня тропонинов в крови |
| Тромбоз коронарной артерии (инфаркт миокарда) | Сильная, длительная боль в груди, одышка, потеря сознания, бледность кожи, холодный пот. | ЭКГ (изменения сегмента ST), Эхокардиография, уровень тропонинов в крови, коронарография |
| Анемия | Утомляемость, одышка, головокружение, тахикардия (учащенное сердцебиение), боли в груди (могут быть нетипичными) | Общий анализ крови, ЭКГ, Эхокардиография |
| Гипертензия | Головная боль, шум в ушах, затрудненное дыхание, боли в груди (могут быть нетипичными) | Измерение артериального давления, ЭКГ, Эхокардиография |
| Сахарный диабет | Часто бессимптомное течение ишемии, может проявляться атипичными болями в груди или отсутствием болей вовсе. | Анализ крови на глюкозу, ЭКГ, Эхокардиография |
Проявления ишемии миокарда
Клинические проявления ишемии сердца зависят от степени поражения коронарных артерий и особенностей течения заболевания. Наиболее распространённой формой ишемии является стенокардия, при которой боли возникают во время физической активности. Например, дискомфорт в груди может появиться после подъема по лестнице или пробежки.
Среди характерных симптомов выделяют:
- Боль в области сердца или за грудиной, которая может иррадиировать в левую руку или межлопаточную область и усиливается при физической нагрузке;
- Одышка, возникающая при быстрой ходьбе или эмоциональном стрессе.
Если эти симптомы продолжаются до получаса, облегчаются при приеме нитроглицерина и возникают при физической активности, это указывает на стабильную стенокардию. Если жалобы возникают спонтанно, в состоянии покоя, речь идет о нестабильной стенокардии. Увеличение интенсивности болей, снижение толерантности к нагрузкам и плохая реакция на препараты могут свидетельствовать о прогрессировании заболевания.
Острый инфаркт миокарда – это тяжелая форма ишемии, проявляющаяся интенсивными жгучими болями за грудиной, вызванными некрозом кардиомиоцитов. Пациенты испытывают сильное беспокойство, страх смерти, могут проявляться психомоторное возбуждение, одышка и цианоз кожи. В некоторых случаях некроз может протекать атипично, проявляясь болями в животе или вовсе без болевого синдрома.
Другими проявлениями ишемии сердца могут быть аритмии, такие как мерцательная аритмия, нарушения внутрисердечной проводимости в виде блокад и тахикардия. Пациенты в таких ситуациях ощущают перебои в работе сердца, сильное сердцебиение или чувство замирания.
Наиболее опасным вариантом ишемической болезни сердца является внезапная сердечная смерть, которая может произойти на фоне приступа стенокардии, инфаркта или аритмии. В этом случае пациент теряет сознание, и происходит остановка сердца и дыхания, что требует немедленных реанимационных действий.
На поздних стадиях ишемии сердца нарастают признаки сердечной недостаточности: появляются цианоз кожи и слизистых оболочек, отеки, которые сначала возникают на конечностях, а затем жидкость накапливается в полостях тела (грудной, брюшной, перикардиальной). Пациенты жалуются на слабость, выраженную одышку и вынуждены находиться в полусидячем или сидячем положении.
Ишемия миокарда — это состояние, при котором сердечная мышца не получает достаточного количества кислорода, что может привести к серьезным последствиям. Люди часто упоминают о таких причинах, как атеросклероз, высокое кровяное давление и курение. Симптомы, как правило, включают боль в груди, одышку и усталость, что заставляет многих обращаться за медицинской помощью. Диагностика обычно включает электрокардиограмму и стресс-тесты, которые помогают выявить проблемы с кровоснабжением сердца. Лечение может варьироваться от изменения образа жизни и медикаментов до хирургических вмешательств, таких как коронарное шунтирование. Важно помнить, что ранняя диагностика и адекватное лечение могут значительно улучшить качество жизни и снизить риск серьезных осложнений.

Диагностика и лечение ишемии миокарда
Диагностика и лечение ишемической болезни сердца
Диагностика ишемической болезни сердца основывается на анализе жалоб пациентов, особенностях протекания заболевания и связи симптомов с физической нагрузкой. Врач проводит аускультацию легких, где могут быть выявлены хрипы, возникающие из-за застойных явлений. Также пальпируется печень, что может указать на её увеличение при хронической сердечной недостаточности. Аускультация сердца позволяет выявить дополнительные шумы и нарушения ритма.
Поскольку нет однозначных признаков для постановки диагноза только на основании осмотра, необходимо проводить дополнительные лабораторные и инструментальные исследования. Пациенту назначают анализы на липидный спектр и электрокардиограмму, включая тесты с нагрузкой (велоэргометрия, тредмил). Холтеровское мониторирование предоставляет обширную информацию о состоянии сердца.
Признаками ишемии считаются снижение или элевация сегмента ST более чем на 1 мм. Также возможно выявление аритмии и блокад проведения импульсов. Для крупноочагового инфаркта характерно наличие глубокого зубца Q, а изменения зубца Т могут проявляться резким подъемом в остром периоде, в то время как в подостром периоде он может быть отрицательным.
Для лабораторного подтверждения инфаркта сердца проводят ряд исследований. Увеличение скорости оседания эритроцитов (СОЭ) и лейкоцитоз указывают на воспалительный ответ на некроз. Также определяются уровни маркеров, таких как АЛТ, АСТ, КФК, тропонины и миоглобин. Однако не все медицинские учреждения имеют необходимое оборудование для определения таких важных показателей, как тропонины и миоглобин, что заставляет пациентов обращаться в частные клиники или оставаться без анализа.
Для более точной оценки состояния коронарных артерий применяются различные методы, особенно важные при безболевой ишемии.
Лечение ишемической болезни сердца зависит от формы заболевания, состояния пациента и наличия сопутствующих заболеваний. Основные принципы остаются неизменными:
- Ограничение физических и эмоциональных нагрузок при сохранении достаточной физической активности (например, пешие прогулки и легкая гимнастика);
- Соблюдение диеты, направленной на нормализацию обмена жиров и углеводов (аналогичной той, что рекомендуется при атеросклерозе — ограничение животных жиров и углеводов, преобладание фруктов, овощей, молочных продуктов и рыбы в рационе); снижение массы тела при ожирении за счет уменьшения калорийности и объема пищи;
- Медикаментозная терапия, включающая диуретики, бета-блокаторы, антагонисты кальция, нитраты при болевых приступах и антиагреганты.
Список лекарственных средств подбирается индивидуально, и пациент должен строго следовать рекомендациям кардиолога.
Все пациенты с ишемической болезнью сердца принимают антиагреганты. Доказана высокая эффективность ацетилсалициловой кислоты в малых дозах, на основе которой разработаны безопасные препараты для длительного применения (такие как Тромбо Асс, Аспирин Кардио, Кардиомагнил). В некоторых случаях назначают антикоагулянты (например, Варфарин), а при инфаркте миокарда вводят гепарин.
Бета-блокаторы считаются основными средствами для лечения ишемии миокарда. Они помогают снизить частоту сердечных сокращений и потребность сердца в кислороде, что способствует увеличению продолжительности жизни пациентов. Наиболее распространенные из них — метопролол, бисопролол и карведилол.
С учетом нарушений липидного спектра назначаются статиновые препараты, которые снижают уровень атерогенных фракций холестерина (ЛПНП, ЛПОНП) и повышают антиатерогенные (ЛПВП). Используются ловастатин, симвастатин, клофибрат и фенофибрат.
Нитраты (например, нитроглицерин) эффективны для купирования болевых приступов. Их применяют в таблетированной или инъекционной формах. Однако стоит помнить о возможных побочных эффектах, таких как снижение артериального давления, головокружение и обмороки, поэтому гипотоникам следует быть осторожными.
Диуретики необходимы для удаления избыточной жидкости, создающей дополнительную нагрузку на миокард. Используются петлевые (фуросемид) и тиазидные (индапамид) мочегонные средства.
Ангиотензин-превращающие ферменты (АПФ) входят в большинство схем лечения ишемии миокарда, так как они поддерживают артериальное давление в норме и снимают спазм артериальных сосудов. К ним относятся лизиноприл, каптоприл и эналаприл.
При наличии аритмии назначаются антиаритмические препараты. В случаях тахикардии эффективны бета-блокаторы, а для других форм аритмии подойдут амиодарон и кордарон.
При тяжелом поражении коронарных артерий, когда медикаментозное лечение не дает нужного результата, прибегают к хирургическим вмешательствам. Используются эндоваскулярные методы (баллонная ангиопластика, стентирование) и более радикальные операции, такие как аортокоронарное шунтирование.
Прогноз при ишемической болезни сердца всегда серьезный, и большинство пациентов становятся инвалидами. Риск осложнений и летального исхода остается высоким. Учитывая распространенность ишемии и факторов, способствующих её развитию, а также высокий уровень инвалидности среди пациентов, эта проблема продолжает оставаться актуальной. Специалисты сосредоточены на поиске новых эффективных методов лечения и профилактики этого опасного заболевания.
Видео: ишемическая болезнь сердца, программа “Таблетка”

Видео: сердечная ишемия – основные моменты
Вопрос-ответ
Какое давление бывает при ишемической болезни сердца?
На ранних стадиях систолическое давление остается в пределах 120–130 мм рт. Ст., но диастолическое может снижаться до 60–65 мм рт. Ст., из-за чего пульсовое уменьшается. При прогрессировании болезни систолическое давление падает до 90–100 мм рт. Ст.
Как лечить ишемию миокарда?
Основной метод — консервативная терапия препаратами, которые улучшают кровообращение миокарда и снижают потребность сердечной мышцы в кислороде. Это могут быть ингибиторы АПФ, антитромбические и другие препараты. Во время сердечного приступа снять боль помогут нитроглицерин и другие средства.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как высокое кровяное давление, диабет или семейная история сердечно-сосудистых заболеваний. Раннее выявление проблем с сердцем может значительно улучшить прогноз и снизить риск ишемии миокарда.
СОВЕТ №2
Обратите внимание на свое питание. Употребление продуктов, богатых омега-3 жирными кислотами, клетчаткой и антиоксидантами, может помочь снизить уровень холестерина и улучшить здоровье сердца. Избегайте избыточного потребления соли, сахара и насыщенных жиров.
СОВЕТ №3
Регулярно занимайтесь физической активностью. Умеренные физические нагрузки, такие как ходьба, плавание или велоспорт, могут укрепить сердечно-сосудистую систему и снизить риск ишемии миокарда. Стремитесь к минимуму 150 минут умеренной активности в неделю.
СОВЕТ №4
Управляйте стрессом с помощью методов релаксации, таких как медитация, йога или глубокое дыхание. Хронический стресс может негативно сказаться на здоровье сердца, поэтому важно находить время для отдыха и восстановления.