Механизм развития дисфункции правого желудочка
Слаженная работа камер сердца достигается благодаря их последовательным сокращениям. Кровь, поступающая от внутренних органов, направляется в правые отделы сердца, затем проходит в легкие, где насыщается кислородом в альвеолах и возвращается в левые отделы.
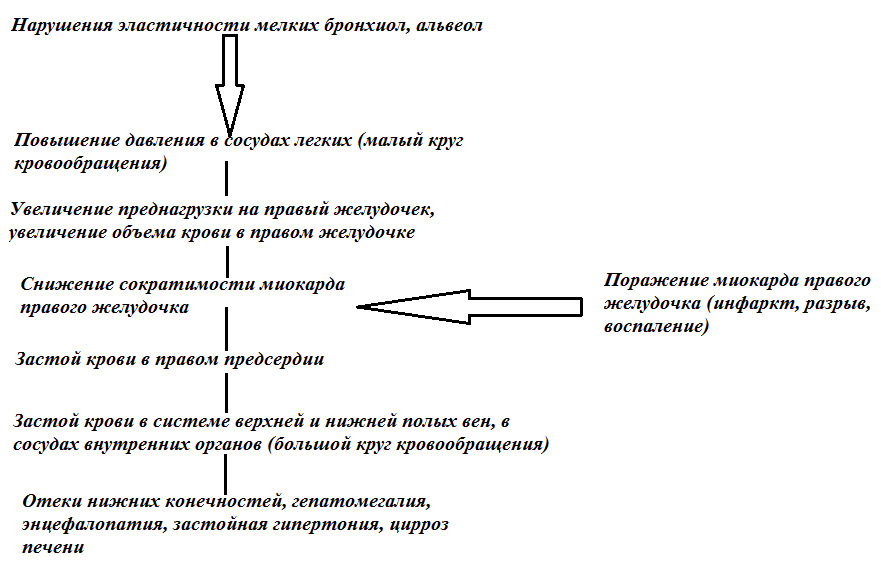
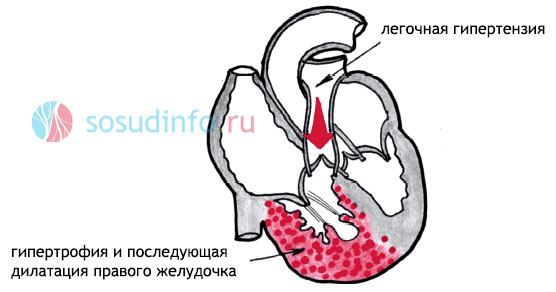
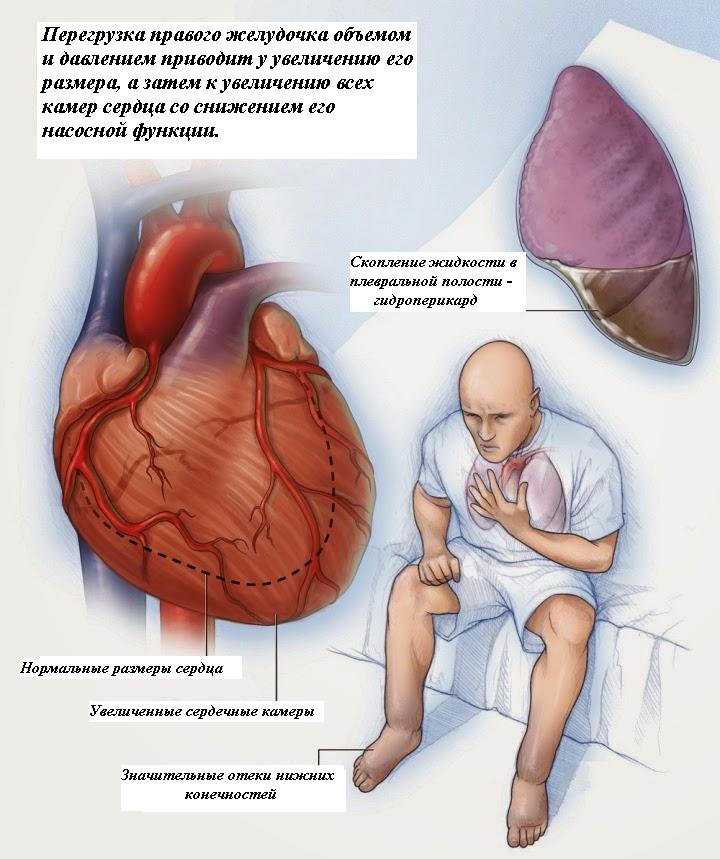
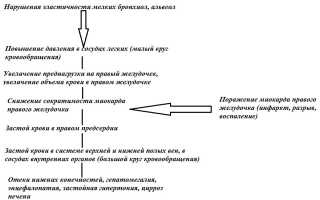
При патологических изменениях в артериях легких, легочной ткани или миокарде правого желудочка кровь не может полностью выбрасываться в легочную артерию. Это приводит к растяжению стенки правого предсердия и переполнению камеры кровью. Патогенез этого процесса заключается в том, что сначала увеличивается давление в мелких легочных сосудах, затем в крупных, и, наконец, в легочной артерии, отходящей от правого предсердия. Иными словами, сердце пытается протолкнуть кровь в легочную артерию при высоком внутрисосудистом давлении, но не может этого сделать. В результате венозная кровь начинает застаиваться во внутренних органах, таких как головной мозг, печень, почки и подкожно-жировая клетчатка.
Патогенез дисфункции правого желудочка можно представить в виде схемы:
Правожелудочковая недостаточность является серьезным заболеванием, которое требует внимательного подхода со стороны медицинских специалистов. Врачи отмечают, что основными причинами данного состояния могут быть заболевания легких, такие как хроническая обструктивная болезнь легких, а также сердечно-сосудистые патологии, включая ишемическую болезнь сердца. Симптомы, на которые следует обратить внимание, включают одышку, отеки нижних конечностей и усталость.
Существует несколько форм правожелудочковой недостаточности, включая острую и хроническую, каждая из которых требует индивидуального подхода к диагностике и лечению. Врачи подчеркивают важность своевременной диагностики, которая может включать эхокардиографию, рентгенографию грудной клетки и анализы крови. Лечение может варьироваться от медикаментозной терапии до хирургических вмешательств, в зависимости от степени тяжести состояния и его причин. Важно, чтобы пациенты следовали рекомендациям врачей и проходили регулярные обследования для контроля за состоянием здоровья.

Варианты правожелудочковой недостаточности
В зависимости от факторов, вызвавших данное состояние, выделяют острое и хроническое правожелудочковое недостаточность.
- Острая форма развивается за несколько часов, реже за дни, и сопровождается серьезным состоянием пациента, требующим срочного медицинского вмешательства.
- Хроническая форма возникает при длительном течении заболеваний легких и бронхов, а также последствий перенесенных сердечных заболеваний.
Острая правожелудочковая недостаточность резко нарушает гемодинамику и дестабилизирует состояние пациента. Хронический процесс постепенно истощает ресурсы организма, что приводит к гипертрофии правого желудочка и правого предсердия. Это, в свою очередь, вызывает застой крови в левых отделах сердца и тяжелую хроническую сердечную недостаточность с поражением всех камер сердца. Поддерживать нормальное самочувствие пациента становится крайне сложно, даже при постоянном приеме медикаментов. Поэтому откладывать лечение правожелудочковой недостаточности, особенно на ранних стадиях, строго не рекомендуется. В противном случае тяжелая сердечная недостаточность в сочетании с основным заболеванием неизбежно приведет к летальному исходу. Однако время, в течение которого это произойдет, будет индивидуально для каждого пациента.
| Причина | Симптом | Диагностические методы |
|---|---|---|
| Врожденные пороки сердца (тетрада Фалло, транспозиция магистральных артерий) | Одышка, цианоз, утомляемость, отеки нижних конечностей, тахикардия | Эхокардиография, электрокардиография, рентгенография грудной клетки, катетеризация сердца |
| Приобретенные пороки сердца (митральный стеноз, аортальный стеноз) | Одышка при физической нагрузке, кашель, боль в груди, головокружение, обмороки | Эхокардиография, электрокардиография, рентгенография грудной клетки, катетеризация сердца |
| Ишемическая болезнь сердца (инфаркт миокарда) | Одышка, боль в груди, тахикардия, снижение артериального давления | Эхокардиография, электрокардиография, коронарография, анализы крови (маркеры повреждения миокарда) |
| Кардиомиопатии (дилатационная, гипертрофическая) | Одышка, утомляемость, отеки нижних конечностей, аритмии | Эхокардиография, электрокардиография, биопсия миокарда |
| Легочная гипертензия | Одышка, цианоз, боль в груди, кашель | Эхокардиография, катетеризация сердца, компьютерная томография легких |
| Тромбоэмболия легочной артерии | Острая одышка, боль в груди, кашель с кровью, цианоз | Эхокардиография, компьютерная томография легких, ангиография легочной артерии |
| Хроническая обструктивная болезнь легких (ХОБЛ) | Одышка, кашель, выделение мокроты | Спирометрия, рентгенография грудной клетки |
| Сепсис | Одышка, тахикардия, лихорадка, снижение артериального давления | Анализы крови (лейкоцитоз, С-реактивный белок), посев крови |
Причины развития острой правожелудочковой недостаточности
Острое легочное сердце не возникает без причины; это состояние всегда является следствием определенных заболеваний, перечисленных ниже.
1. Внезапные состояния или обострения хронических заболеваний дыхательных путей и легких, при которых гипоксия (недостаток кислорода), вызванная дыхательной недостаточностью, ухудшает функционирование правого желудочка:
- Затянувшийся приступ бронхиальной астмы или астматический статус. Это приводит к резкому увеличению нагрузки на правый желудочек по объему и давлению, что вызывает растяжение его стенок и, в сочетании с гипоксией, приводит к серьезным гемодинамическим нарушениям.
- Серьезное обострение хронической обструктивной болезни легких (ХОБЛ), вызывающее острый приступ бронхообструкции.
- Тяжелое течение пневмонии, приводящее к выраженной дыхательной недостаточности.
- Сдавление легкого в плевральной полости воздухом или жидкостью (пневмо- или гидроторакс соответственно). Это повышает давление в легочных артериях здорового легкого, увеличивая нагрузку на правые отделы сердца и снижая его сократительную способность.
2. Острые сердечно-сосудистые заболевания:
- Внезапная закупорка легочной артерии тромботическими массами (тромбоэмболия), особенно при массивном поражении, что вызывает резкое развитие легочной гипертензии.
- Острый миокардит (воспаление), преимущественно затрагивающий сердечную мышцу правого желудочка.
- Трансмуральное поражение миокарда при остром инфаркте, локализованном в основном в правом желудочке.
Правожелудочковая недостаточность — это состояние, при котором правый желудочек сердца не справляется с насосной функцией, что приводит к недостаточному кровоснабжению легких и других органов. Причинами могут быть заболевания легких, такие как хроническая обструктивная болезнь легких, или сердечно-сосудистые патологии, включая ишемическую болезнь. Симптомы включают одышку, отеки, усталость и учащенное сердцебиение. Существует несколько форм заболевания, включая острую и хроническую недостаточность, каждая из которых требует индивидуального подхода к лечению. Диагностика основывается на клиническом обследовании, ЭКГ, эхокардиографии и рентгенографии грудной клетки. Лечение может включать медикаментозную терапию, направленную на улучшение работы сердца и устранение причин, а в тяжелых случаях может потребоваться хирургическое вмешательство. Важно своевременно обращаться к врачу для предотвращения осложнений.

Проявления острой формы
Появление симптомов острого состояния у пациента может происходить в течение нескольких минут, часов или даже дней с момента начала основного заболевания. Помимо проявлений со стороны дыхательной системы, таких как удушье, кашель с трудноотделяемой мокротой и свистящие дыхательные звуки, у пациента быстро усиливается одышка. Частота дыхательных движений может достигать 30-40 в минуту и более. Также наблюдается сухой, изнуряющий кашель с примесью крови. При венозном застое в системе печеночной вены возникает болевой синдром в правом подреберье и животе из-за увеличения объема крови в печеночных сосудах. Кожа пациента может приобретать синеватый оттенок, особенно в области губ, носа, кончиков пальцев и ушей. Артериальное давление может значительно снижаться, что приводит к коллапсу и шоку.
При сердечно-сосудистых заболеваниях могут наблюдаться боли в области сердца, как справа, так и слева, а также повышение температуры тела при миокардитах и другие специфические симптомы.
При легочной тромбоэмболии, помимо учащенного дыхания, пациент может испытывать сильные боли в грудной клетке. При массивном поражении наблюдается посинение кожи лица, шеи и груди, четко очерченное по условной линии, проведенной между сосками.
Диагностика
Хотя основные клинические проявления позволяют врачу быстро заподозрить диагноз, часто требуется провести дополнительные исследования. Диагностика должна осуществляться одновременно с оформлением пациента в стационар, так как необходимо экстренное лечение.
Среди методов диагностики, позволяющих оперативно подтвердить диагноз на уровне скорой помощи и в приемном отделении, выделяются следующие:
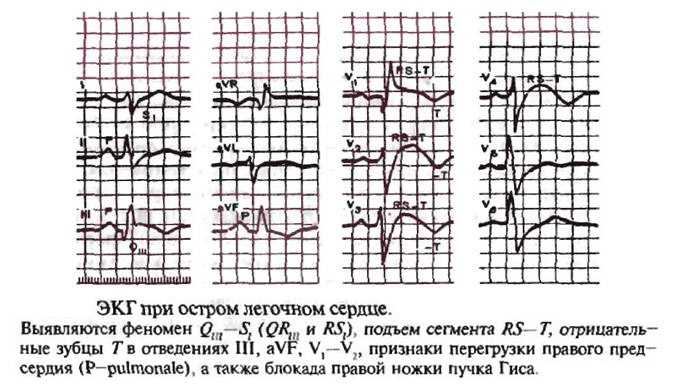
- Электрокардиограмма — помогает выявить признаки перегрузки правого желудочка (отрицательные зубцы Т в правых грудных отведениях и/или по нижней стенке левого желудочка) и полную или частичную блокаду правой ножки пучка Гиса. Также определяются критерии тромбоэмболии, известные как “синдром SIQIII” (глубокий зубец S в I отведении и глубокий зубец Q в III отведении). Почти всегда на кардиограмме видно перегрузку правого предсердия — Р pulmonale (пульмонале) — высокий, острый зубец Р во всех отведениях.
- Рентгенография грудной клетки эффективно выявляет воспалительные процессы, гидроторакс и пневмоторакс, а также отек легких при остром недостаточности, затрагивающем как правые, так и левые отделы.
- УЗИ внутренних органов является информативным методом при застое крови в печени, когда болевой синдром в правом подреберье может быть единственным признаком приближающейся острой правожелудочковой недостаточности.
После госпитализации пациента в кардиологическое или пульмонологическое отделение (в зависимости от основного заболевания) и стабилизации его состояния проводятся эхокардиоскопия, суточное мониторирование артериального давления и ЭКГ, анализ крови на тропонины, креатинфосфокиназу и ее фракции (КФК, КФК-МВ при подозрении на острый инфаркт), анализ крови на Д-димеры (при подозрении на тромбоэмболию), а также исследование функции внешнего дыхания (ФВД) при бронхиальной астме или хроническом обструктивном бронхите.
В каждом конкретном случае дополнительное обследование для выявления причины определяется индивидуально. Однако для подтверждения острой правожелудочковой недостаточности как синдромального диагноза в большинстве случаев достаточно клинического осмотра и первых двух методов диагностики.

Неотложная помощь при острой правожелудочковой недостаточности
Эффективность лечения данного заболевания достигается только при сочетании симптоматической терапии с лечением основного недуга.
Перед прибытием бригады скорой помощи пациента следует разместить в комнате с открытым окном. Если больной бессознателен, его укладывают на спину с приподнятым верхом тела, подложив подушки под голову. Если пациент в сознании и может сообщить о своих заболеваниях, ему следует принять привычные лекарства. Например, при приступе бронхиальной астмы рекомендуется использовать ингаляторы, такие как сальбутамол или беродуал.
С началом работы бригады скорой помощи начинается оксигенотерапия (подача кислорода через маску). При астме вводят преднизолон и эуфиллин внутривенно; при инфаркте – наркотические анальгетики внутривенно и нитроглицерин под язык; при тромбоэмболии – гепарин и фибринолитики, такие как стрептокиназа.
В реанимационном, кардиологическом или пульмонологическом отделении продолжается начатая терапия. Например, при пневмонии назначаются антибиотики, а при пневмо- или гидротораксе часто выполняется плевральная пункция – прокол кожи и межреберных мышц для удаления воздуха или жидкости. После стабилизации состояния пациента подбирается оптимальная терапия для предотвращения прогрессирования тяжелых форм хронической недостаточности и профилактики легочного сердца.
Этиологические факторы хронической формы правожелудочковой недостаточности
Патогенез хронической недостаточности правого желудочка имеет свои особенности по сравнению с острыми состояниями. Длительное развитие легочного сердца может быть вызвано заболеваниями, такими как хроническая обструктивная болезнь легких, бронхиальная астма, частые бронхиты, рецидивирующие пневмонии, муковисцидоз, бронхоэктатическая болезнь и саркоидоз легких. Среди сердечно-сосудистых причин выделяются хронические пороки аортального и трикуспидального клапанов, не подлежащие хирургическому лечению, постинфарктный кардиосклероз в правом желудочке и кардиосклероз после миокардита.
Наиболее распространенной причиной хронического легочного сердца является систолическая или диастолическая дисфункция левого желудочка. Прогрессирование хронической левожелудочковой недостаточности приводит к застою крови в обоих кругах кровообращения, что вызывает накопление жидкости в легких и других органах. Это проявляется у пациента одышкой и отеками.
Отечность может наблюдаться на голенях и стопах, а при дальнейшем прогрессировании — на коже рук, бедер, наружных половых органов, лица и в подкожно-жировой клетчатке живота. Также может увеличиваться объем живота из-за кровенаполнения печени и наличия жидкости в брюшной полости (асцит). На тяжелых стадиях недостаточности может развиться необратимое поражение печени, такое как цирроз, что сопровождается желтухой, потерей веса, увеличением живота, кровоточивостью кожи и слизистых оболочек, а также расширением вен вокруг пупка, известным как “голова медузы”.
Из-за повышенного давления в притоках верхней полой вены у пациента могут наблюдаться пульсирующие яремные вены на шее. Также характерны ухудшение памяти, снижение интеллекта и нарушения когнитивных функций, вызванные плохим венозным оттоком от головного мозга и его кислородным голоданием.
Для диагностики актуальны методы, такие как ЭКГ, рентгенография легких и эхокардиоскопия. Эхокардиоскопия обладает высокой информативностью, так как с помощью ультразвука можно оценить не только структурные особенности сердца, но и параметры сократительной функции правого желудочка и его размеры. На основе этих данных, а также результатов ЭХО-КС в динамике, врач сможет сделать прогноз для пациента.
Кроме указанных методов диагностики, при вторичном поражении почек и печени рекомендуется проводить УЗИ внутренних органов для выявления изменений в их паренхиме, а также оценивать их функциональную деятельность с помощью биохимического анализа крови, включая уровень мочевины, креатинина, печеночные пробы и билирубин.
Лечение правожелудочковой недостаточности
При лечении хронической недостаточности, как и в острых состояниях, важна правильная терапия. Для пациентов с заболеваниями органов дыхания необходимо адаптировать лечение, чтобы минимизировать количество обострений как в месячном, так и в годовом разрезе. Это также поможет улучшить функцию легких и обеспечить достаточное поступление кислорода к внутренним органам, особенно к головному мозгу.
Пациентам с сердечными заболеваниями рекомендуется корректировать пороки сердца. Важно определить момент, когда операция становится необходимой, но еще не противопоказанной. Оптимальное время для вмешательства устанавливает кардиохирург, который наблюдает за состоянием пациента.
Кроме этиологической терапии, пациентам с хронической сердечной правожелудочковой недостаточностью требуется постоянное применение определенных медикаментов. Это необходимо, так как без этих препаратов быстро наступает декомпенсация, из которой пациента можно вывести только в стационаре, но ухудшение функции сердца может сохраняться. Среди таких медикаментов наиболее эффективны диуретики (фуросемид, верошпирон, диувер и другие), антагонисты кальциевых каналов (верапамил, диалтиазем, амлодипин) и нитраты (нитросорбид, моночинкве). Эти препараты уменьшают приток крови к правому предсердию и способствуют расширению периферических сосудов, включая сосуды легких, что снижает легочную гипертензию.
Прогноз
На вопрос о том, как долго могут жить люди с диагнозом правожелудочковой недостаточности, можно ответить, что это возможно при условии своевременной неотложной помощи в острых ситуациях и строгого соблюдения предписаний врача по приему медикаментов в случае хронической формы заболевания.
Прогноз зависит от особенностей основного заболевания, его тяжести и продолжительности. Например, при массивной тромбоэмболии легочной артерии прогноз может быть неопределенным. Однако при успешном лечении перспективы для жизни и здоровья становятся более оптимистичными.
Вопрос-ответ
Каковы причины правожелудочковой недостаточности?
Причинами развития правожелудочковой недостаточности наиболее часто являются заболевания сердца (врожденные пороки сердца, инфаркт правого желудочка, левожелудочковая недостаточность), заболевания легких (хронические обструктивные заболевания легких, интерстициальное поражение легких).
Каковы симптомы правосторонней сердечной недостаточности?
Правосторонняя сердечная недостаточность. Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани.
Какие симптомы характерны для клиники острой правожелудочковой недостаточности?
При правожелудочковой недостаточности наиболее общими симптомами бывают отеки в области лодыжек и усталость. Иногда больные ощущают переполнение в брюшной полости или шее.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как высокое кровяное давление, диабет или сердечно-сосудистые заболевания. Раннее выявление правожелудочковой недостаточности может значительно улучшить прогноз и качество жизни.
СОВЕТ №2
Обратите внимание на свое питание. Употребление продуктов с низким содержанием натрия и высоким содержанием калия может помочь снизить нагрузку на сердце. Включите в рацион больше фруктов, овощей и цельнозерновых продуктов.
СОВЕТ №3
Занимайтесь физической активностью, подходящей для вашего состояния. Умеренные физические нагрузки, такие как прогулки или плавание, могут улучшить работу сердца и общее самочувствие. Обязательно проконсультируйтесь с врачом перед началом новой программы тренировок.
СОВЕТ №4
Следите за симптомами и не игнорируйте их. Если вы заметили одышку, отеки или усталость, обратитесь к врачу. Эти симптомы могут указывать на ухудшение состояния и требуют немедленного внимания.