Как протекает посттромбофлебитический синдром?
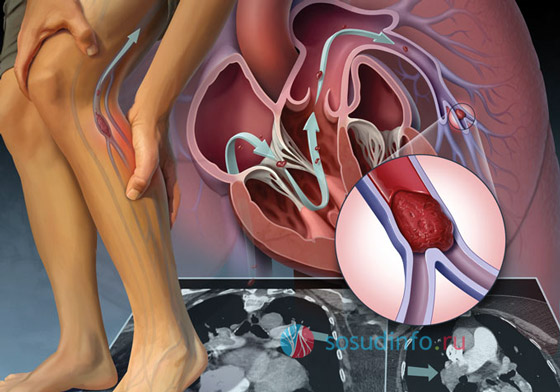
Развитие заболевания во многом зависит от поведения тромба, образующегося в просвете пораженной вены. В большинстве случаев тромбоз глубоких вен заканчивается частичным или полным восстановлением нормальной венозной проходимости. Однако в более серьезных случаях возможно полное закрытие венозного просвета.
Уже на второй неделе после образования тромба начинается его постепенное рассасывание и замещение просвета соединительной тканью. Этот процесс может завершиться полным или хотя бы частичным восстановлением поврежденной области вены и длиться от двух-четырех месяцев до трех и более лет.
В результате воспалительно-дистрофических изменений в ткани вена становится жесткой и склерозированной, а ее клапаны могут полностью разрушаться. Вокруг вены продолжается развитие сдавливающего фиброза.
Заметные органические изменения в клапанах и стенках вен могут привести к нежелательным последствиям, таким как патологическое перенаправление крови «сверху вниз». Это вызывает значительное увеличение венозного давления в области голеней, расширение клапанов и развитие острого венозного недостатка в перфорантных венах. Данный процесс может усугубить венозную недостаточность.
Посттромбофлебитический синдром нижних конечностей опасен рядом негативных изменений, которые могут стать необратимыми. Развивается статическая и динамическая венозная гипертензия. Это негативно сказывается на работе лимфатической системы. Ухудшается лимфовенозная микроциркуляция, увеличивается проницаемость капилляров. У пациента часто наблюдаются сильные отеки тканей, венозная экзема и склероз кожи с поражением подкожной клетчатки. На поврежденной коже могут возникать трофические язвы.
Посттромбофлебитический синдром представляет собой сложное состояние, возникающее после перенесенной тромбозной болезни вен. Врачи отмечают, что его признаки могут варьироваться от легкой отечности и болей в ногах до более серьезных проявлений, таких как трофические изменения кожи. Течение заболевания часто хроническое, что требует от пациентов постоянного контроля и соблюдения рекомендаций специалистов.
Диагностика включает в себя клинический осмотр, ультразвуковое исследование вен и, при необходимости, дополнительные методы визуализации. Лечение, по мнению врачей, должно быть комплексным и включать как консервативные методы — компрессионную терапию и медикаментозное лечение, так и хирургические вмешательства в тяжелых случаях. Важно, чтобы пациенты понимали необходимость регулярного наблюдения у врача для предотвращения осложнений и улучшения качества жизни.

Симптомы болезни
При обнаружении любых симптомов заболевания важно незамедлительно обратиться к врачу для детального обследования и определения точного диагноза.
Ключевые признаки ПТФС:
- Сильные и длительные отеки, которые не проходят;
- Сосудистые звездочки (сеточки);
- Небольшие подкожные бугорки в области отдельных вен;
- Судороги;
- Усталость и ощущение тяжести в ногах;
- Онемение и снижение чувствительности в конечностях;
- Чувство «ватных ног», особенно после длительного пребывания на ногах, усиливающееся во второй половине дня и к вечеру.
| Признак/Аспект | Описание/Характеристика | Методы диагностики/лечения |
|---|---|---|
| Признаки посттромбофлебитического синдрома (ПТФС) | Отек нижних конечностей (чаще голени), боль, чувство тяжести, судороги, изменение цвета кожи (цианоз, гиперпигментация), трофические нарушения (язвы, экзема), лимфостаз | УЗИ вен, флебография, лимфосцинтиграфия, допплерография |
| Стадии ПТФС | I стадия: незначительные отеки, боли; II стадия: выраженные отеки, трофические изменения кожи; III стадия: выраженные отеки, трофические язвы, лимфостаз | Клиническое обследование, оценка тяжести симптомов |
| Течение ПТФС | Хроническое, прогрессирующее заболевание. Симптомы могут усиливаться при физической нагрузке, длительном стоянии. Возможны периоды обострения и ремиссии. | Динамическое наблюдение, оценка эффективности лечения |
| Факторы риска развития ПТФС | Глубокий венозный тромбоз (ГВТ), травмы, операции на нижних конечностях, варикозная болезнь, ожирение, малоподвижный образ жизни, курение | Анамнез, клиническое обследование |
| Дифференциальная диагностика | Варикозная болезнь, лимфедема, артериальная недостаточность, другие заболевания вен | Клиническое обследование, инструментальные методы исследования |
| Консервативное лечение | Компрессионная терапия (эластичные бинты, компрессионные чулки), лимфодренажный массаж, физиотерапия (УВЧ, магнитотерапия), медикаментозная терапия (флеботоники, противовоспалительные препараты) | Оценка эффективности лечения, коррекция терапии при необходимости |
| Хирургическое лечение | В редких случаях – операции по коррекции венозного оттока, лимфовенозное анастомозирование | Показания к операции определяются индивидуально |
| Профилактика ПТФС | Профилактика ГВТ (ранняя мобилизация после операций, профилактическая антикоагулянтная терапия), лечение варикозной болезни, здоровый образ жизни, контроль веса | Индивидуальные рекомендации |
Клиническая картина болезни
Основой клинической картины посттромбофлебитического синдрома (ПТФБ) является хроническая венозная недостаточность различной степени выраженности, а также расширение подкожных вен и образование сосудистой сетки ярко-фиолетового, розоватого или синеватого цвета на пораженной области.
Эти сосуды играют ключевую роль в нормальном оттоке крови из тканей нижних конечностей. Однако на протяжении длительного времени заболевание может не проявляться.
Согласно статистике, лишь у 12% пациентов симптомы ПТФС нижних конечностей возникают в первый год после начала заболевания. Эта цифра постепенно увеличивается и к шести годам достигает 40-50%. При этом у примерно 10% пациентов к этому времени уже диагностируются трофические язвы.
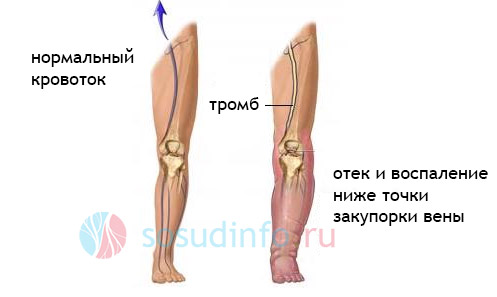
Одним из первых и наиболее заметных симптомов посттромбофлебитического синдрома является выраженная отечность голени. Обычно она возникает после острого венозного тромбоза, когда восстанавливается проходимость вен и формируются коллатеральные пути.
Со временем отечность может немного уменьшаться, но редко исчезает полностью. Она может локализоваться как в дистальных отделах конечностей, например, в голени, так и в проксимальных, например, в бедре.
Отечность может развиваться:
- За счет мышечного компонента, когда пациент замечает увеличение объема икроножных мышц. Это проявляется, например, в затруднении при застегивании молнии на сапоге.
- Из-за задержки оттока жидкости в мягких тканях, что приводит к искажению анатомических структур конечностей. Например, наблюдается сглаживание ямочек по обе стороны лодыжки и отечность тыльной части стопы.
В зависимости от наличия симптомов выделяют четыре клинические формы ПТФБ:
- Отечно-болевая,
- Варикозная,
- Язвенная,
- Смешанная.
Динамика отечности при ПТФБ схожа с отеком, возникающим при прогрессирующей варикозной болезни. Увеличение объема мягких тканей обычно наблюдается вечером. Пациенты часто замечают, что обувь, которая утром была удобной, становится тесной. Чаще всего поражается левая нижняя конечность, и отек на ней может быть более выраженным, чем на правой.
На коже остаются следы от надавливания, резинок носок и гольф, а также от неудобной обуви, которые долго не исчезают.
Утром отечность, как правило, уменьшается, но не исчезает полностью. Ей сопутствует постоянное чувство усталости и тяжести в ногах, желание «потянуть» конечность, а также сковывающая или ноющая боль, усиливающаяся при длительном нахождении в одном положении.
Боль имеет тупой, ноющий характер. Это не слишком интенсивные тянущие и распирающие ощущения в конечностях, которые можно немного облегчить, приняв горизонтальное положение и подняв ноги выше уровня туловища.
Иногда боль может сопровождаться судорогами в конечностях, чаще всего ночью или если пациент долго находится в неудобной позе, создающей нагрузку на пораженную область (стоя, ходьба и т.д.). Также боль может отсутствовать, проявляясь только при пальпации.
При прогрессирующем посттромбофлебитическом синдроме, затрагивающем нижние конечности, у 60-70% пациентов наблюдается повторное варикозное расширение глубоких вен. У большинства пациентов характерен рассеянный вид расширения боковых ветвей, что касается главных венозных стволов голени и стопы. Гораздо реже фиксируются изменения в структуре стволов малой или большой подкожной вены.
Посттромбофлебитический синдром является одной из причин развития тяжелых и быстро прогрессирующих трофических расстройств, для которых характерно раннее появление венозных трофических язв.
Язвы обычно локализуются на внутренней поверхности голени и на внутренней стороне лодыжек. Перед их появлением могут происходить заметные изменения кожного покрова.
Среди них:
- Потемнение и изменение цвета кожи;
- Гиперпигментация, вызванная просачиванием эритроцитов и их дегенерацией;
- Уплотнение кожи;
- Воспалительный процесс на кожных покровах и в глубоких слоях подкожной клетчатки;
- Появление белесых, атрофированных участков тканей;
- Непосредственное появление язвы.
Посттромбофлебитический синдром (ПТФС) вызывает множество обсуждений среди пациентов и специалистов. Люди, столкнувшиеся с этой проблемой, отмечают разнообразные признаки, включая отеки, боль и тяжесть в ногах. Течение заболевания может быть хроническим, что значительно ухудшает качество жизни. Многие пациенты делятся опытом диагностики, которая часто включает ультразвуковое исследование вен и клинические тесты. Лечение ПТФС обычно комплексное: помимо медикаментов, врачи рекомендуют компрессионные чулки и физическую активность. Важно, чтобы пациенты не игнорировали симптомы и обращались за помощью, так как ранняя диагностика и адекватная терапия могут существенно улучшить состояние и предотвратить осложнения.

Видео: мнение специалиста о тромбозе и его последствиях
Диагностика заболевания
Диагноз посттромбофлебитического синдрома (ПТФС) устанавливается только квалифицированным врачом в медицинском учреждении после детального обследования и необходимых диагностических процедур.
Чаще всего пациентам назначают:
- Флебосцинтиграфию,
- Рентгенконтрастное исследование,
- Процедуры для дифференциальной диагностики.
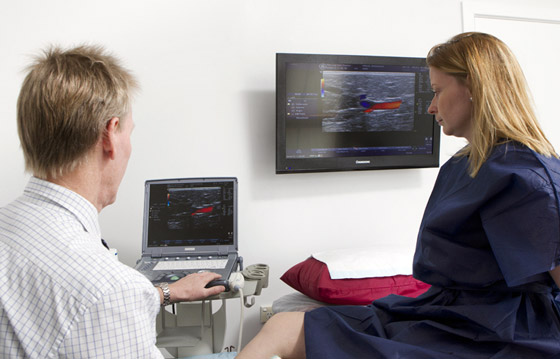
Несколько лет назад, помимо общей клинической картины, активно использовались функциональные тесты для оценки состояния пациента. Однако в настоящее время это уже не актуально. Современная диагностика ПТФС и тромбоза глубоких вен осуществляется с помощью ультразвукового ангиосканирования с цветным картированием кровотока. Этот метод точно определяет наличие повреждений вен, их непроходимость и тромбообразования. Кроме того, исследование помогает оценить функциональное состояние вен: скорость кровотока, наличие аномального кровотока и работоспособность венозных клапанов.
По результатам ультразвукового исследования можно выявить:
- Основные признаки тромбообразования;
- Процесс реканализации (восстановление проходимости вен);
- Характер, плотность и давность тромбообразований;
- Облитерацию – практически полное отсутствие просвета и невозможность кровотока;
- Увеличение плотности стенок вен и окружающих тканей;
- Признаки дисфункции клапанов и другие аспекты.
Ключевые цели ультразвукового ангиосканирования (УЗАС) при ПТФС включают:
- Первоначальную фиксацию частоты и наличия посттромботических изменений в тканях;
- Оценку динамики происходящих процессов;
- Мониторинг изменений венозной системы и этапов восстановления проходимости вен;
- Исключение повторного возникновения заболевания;
- Общую оценку состояния вен и перфорантов.

Лечение посттромбофлебитического синдрома
Лечение посттромбофлебитического синдрома в основном проводится с использованием консервативных методов. В настоящее время применяются следующие подходы к терапии:
- Компрессионная терапия;
- Изменение образа жизни;
- Комплексы лечебной физкультуры и гимнастики;
- Физиотерапевтические процедуры;
- Фармакотерапия;
- Хирургическое вмешательство (эктомия);
- Местное лечение.
Консервативные методы лечения посттромбофлебитического синдрома являются предпочтительными. Если они не дают ожидаемого эффекта, возможно применение реконструктивной хирургии или эктомии, что подразумевает удаление сосудов, не участвующих в кровообращении или имеющих проблемы с клапанами.
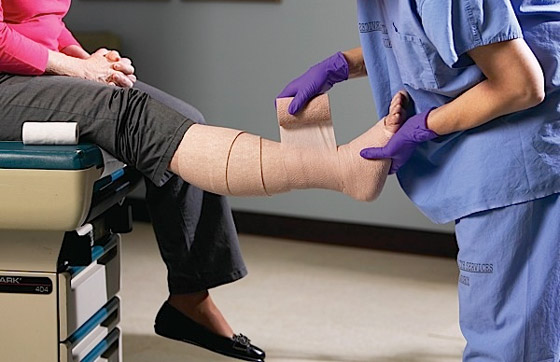
Основой консервативного лечения ПТФБ является компрессионная терапия, направленная на снижение венозного давления в поверхностных тканях голени и стопы. Компрессия вен достигается с помощью специального белья, такого как эластичные колготы, чулки или бинты с различной степенью растяжимости.
Параллельно с компрессионными методами используется медикаментозное лечение ПТФС глубоких вен. Оно направлено на повышение венозного тонуса, восстановление лимфодренажа, устранение микроциркуляторных нарушений и подавление воспалительных процессов.
Предотвращение рецидива заболевания
Пациентам, успешно завершившим лечение тромбоза и постфлебитического синдрома, рекомендуется пройти курс антикоагулянтной терапии с использованием как прямых, так и непрямых антикоагулянтов. В этом контексте целесообразно применять гепарин, фраксипарин, фондапаринукс, варфарин и другие препараты.
Продолжительность терапии определяется индивидуально, учитывая причины заболевания и наличие факторов риска. Если тромбоз возник из-за травмы, хирургического вмешательства, острого заболевания или длительного ограничения подвижности, курс лечения обычно составляет от трех до шести месяцев.
При идиопатическом тромбозе антикоагулянты следует принимать не менее шести-восьми месяцев, в зависимости от индивидуальных характеристик пациента и вероятности рецидива. При рецидивирующем тромбозе и наличии ряда факторов риска курс лечения может быть значительно продлен, а в некоторых случаях — пожизненным.
Резюме
Диагноз постфлебитического синдрома ставится при наличии сочетания ключевых признаков хронической венозной недостаточности нижних конечностей. Этот синдром проявляется такими симптомами, как боли, быстрая утомляемость, отеки, трофические нарушения и компенсаторное варикозное расширение вен.
Постфлебитическая болезнь чаще всего развивается после перенесенного тромбофлебита, связанного с поражением глубоких вен, или на фоне самой болезни. По статистике, более 90% пациентов с этим синдромом имеют в анамнезе тромбофлебит или тромбоз глубоких вен.
Основные причины развития постфлебитического синдрома заключаются в значительных морфологических изменениях в глубоких венах. Эти изменения проявляются в неполном восстановлении нормального кровотока, разрушении венозных клапанов и затруднении венозного оттока. В результате возникают вторичные изменения, которые сначала носят функциональный характер, а затем приводят к органическим изменениям, затрагивающим лимфатическую систему и мягкие ткани конечностей.
Видео: как вылечить флеботромбоз?
Вопрос-ответ
Как лечить посттромботическую болезнь?
На сегодняшний день полноценного лечения посттромботической болезни просто не существует. Максимум, что могут предложить врачи-флебологи, — это облегчить состояние человека, для чего выписывают специализированные лекарственные препараты, направленные на профилактику ПТБ.
Что характерно для посттромбофлебитического синдрома?
Симптомы посттромбофлебитической болезни. Основные симптомы: боль, отёк, вторичное варикозное расширение подкожных вен на голени и бедре, пигментация и истончение кожных покровов. Беспокоят распирающие боли в икроножных мышцах, чувство тяжести, нередки судороги.
Помогают ли физические упражнения при посттромботическом синдроме?
Физические упражнения являются эффективным методом лечения артериальной перемежающейся хромоты, а также могут улучшить состояние при посттромботическом синдроме.
Можно ли вылечить ПТФС?
Посттравматический стрессовый синдром (ПТФС) можно эффективно лечить, но полное излечение не всегда возможно. Методы лечения включают психотерапию, такие как когнитивно-поведенческая терапия, и медикаментозную терапию, которая может помочь снизить симптомы. Важно обратиться к специалисту для индивидуального подхода и поддержки.
Советы
СОВЕТ №1
Регулярно проверяйте состояние своих вен. Если у вас есть предрасположенность к тромбофлебиту или вы уже перенесли это заболевание, важно регулярно проходить обследования у врача. Это поможет выявить возможные осложнения на ранней стадии.
СОВЕТ №2
Следите за своим образом жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек могут значительно снизить риск развития посттромбофлебитического синдрома. Уделяйте внимание активному отдыху и избегайте длительного сидения или стояния на одном месте.
СОВЕТ №3
Используйте компрессионные чулки. Они помогают улучшить кровообращение и снижают отечность. Консультируйтесь с врачом о выборе подходящего уровня компрессии и носите чулки в течение дня, особенно если у вас есть предрасположенность к венозным заболеваниям.
СОВЕТ №4
Не игнорируйте симптомы. Если вы заметили отеки, боль или тяжесть в ногах, немедленно обратитесь к врачу. Раннее обращение за медицинской помощью может предотвратить развитие серьезных осложнений и улучшить качество вашей жизни.