Причины
Этиология и патогенез панцитопении
Этиология и патогенез панцитопении остаются недостаточно изученными. Существует несколько теорий, объясняющих происхождение этого заболевания: генетическая, вирусная, токсическая, гормональная и другие. Каждая из них вносит свой вклад в развитие недуга, однако основным считается иммунный дисбаланс.
Иммунный дисбаланс, возникающий как в утробе матери, так и после рождения, является основой данного патологического состояния. Организм начинает воспринимать свои собственные клетки как чуждые и уничтожает их. При нарушении механизма распознавания клеток они становятся антигенами, на которые вырабатываются аутоантитела. В результате этого процесса развивается аутоиммунное заболевание.
Определение точной причины недуга — важный этап в диагностике и лечении, от которого зависит прогноз выздоровления.
Панцитопения представляет собой состояние, характеризующееся снижением всех трех типов клеток крови: эритроцитов, лейкоцитов и тромбоцитов. Врачи выделяют несколько видов панцитопении, включая гипопластическую, апластическую и гиперспленизм. Причины возникновения могут быть разнообразными: от аутоиммунных заболеваний и инфекций до воздействия токсинов и лекарств. Симптомы панцитопении включают слабость, утомляемость, частые инфекции и кровотечения. Лечение зависит от причины заболевания и может включать переливание крови, иммуносупрессивную терапию или трансплантацию костного мозга. Важно, чтобы пациенты с панцитопенией находились под наблюдением специалистов для своевременной диагностики и коррекции лечения.

Факторы, подавляющие функции органов кроветворения и способствующие развитию панцитопении:
- химиотерапия и радиотерапия,
- использование определенных медикаментов,
- наследственная предрасположенность,
- гормональные нарушения,
- воздействие радиоактивного излучения,
- онкологические заболевания,
- вирусные инфекции,
- увеличение селезенки,
- увеличение лимфатических узлов,
- аутоиммунные расстройства,
- экологические катастрофы,
- отравление тяжелыми металлами,
- кровотечения и хроническая потеря крови.
Под воздействием неблагоприятных эндогенных факторов нарушается функционирование костного мозга у людей с генетической предрасположенностью. В этом органе образуются и хранятся полипотентные стволовые клетки, которые являются предшественниками всех клеток крови. Стволовые клетки активно делятся и формируют различные типы форменных элементов. Сначала появляются морфологически неразличимые клетки, идентичные друг другу. В процессе постоянного деления они приобретают уникальные свойства и характеристики. Так формируются миелоидные и лимфоидные клеточные линии. Из них развиваются бластные формы, которые, продолжая делиться, дифференцируются и созревают в полноценные клетки.
Из костного мозга форменные элементы попадают в кровеносное русло. При нарушении функции органа в кровь попадают бласты, которые легко определяются по результатам гемограммы. У пациентов наблюдается снижение количества клеток крови, формирующихся из пораженного ростка. Если дисфункция мозга произошла на более раннем этапе, когда бластные клетки еще не сформировались, в крови снижается количество всех клеточных элементов. Панцитопения обычно возникает при гипопластических процессах в костном мозге, когда размеры органа значительно меньше нормы.
| Аспект Панцитопении | Описание | Примечания |
|---|---|---|
| Что такое панцитопения? | Состояние, характеризующееся снижением количества всех трех основных типов клеток крови в костном мозге: эритроцитов (красных кровяных телец), лейкоцитов (белых кровяных телец) и тромбоцитов (кровяных пластинок). | Это не самостоятельное заболевание, а симптом основного патологического процесса. |
| Виды панцитопении (по причинам) | * Апластическая анемия: Повреждение или разрушение стволовых клеток костного мозга. * Инфильтративные заболевания: Замещение нормальной костной ткани опухолевыми клетками (лейкемия, лимфома) или другими клетками (фиброз, гранулематоз). * Аутоиммунные заболевания: Иммунная система атакует клетки костного мозга. * Инфекционные заболевания: Вирусные (ВИЧ, гепатит, цитомегаловирус), бактериальные или паразитарные инфекции. * Медикаментозная панцитопения: Побочный эффект некоторых лекарственных препаратов (например, химиотерапия). * Дефицит витаминов и минералов: Недостаток фолиевой кислоты, витамина B12, меди. * Другие причины: Лучевая терапия, генетические заболевания (например, синдром Фанкони). |
Классификация не всегда четкая, возможны комбинированные причины. |
| Симптомы панцитопении | * Анемия: Усталость, слабость, бледность кожи, одышка, головокружение. * Лейкопения: Повышенная восприимчивость к инфекциям, лихорадка, частые инфекционные заболевания. * Тромбоцитопения: Кровотечения (носовые, десневые), синяки, кровоподтеки, длительное кровотечение при порезах. |
Симптомы могут варьироваться в зависимости от степени снижения количества клеток крови. |
| Лечение панцитопении | Зависит от причины: * Коррекция дефицита витаминов и минералов. * Прекращение приема лекарственных препаратов, вызывающих панцитопению. * Иммуносупрессивная терапия (при аутоиммунных заболеваниях). * Трансплантация костного мозга (при тяжелой апластической анемии). * Лечение основного заболевания (например, онкологического). * Поддерживающая терапия: Переливание крови, антибиотики (при инфекциях). |
Лечение направлено на устранение причины панцитопении и облегчение симптомов. |
Симптоматика
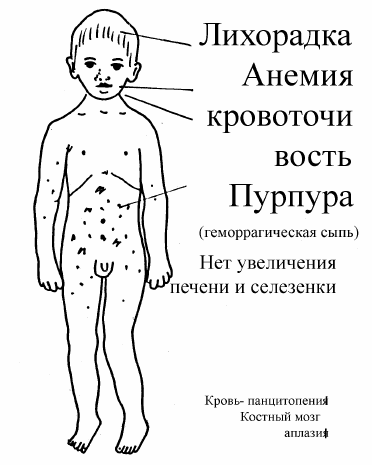
Клинические проявления панцитопении включают признаки анемии, воспалительных процессов и повышенную предрасположенность к кровотечениям. Эти симптомы возникают из-за значительного снижения количества клеток крови, отвечающих за различные функции.
Тромбоциты играют ключевую роль в предотвращении кровотечений и являются важным компонентом системы гемостаза. Они обеспечивают питание клеток эндотелия — внутреннего слоя кровеносных сосудов.
При тромбоцитопении наблюдаются следующие изменения:
- увеличивается время свертывания крови,
- возникают частые носовые, десневые и маточные кровотечения,
- повышается хрупкость сосудов,
- на коже появляются гематомы даже от легкого давления или трения,
- может возникать гематурия и кровохарканье,
- развивается геморрагический диатез.
Эритроциты отвечают за транспортировку кислорода. Они доставляют кислород к органам и тканям, обеспечивая непрерывный газообмен. Недостаток эритроцитов приводит к гипоксии, что проявляется рядом анемических симптомов:
- головокружение,
- мушки перед глазами,
- вялость,
- шум в ушах,
- снижение физической активности,
- слабость,
- бледность кожи,
- повышенная утомляемость,
- ощущение разбитости,
- выпадение волос,
- ломкость ногтей,
- мышечная слабость,
- одышка и тахикардия,
- глухость сердечных тонов,
- систолический шум.
Лейкоциты и лимфоциты играют важную роль в поддержании иммунной системы и защите организма от патогенных микроорганизмов. При недостатке этих клеток у пациентов часто развиваются инфекции, которые могут затягиваться, склонны к генерализации и плохо поддаются лечению. Лейкопения может проявляться острым сепсисом и приводить к язвенно-некротическим процессам на коже и слизистых оболочках.
Симптомы панцитопении на начальных стадиях могут быть слабо выражены. Постепенно заболевание прогрессирует, и клинические проявления становятся более заметными. Эффективность лечения во многом зависит от стадии заболевания. Терапевтические меры, проведенные на ранних этапах, как правило, оказываются наиболее результативными. Острая форма болезни может длиться около месяца и часто заканчивается летальным исходом. Хроническая панцитопения, в свою очередь, имеет более благоприятный прогноз и менее выраженные симптомы.
Панцитопения — это состояние, характеризующееся снижением всех трех типов клеток крови: эритроцитов, лейкоцитов и тромбоцитов. Люди, столкнувшиеся с этой проблемой, часто отмечают усталость, частые инфекции и склонность к кровотечениям. Причины панцитопении могут быть разнообразными: от аутоиммунных заболеваний и инфекций до воздействия токсинов и некоторых лекарств. В зависимости от причины выделяют несколько видов панцитопении, включая гипопластическую и апластическую. Лечение зависит от основного заболевания и может включать переливание крови, применение кортикостероидов или иммуносупрессоров, а в тяжелых случаях — трансплантацию костного мозга. Важно своевременно обратиться к врачу для диагностики и назначения адекватной терапии.

Диагностические мероприятия
Диагностика и лечение панцитопении находятся в компетенции врачей-гематологов. Определить наличие этого заболевания достаточно просто: нужно взять кровь из пальца пациента и провести подсчет клеток различных типов. Однако выяснить причину данного состояния значительно сложнее.
Специалисты проводят опрос пациентов, внимательно выслушивая их жалобы. Они выясняют, когда появились клинические симптомы и как долго они наблюдаются. Для установления причин патологии собирается анамнез жизни пациента, обращая внимание на наличие заболеваний крови у близких, длительный прием токсичных препаратов и проведенные курсы лучевой или химиотерапии. Во время осмотра могут быть обнаружены болезненная бледность кожи, геморрагии и гематомы.
Дополнительные методы диагностики включают:
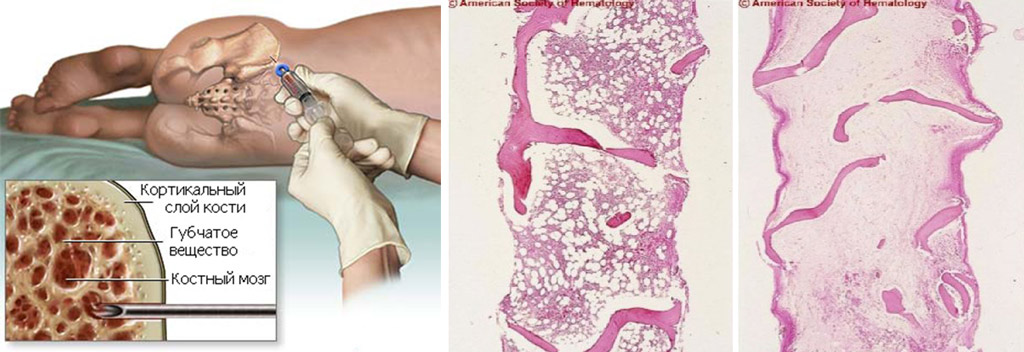
- Пункция костного мозга, выполняемая путем прокола грудины под местной анестезией. Полученный пунктат отправляется в лабораторию для цитогенетического анализа. У пациентов могут быть выявлены аномальные клетки и миелокариоциты, а также замещение кроветворной ткани рубцовой и жировой. В самых тяжелых случаях наблюдается гипоплазия костного мозга, что приводит к его неспособности производить полноценные клетки крови.
- Реакция Кумбса — тест, позволяющий выявить аутоантитела к собственным клеткам крови. При панцитопении аутоиммунного происхождения результат теста будет положительным.
- В общем анализе мочи может быть обнаружена гематурия.
- В биохимическом анализе крови оцениваются уровни холестерина, креатинина, мочевины и глюкозы.
Лечение
Пациенты с панцитопенией направляются в гематологическое отделение стационара. Их размещают в изолированном боксе и обеспечивают одноразовыми масками для предотвращения инфекционных заболеваний.
Лечение включает:
- Иммуносупрессивную терапию,
- Гемотрансфузионные процедуры,
- Хирургическое вмешательство,
- Симптоматическую медикаментозную терапию.
Для лечения назначают цитостатики, такие как «Циклопрен», «Экорал», «Консупрен», «Сандиммун». Основное лечение дополняется антитимоцитарными и антилимфоцитарными глобулинами, а также глюкокортикоидами: «Метилпреднизолоном», «Дексаметазоном», «Преднизолоном». Ожидаемый терапевтический эффект может проявляться не сразу, часто бывает слабым и требует повторного введения препаратов.
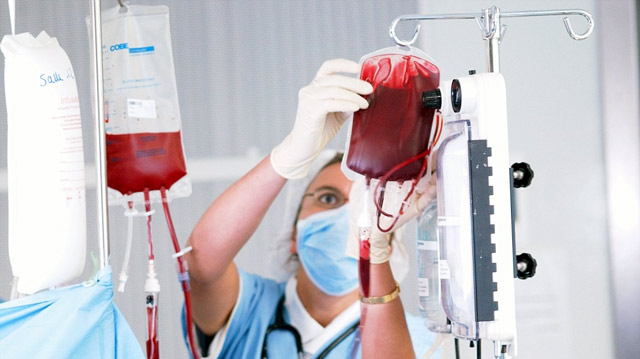
Легкие формы заболевания с умеренными симптомами обычно излечиваются без последствий. В более серьезных случаях проводится гемотрансфузия — пациентам переливают кровь, тромбоциты или эритроцитарную массу. Эта процедура необходима для восстановления нормального уровня форменных элементов. Если переливание крови оказывается недостаточно эффективным, переходят к хирургическому вмешательству.
Для трансплантации требуется донор. Наилучшие результаты дает материал от родных братьев или сестер, так как он лучше приживается и реже вызывает отторжение. Операция чаще всего проводится молодым людям, у которых выше шансы на выздоровление. После вмешательства назначают препараты, стимулирующие выработку необходимых элементов крови в костном мозге, такие как «Прокрит», «Филграстим», «Пелфилгастим», «Саргамостим», «Неуласта», «Леукин». Трансплантация костного мозга демонстрирует хорошие результаты — в 85% случаев пациенты выживают. Однако операция может осложняться отторжением трансплантата или развитием вторичного рака.
Симптоматическая терапия является важной частью лечения и направлена на устранение проявлений заболевания. Для снятия воспалительных процессов и борьбы с инфекциями применяются антибиотики. При наличии кровотечений и анемии используются гемостатические средства, а также внутривенно вводятся кровь и плазма. Эти состояния требуют коррекции медикаментами. Для контроля эффективности лечения у пациентов регулярно берут анализы крови.
Народная медицина предлагает множество средств для нормализации кроветворения. Однако такие методы должны использоваться только в качестве дополнения к основному лечению и с разрешения врача. Наиболее эффективными считаются:
- смесь чернослива, грецкого ореха, изюма, лимона, кураги и меда,
- настойка из сока алоэ, красного вина и меда,
- чай из шиповника и рябины,
- земляничный чай с шиповником,
- отвар из березы и крапивы,
- чесночная настойка на спирту,
- березовый отвар,
- настой из одуванчиков,
- настой из полыни.
Пациентам рекомендуется обогащать рацион полезными продуктами: гречкой, печенью, говядиной, яблоками, гранатами, картофелем, авокадо, тыквой и чесноком. Полезно употреблять свежевыжатые соки из овощей — свекольный, морковный, а также ягодные — абрикосовый, вишневый, смородиновый.

Профилактика
Мероприятия, способствующие предотвращению развития патологии:
- ведение здорового образа жизни,
- отказ от пагубных привычек,
- сбалансированное питание,
- защита организма от негативных внешних факторов,
- соблюдение мер безопасности при работе с токсичными веществами,
- использование респираторов и других средств индивидуальной защиты,
- контроль за приемом лекарственных средств,
- своевременное лечение инфекционных заболеваний,
- ежегодная диспансеризация с обязательным лабораторным обследованием.
Панцитопения — серьезное заболевание, которое без должного лечения может привести к летальному исходу. Важно предотвратить развитие осложнений. Для этого необходим качественный уход и постоянное наблюдение за пациентом. Длительная поддерживающая терапия может значительно улучшить прогноз. Исход панцитопении зависит от тяжести симптомов и времени начала лечения. Предотвратить заболевание проще, чем его лечить. Поэтому следует внимательно следить за своим здоровьем и при первых признаках недуга обращаться к врачу.
Видео: лекция о лечении апластических состояний
Кровь и её болезни, составляющие, исследования, биохимические показатели
Советы для читателей СосудИнфо предоставляют квалифицированные специалисты с медицинским образованием и практическим опытом в этой области.
Вопрос-ответ
Как лечить панцитопению?
Панцитопения диагностируется с помощью анализов крови и биопсии костного мозга. Лечение основывается на выявлении основной причины. В зависимости от факторов, вызвавших панцитопению, могут применяться переливания крови, лекарственные препараты, трансплантация костного мозга и другие специфические методы лечения.
Как долго можно жить с панцитопенией?
Многие люди с ПНГ живут десятилетиями. У людей с ПНГ, у которых развиваются тромбы в жизненно важных органах или развивается МДС (миелодиспластический синдром) или ОМЛ (острый миелоидный лейкоз), продолжительность жизни может быть короче. Существующие методы лечения ПНГ помогают людям с ПНГ жить дольше.
Что такое панцитопения?
Панцитопенией называют дефицит (различной степени) всех трех видов клеток крови – эритроцитов, лейкоцитов и тромбоцитов.
При каких анемиях в клиническом анализе крови может выявляться панцитопения?
Апластическая анемия (АА) — это неопухолевое заболевание системы крови. Основная характеристика анемии заключается в снижении количества клеток всех 3 ростков кроветворения (врачи называют такое состояние панцитопения). То есть у пациентов наблюдается уменьшение числа эритроцитов, лейкоцитов и тромбоцитов.
Советы
СОВЕТ №1
Обратите внимание на симптомы панцитопении, такие как усталость, частые инфекции и кровотечения. Если вы заметили у себя эти признаки, не откладывайте визит к врачу для диагностики и получения необходимой помощи.
СОВЕТ №2
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям крови. Это поможет выявить панцитопению на ранних стадиях и начать лечение вовремя.
СОВЕТ №3
Обсудите с врачом возможные причины панцитопении, включая влияние лекарств, хронические заболевания или недостаток витаминов. Понимание этих факторов поможет вам лучше контролировать свое здоровье.
СОВЕТ №4
Следите за своим питанием и включайте в рацион продукты, богатые витаминами B12 и фолиевой кислотой, а также железом. Это может помочь поддерживать здоровье крови и снизить риск развития панцитопении.