Немного о самой жидкости
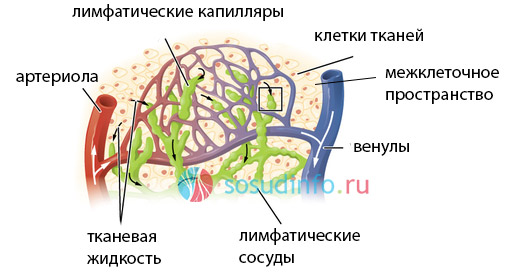
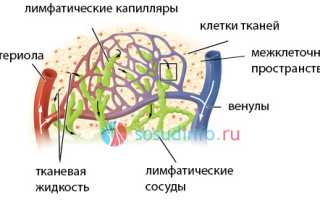
Лимфа — это прозрачная, бесцветная и слегка вязкая жидкость, по составу напоминающая плазму крови. В ней содержится меньше белка и больше лимфоцитов, поступающих из лимфатических узлов и сосудов. В отличие от плазмы, лимфа не содержит других клеточных элементов. Она играет важную роль в поддержании гомеостаза, и в организме взрослого человека может находиться до 4 литров этой жидкости. Лимфа, как и кровь, является разновидностью соединительной ткани и перемещается по лимфатическим сосудам. Движение лимфы происходит снизу вверх: ее истоки находятся в кончиках пальцев рук и ног, а конечной целью является грудной лимфатический проток. Лимфа достигает этой цели благодаря сокращениям мышц и клапанам лимфатических сосудов, которые предотвращают ее обратный поток.
Лимфатическая система (ЛС) выполняет множество важных функций. Она тесно связана с кровеносной системой и отвечает за:
- Возврат части лимфы из внеклеточного пространства в кровеносное русло, включая воду, микроэлементы и белки;
- Перенос лимфоцитов из лимфоузлов в кровь, что критично для иммунной системы;
- Доставку различных веществ, в первую очередь жиров, в кровь через специальные лимфатические сосуды, называемые млечными, которые находятся в ворсинках кишечника;
- Обеспечение постоянной циркуляции лимфы, что способствует образованию мочи высокой концентрации;
- Удаление из тканей избыточных продуктов, таких как эритроциты, токсические вещества и бактериальные клетки;
- Задержку болезнетворных микроорганизмов в лимфоузлах, предотвращая их дальнейшее распространение по организму, а также выработку антител для защиты от повторного заражения;
- Поддержание гомеостаза, то есть постоянства внутренней среды организма.
Лимфатическая система состоит из капилляров, сосудов, протоков, узлов и стволов, и реагирует на повреждения этих компонентов. Слипание сосудов, их перекрытие или зарастание нарушает нормальный поток жидкости от тканей, что может привести к лимфатическому отеку (лимфостазу). При нарушении транспортировки лимфы она начинает накапливаться в избыточных количествах между клетками, вызывая отеки и увеличивая размеры органов. Такие нарушения могут быть как врожденными (первичный лимфостаз), так и приобретенными в результате патологических процессов (вторичный лимфостаз).
Лимфедема начинается с поражения лимфатических капилляров или периферических коллекторов, то есть мелких сосудов. Первые симптомы болезни могут быть незаметными и проявляться лишь отеками конечностей. Со временем, с вовлечением более крупных сосудов, возникают необратимые изменения, которые могут привлечь внимание окружающих, такие как трофические изменения и значительное увеличение объема конечности, известное как слоновость.
Врачи отмечают, что лимфостаз, или лимфедема, является серьезным заболеванием, которое может развиваться как на руках, так и на ногах. Основными причинами его возникновения являются нарушения в работе лимфатической системы, травмы, инфекции, а также онкологические заболевания и операции. В зависимости от стадии и формы, лимфедема может проявляться от легкого отека до значительного увеличения объема конечностей.
Симптомы заболевания включают ощущение тяжести, дискомфорт, а также изменение цвета кожи. Врачи подчеркивают важность ранней диагностики и комплексного подхода к лечению. Консервативные методы, такие как компрессионная терапия, физиотерапия и специальные упражнения, могут значительно улучшить состояние пациента. В некоторых случаях может потребоваться хирургическое вмешательство. Регулярное наблюдение у специалиста и соблюдение рекомендаций помогут предотвратить прогрессирование заболевания и улучшить качество жизни пациентов.

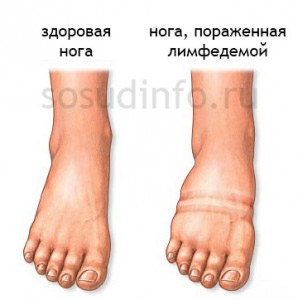
Лимфостаз нижних конечностей (ног)
Основным фактором, способствующим развитию лимфостаза, является накопление лимфы в межклеточных пространствах мягких тканей. Это приводит к образованию отеков, которые могут быть как ограниченными, так и распространенными. Лимфатическая жидкость, представляющая собой отфильтрованную плазму, постоянно вырабатывается в организме (примерно 2 литра в сутки) и направляется в лимфоотводящие пути. Когда возникает дисбаланс между образованием и оттоком лимфы, внутрилимфатическое давление увеличивается (норма – до 10 мм рт. ст.). Это способствует проникновению излишков лимфатической жидкости, богатой белком, в мягкие ткани. Результатом этого процесса становятся отеки, с которыми еще можно бороться, так как они не приводят к необратимым последствиям. Однако, когда белок в лимфе начинает разрушаться, образуются фибриновые и коллагеновые волокна. В различных структурах (кожа, клетчатка, мышечная ткань, фасции) начинается разрастание соединительной ткани, что указывает на прогрессирующий необратимый процесс. Участки поражения быстро изменяются, покрываются рубцами, которые замедляют кровоток, нарушают трофику и способствуют развитию воспалительных реакций.
Несмотря на то что лимфостаз имеет довольно благоприятный прогноз, качество жизни при этом заболевании значительно ухудшается. Это особенно заметно, если патологические изменения затрагивают лимфатические сосуды нижних конечностей, которые испытывают значительную нагрузку. Лимфостаз нижних конечностей может быть:
- Генетически обусловленным и врожденным. Аномалии развития лимфатических сосудов (уменьшение диаметра лимфовыводящих путей, удвоение или отсутствие отдельных сосудов, амниотические перетяжки, врожденные опухоли лимфатической системы) могут вызывать патологические изменения, проявляющиеся отеками мягких тканей в детстве или подростковом возрасте.
- Приобретенным. Он возникает после травм конечностей с серьезными повреждениями тканей, вследствие сосудистой патологии или инфекционно-воспалительных процессов (например, стрептококковой инфекции).
| Причина/Фактор развития | Симптомы | Методы лечения |
|---|---|---|
| Первичный лимфостаз (врожденный дефект лимфатической системы) | Отечность одной или нескольких конечностей (чаще ног), постепенно нарастающая; чувство тяжести и стянутости в конечностях; ограничение подвижности; изменение цвета кожи (бледность, синюшность); утолщение кожи; появление папиллом и бородавок; повышенный риск инфекций. | Компрессионная терапия (специальные бинты или чулки); лимфодренажный массаж; кинезиотерапия (лечебная физкультура); медикаментозная терапия (противовоспалительные, противоотечные препараты); хирургическое лечение (лимфовенозное анастомозирование, лимфолипосакция). |
| Вторичный лимфостаз (в результате повреждения лимфатической системы) – травмы, операции, инфекции (рожа, филяриатоз), онкологические заболевания, лучевая терапия | Отечность, постепенно нарастающая; боль; ограничение подвижности; изменение цвета кожи; утолщение кожи; появление папиллом и бородавок; повышенный риск инфекций; возможно повышение температуры. | Компрессионная терапия; лимфодренажный массаж; кинезиотерапия; медикаментозная терапия (противовоспалительные, противоотечные препараты, антибиотики при инфекциях); хирургическое лечение (в зависимости от причины и стадии); комплексная детоксикационная терапия. |
| Филяриатоз (паразитарная инфекция) | Значительная отечность конечностей (чаще ног); утолщение кожи; деформация конечностей; повышенный риск инфекций; лихорадка. | Антипаразитарная терапия; компрессионная терапия; лимфодренажный массаж; кинезиотерапия; медикаментозная терапия (противовоспалительные, противоотечные препараты); симптоматическое лечение. |
| Онкологические заболевания и их лечение (лучевая терапия, хирургическое вмешательство) | Отечность, часто асимметричная; боль; ограничение подвижности; изменение цвета кожи; повышенный риск инфекций. | Компрессионная терапия; лимфодренажный массаж; кинезиотерапия; медикаментозная терапия (противовоспалительные, противоотечные препараты); лечение основного заболевания. |
Патология, обусловленная генетически
При врожденном лимфостазе ног, если заболевание уже проявилось отеками, клиническая картина развивается быстро и включает следующие признаки:
- Локальные симптомы: отечность, нарушение трофики с изменением цвета кожи, увеличение объема конечности.
- Общие признаки дисфункции организма: вегето-сосудистые расстройства, эндокринные нарушения, воспалительные процессы.
Симптомы первичного и вторичного лимфостаза не имеют значительных отличий. Поскольку приобретенная лимфедема будет рассмотрена позже, нет необходимости повторять информацию заранее. Лечение лимфостаза (как первичного, так и вторичного) осуществляется специалистами: врачами-флебологами, ангиохирургами или лимфологами. Мы также вернемся к вопросам терапии этого заболевания в дальнейшем.
Лимфостаз, или лимфедема, представляет собой заболевание, характеризующееся отеком конечностей, вызванным нарушением оттока лимфы. Люди, столкнувшиеся с этой проблемой, часто отмечают, что причиной лимфостаза могут быть как наследственные факторы, так и приобретенные, например, после операций или травм. Симптомы включают ощущение тяжести, болезненность и видимый отек, что значительно ухудшает качество жизни.
Существует несколько форм лимфедемы: первичная, возникающая без видимых причин, и вторичная, развивающаяся на фоне других заболеваний. Лечение лимфостаза требует комплексного подхода, включая физиотерапию, компрессионную терапию и, в некоторых случаях, хирургическое вмешательство. Многие пациенты отмечают, что регулярные физические упражнения и соблюдение режима питания помогают улучшить состояние. Важно не игнорировать симптомы и обращаться к специалистам для своевременной диагностики и лечения.

Как развивается вторичный лимфостаз
Некоторые исследователи выделяют три стадии развития заболевания, в то время как другие указывают на четыре. Мы представим четыре стадии, которые могут быть более удобны для понимания.
Вторичный лимфостаз нижних конечностей, возникающий из-за различных факторов, таких как травмы, воспалительные процессы или варикоз, проявляется следующими симптомами:
- Первая стадия (1-я стадия) характеризуется отечностью стопы, преимущественно на тыльной стороне. Отек стойкий и усиливается к вечеру, но обратим — к утру исчезает. Болевые ощущения отсутствуют, хотя может возникать чувство «распирания», вызывающее некоторый дискомфорт. При нажатии на отечную область остается ямка, которая быстро исчезает, что указывает на мягкость отека. Кожа растягивается, становится гладкой и блестящей. Обычно пациенты не предъявляют других жалоб, поэтому на этом этапе заболевание часто остается незамеченным. Однако именно в этот период при правильном лечении можно ожидать положительного результата;
- Вторая стадия (фиброзные изменения) сопровождается ограниченным отеком с плотной текстурой. Неприятные ощущения при нажатии могут доходить до боли, ямки остаются на коже надолго. Кожа становится сухой, неровной и чувствительной, иногда с трещинами. Образуются неэстетичные складки, которые не исчезают при разглаживании, хотя явных нарушений трофики на этой стадии не наблюдается. Местные воспалительные процессы могут проявляться в виде красных пятен на коже. Пациенты часто жалуются на судороги в мышцах;
- Третья стадия вызывает серьезные беспокойства по состоянию кожных покровов. Пациенты отмечают, что кожа сильно растянута, сухая, местами трескается и не поддается захвату в складку. Значительный отек увеличивает конечность (разница в объеме между здоровой и пораженной конечностью может достигать 50 см), а разлитые красные пятна указывают на бактериальную инфекцию и развитие местного воспаления. Со временем становятся явными трофические изменения кожи;
- Четвертая стадия — необратимая слоновость. Заболевание затрагивает новые участки, поднимаясь на голень и бедро. Кости и суставы подвергаются деформации, конечность значительно увеличивается в объеме, теряя свою первоначальную форму. Кожа приобретает неестественный оттенок — почти бурый или синюшный (индурация и фиброз). Без лечения существует высокая вероятность появления бородавчатых образований и трофических язв с выделением лимфы.
Скрыть дефект на последней стадии невозможно, поэтому даже люди, далекие от медицины, увидев такие симптомы, сочувственно качают головой и пытаются поставить диагноз, называя заболевание слоновостью.
Клинические проявления лимфостаза нижних конечностей специалисты классифицируют по степени тяжести:
- 1 степень — поражение только стопы, в основном с тыльной стороны (отек, деформация);
- 2 степень — патологические изменения охватывают стопу и распространяются на голень;
- 3 степень — отек мягких тканей бедра;
- 4 степень — на фоне отеков и увеличения объема конечности становится очевидным нарушение трофики мягких тканей стопы, голени и бедра.
Важно отметить, что помимо местных симптомов, при лимфатическом отеке также наблюдаются и другие (общие) признаки заболевания: слабость, снижение работоспособности, частые головные боли, ухудшение концентрации внимания, ожирение и боли в суставах.
Почему нарушается ток лимфы?
Если причины врожденного лимфостаза можно пересчитать на пальцах, то факторы, способствующие развитию его поздней формы, гораздо более разнообразны:
- Варикозное расширение вен нижних конечностей и венозных сосудов брюшной полости, часто сопровождающееся хронической венозной недостаточностью, которая может возникнуть после тромбофлебита.
- Сердечно-сосудистая недостаточность.
- Ожоги (включая радиационные) и травмы (вывихи, переломы), повреждающие стенки лимфатических сосудов.
- Сдавление лимфатических путей опухолью или воспалительным процессом.
- Опухолевые заболевания лимфатической системы, как доброкачественные, так и злокачественные.
- Лимфаденит — воспалительное заболевание, часто гнойного характера, приводящее к недостаточности клапанов.
- Радикальное удаление лимфоузлов в ходе хирургического вмешательства, необходимого в определенных случаях (например, при лечении онкологических заболеваний), что может нарушить лимфообращение.
- Проникновение в лимфатическую систему паразитических червей, известных как филярии или нитчатки, длиной до полуметра и толщиной около трети миллиметра. Эти нематоды могут попадать в кожу, глазные яблоки, половые органы и даже в труднодоступные места, такие как лимфатические узлы и сосуды, создавая препятствия для тока лимфы.
- Низкий уровень определенных белков в организме (гипоальбуминемия).
- Рожистое воспаление, вызванное β-гемолитическим стрептококком.
- Хроническая почечная недостаточность.
- Избыточный вес.
- Длительное нахождение в постельном режиме и ограничение подвижности ног.

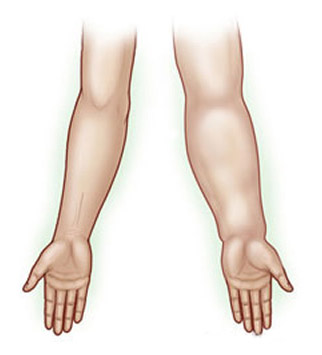
Лимфостаз верхних конечностей (рук)
Вторичная лимфедема верхней конечности в 70% случаев возникает после хирургического вмешательства на молочной железе (мастэктомии). Остальные 30% случаев связаны с лимфостазом руки, который может быть вызван другими заболеваниями:
- Ожогами кожи и мягких тканей верхней конечности;
- Инфекциями в области плеча и предплечья (например, рожистое воспаление);
- Травмами мягких тканей в данной области.
Симптомы лимфостаза руки на стадии активного развития проявляются следующими признаками:
- Устойчивые отеки, которые не исчезают, а усиливаются (сегодня хуже, чем вчера);
- Трофические изменения, такие как гиперпигментация и образование язв;
- Образование рубцов.
При классификации лимфостаза руки выделяют две формы заболевания:
- Острую (или преходящую) – возникает после мастэктомии, появляется сразу после операции и, при благоприятном течении, не длится более полугода;
- Хроническую лимфедему, которая может прогрессировать на протяжении многих лет и не дает надежды на полное выздоровление.
Лечение лимфостаза руки обычно не включает медикаменты, так как наибольший эффект достигается благодаря методам, таким как электростимуляция, магнитотерапия, лазерное воздействие, лимфодренажный массаж и применение компрессионного трикотажа.
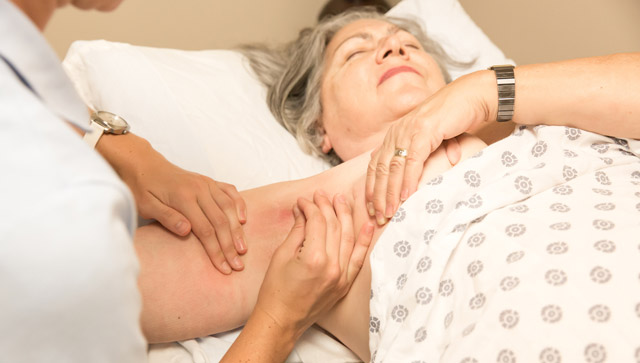
Частый случай – лимфостаз после удаления молочной железы
Лимфостаз руки после хирургического вмешательства
Лимфостаз руки чаще всего возникает после операций при раке молочной железы, когда отек формируется на пораженной стороне. Это особенно актуально для радикальных операций, таких как мастэктомия по Холстеду, при которой удаляются молочная железа, региональные лимфоузлы, клетчатка и малая грудная мышца. Менее инвазивные процедуры, такие как лампэктомия или удаление квадранта молочной железы, вызывают менее выраженные симптомы. Однако даже при щадящем подходе потеря лимфоузлов может быть заметна в первые дни. Полностью избежать удаления лимфоузлов невозможно, так как это связано с риском рецидива злокачественного процесса или метастазирования.
Лимфатическая система, потеряв часть лимфоузлов и крупных коллекторов, продолжает функционировать, но лимфа начинает накапливаться в мягких тканях. Это приводит к образованию отеков в руке и может вызывать выделение сукровицы из раневого шва, что отмечают пациентки.
Лимфостаз после удаления молочной железы на пораженной стороне, как правило, проходит в течение полугода и в большинстве случаев не требует особого лечения. Тем не менее, после мастэктомии врач обучает женщину техникам самомассажа и специальным упражнениям, которые крайне важно выполнять. Игнорирование этих рекомендаций может привести к развитию необратимого плотного отека, который будет сложно лечить.
Важно помнить женщинам, перенесшим мастэктомию: появление лимфостаза руки спустя год после операции может быть тревожным сигналом. Это может указывать на рецидив или метастазирование, и в таком случае необходимо срочно обратиться к врачу!
Лечение лимфостаза
К сожалению, на сегодняшний день не существует универсального средства для полного излечения лимфостаза, которое позволило бы забыть о проблеме после одного курса лечения. Тем не менее, терапия все же проводится, и чем раньше она начнется, тем более эффективной она будет. Основные цели лечения лимфостаза:
- Приостановление прогрессирования заболевания.
- Восстановление обменных процессов.
- Предотвращение серьезных нарушений и тяжелых осложнений.
Лечение лимфостаза требует индивидуального подхода, так как причины его возникновения могут различаться. Например, если нарушение лимфооттока связано с сосудистыми заболеваниями, то без лечения основного недуга рассчитывать на значительный успех в терапии не стоит.
Первым делом – обследование
Для выбора оптимальной терапевтической стратегии необходимо провести комплексное обследование пациента, которое включает:
- Магнитно-резонансную томографию (МРТ) для диагностики нарушений лимфатического тока в нижних конечностях;
- Дуплексное сканирование сосудов верхних и нижних конечностей;
- Ультразвуковое исследование (УЗИ) органов малого таза и брюшной полости;
- Рентгенологическое исследование (лимфография);
- Радиоизотопную диагностику (лимфосцинтиграфия);
- УЗИ сердца и электрокардиограмму (ЭКГ);
- Биохимический анализ крови (БАК) с определением уровня белков и печеночных ферментов (АлТ, АсТ);
- Общий анализ мочи (ОМК).
Эти диагностические процедуры не только выявят лимфатический отек, но и помогут установить причины нарушений.
Лекарства, физиотерапия, хирургические методы
Лечение лимфостаза — это сложный и многоаспектный процесс, который включает медикаментозные средства, физиотерапию, массаж, лечебную физкультуру, народные рецепты, правильное питание и уход за кожей. В первую очередь необходимо устранить причину заболевания, например, радикально удалить новообразование. Медикаментозная терапия рекомендуется на ранних стадиях, когда отек еще обратим (нет изменений в коже и тканях), или на поздних этапах как дополнение к хирургическому вмешательству.
Основная цель консервативного лечения — снижение продукции лимфы и восстановление ее циркуляции. При терапии лимфостаза нижних конечностей, помимо медикаментов и физиотерапевтических процедур, специалисты рекомендуют эластичное бинтование пораженной ноги и использование компрессионного трикотажа.
- Препараты, улучшающие лимфообращение (детралекс, троксевазин, венорутон);
- Средства, нормализующие микроциркуляцию (трентал) и периферическое кровообращение (теоникол, дротаверин, но-шпа);
- Препараты, снижающие сосудосуживающее действие симпатической нервной системы и способствующие раскрытию коллатералей — симпатическая блокада с использованием местных анестетиков;
- Средства, способствующие выведению лимфы из межтканевых пространств (никотиновая кислота, кумарин);
- Препараты, снижающие уровень высокомолекулярных белков за счет их расщепления и выведения продуктов обмена в венозные сосуды (троксерутин);
- Средства, восстанавливающие трофику тканей (гиалуронидаза, реопирин);
- Препараты, укрепляющие иммунитет и стенки сосудов (янтарная кислота, ликопид, витаминные комплексы);
- Средства, разжижающие кровь (курантил, трентал).
При необходимости медикаментозная терапия может быть дополнена гомеопатическими средствами, мочегонными препаратами (с осторожностью), антигистаминами и антибиотиками, которые особенно эффективны при рожистом воспалении, экземах и язвах. Также используется солкосерил, способствующий регенерации тканей.
Консервативное лечение лимфостаза нижних конечностей будет менее эффективным без физиотерапевтического вмешательства. Аппаратные методы, такие как электростимуляция, магнитотерапия, лазерная терапия и пневмокомпрессия (пневмомассаж), помогают ускорить обменные процессы и нормализовать движение лимфы. Пациенты отмечают, что облегчение в ногах ощущается сразу после пневмомассажа.
Если медикаментозная терапия и физиотерапия не приносят результатов при вторичном лимфатическом отеке (или в случае врожденного варианта), может потребоваться хирургическое вмешательство:
- Липосакция — метод удаления подкожно-жировой ткани вместе с фиброзными образованиями (подходит на ранних стадиях заболевания);
- Лимфангиоэктомия — операция по удалению неработающих сосудов и подкожно-жировой клетчатки (эффективна на более поздних стадиях с изменениями в структуре тканей и частыми рожистыми воспалениями);
- Лимфодренажное шунтирование — наиболее обоснованный хирургический метод на этапе фибредемы.
Важно отметить, что комбинированные операции (лимфангиоэктомия + прямой лимфодренаж) становятся все более популярными, так как они обеспечивают более высокие шансы на успешный исход.
Помочь себе самому в домашних условиях
В домашних условиях на ранних этапах заболевания многие пациенты пытаются справиться с лимфостазом с помощью кинезиотерапии — лимфодренажного массажа, который можно выполнять самостоятельно или доверить близким.
Основные этапы массажа:
- Процедура начинается с мягкого поглаживания конечности круговыми движениями в направлении лимфотока.
- Затем следует легкое растирание, надавливание и похлопывание, при этом переходы между техниками осуществляются через поглаживание.
- Завершение процедуры также происходит с поглаживанием.
Такой массаж рекомендуется проводить курсами по две недели с перерывами от 7 до 14 дней.
На более поздних стадиях лимфодренажный массаж лучше доверить профессионалу, который знает, на какие точки воздействовать, а также учтет противопоказания, такие как тромбоз, нарушения трофики или опухоли.
Для эффективного лечения лимфатического отека в домашних условиях важно не забывать о лечебной физкультуре (ЛФК), которая должна проводиться в эластичных чулках и по специальной методике, о которой расскажет инструктор.
На начальных этапах лечения лимфостаза в домашних условиях можно использовать различные народные средства в качестве вспомогательных методов. Приведем несколько примеров:
- Компресс с дегтем: одна столовая ложка дегтя и одна измельченная средняя луковица.
- Компресс из капустного листа.
- Настойка подорожника: 2 столовые ложки измельченных листьев заливаются стаканом кипятка, настаиваются, процеживаются, после чего добавляется стакан (200 г) измельченного чеснока и 200 мл меда. Принимать по столовой ложке три раза в день за 15 минут до еды.
- Свежевыжатый сок свеклы.
- Смесь цветков бессмертника, подорожника и листьев одуванчика в соотношении 2:1:1 заливается 500 мл кипятка, настаивается 6 часов и принимается по 100 мл до еды 4 раза в день в течение месяца.
- Отвар листьев подорожника (2 столовые ложки на 2 стакана кипятка) принимается 4 раза в день перед едой в течение месяца. Для усиления эффекта можно добавить по ложке меда.
- Смесь из молотого чеснока с медом по 1 столовой ложке три раза в день за час до еды. Курс лечения составляет 60 дней.
- Травяной чай из песчаного бессмертника, астрагала, коры дуба, березы и плодов конского каштана в равных пропорциях. Компоненты смешиваются, заливаются кипятком и принимаются по 100 мл 4 раза в день.
Важно отметить, что успешное лечение лимфостаза, даже на ранних стадиях, невозможно без коррекции питания, направленной на снижение веса, так как избыточная масса тела усугубляет течение болезни. Также необходимо нормализовать состояние сердечно-сосудистой системы (стол №10).
Кроме того, не следует забывать о других рекомендациях врачей для пациентов с подобными проблемами. Им
Видео: рекомендации пациентам с лимфостазом
Видео: лимфостаз в программе “таблетка”
Вопрос-ответ
Какие препараты пьют при лимфостазе?
Показан прием таких средств, как Детралекс, Венорутон, Дикумарол. Врач назначает нестероидные противовоспалительные средства, энзимные комплексы, иммуностимулирующие лекарства. Внутрь пациент принимает Троксерутин, Гливенол, Антистакс, Веноплант.
В чем разница лимфостаз и лимфедема?
В более узком смысле лимфостазом называется нарушение лимфатического оттока, а лимфедемой – лимфатический отек. В медицине данные термины являются синонимами и используются в качестве описания одного и того же состояния – слоновости. Т.
Что нельзя делать при лимфостазе?
В качестве дополнительных рекомендаций врач может скорректировать питание: при лимфостазе не рекомендуется употреблять в пищу много соли, приправ, пить большое количество жидкости. Также при лимфостазе нижних конечностей показаны занятия специальной гимнастикой.
Как остановить течение лимфы из ноги?
Такое состояние, как вы описываете, называется лимфорея. Это осложнение лимфедемы. Остановить лимфорею возможно только путем уменьшения отека. Для этого необходимо бандажировать (бинтовать бинтом короткой растяжимости) или использовать систему Circaid фирмы medi.
Советы
СОВЕТ №1
Регулярно консультируйтесь с врачом. При первых признаках лимфостаза, таких как отеки или чувство тяжести в конечностях, важно обратиться к специалисту для диагностики и назначения адекватного лечения.
СОВЕТ №2
Следите за своим образом жизни. Поддерживайте активность, занимайтесь физической культурой и избегайте длительного сидения или стояния на месте. Умеренные физические нагрузки помогут улучшить циркуляцию лимфы.
СОВЕТ №3
Используйте компрессионные изделия. Специальные чулки или бинты могут помочь снизить отечность и улучшить лимфоотток. Обязательно проконсультируйтесь с врачом о выборе подходящих компрессионных средств.
СОВЕТ №4
Обратите внимание на питание. Употребление продуктов, богатых антиоксидантами и клетчаткой, а также ограничение соли поможет снизить отеки и поддерживать здоровье сосудов.