Причины
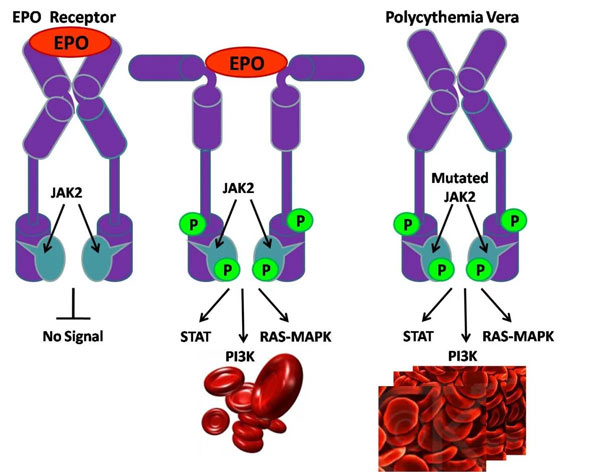
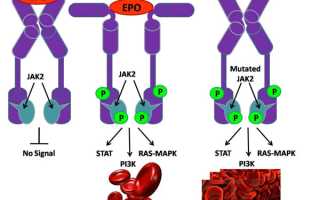
В основе миелопролиферативных заболеваний (МПЗ) лежит генетическая мутация, вызванная негативными внешними или внутренними факторами. Изменения в генах MPL и JAK2 приводят к повреждению ДНК гемопоэтической клетки, отвечающей за образование всех типов клеточных элементов. Аномально изменившаяся бластная форма теряет нормальные характеристики: она перестает развиваться, не достигает полной зрелости, не проходит процесс самоуничтожения и бесконечно делится, создавая множество клонов. Поэтому МПЗ классифицируется как клональное заболевание. Эти клоны остаются на начальной стадии развития и имеют недифференцированную структуру. Повреждения могут затрагивать один или несколько ростков кроветворения.
В результате в костном мозге увеличивается число клеток-предшественниц, относящихся к эритроцитарному, тромбоцитарному и лейкоцитарному типам. С накоплением этих клеток в кровеносной системе ухудшается общее состояние пациентов. Характер патологии, ее симптомы и прогноз зависят от того, какой росток претерпел изменения. Формы МПЗ обычно развиваются медленно. Если заболевание удается выявить на ранних стадиях, у пациента есть хорошие шансы на достижение стойкой ремиссии.
Причины мутационных процессов до сих пор не изучены полностью. Некоторые исследователи связывают их с негативными факторами окружающей среды, другие — с ошибками, возникающими в процессе клеточного деления. МПЗ не является наследственным заболеванием. Мутации генов могут возникать на протяжении всей жизни и называются приобретенными. С возрастом риск развития этой патологии возрастает. Людям старше 50 лет следует внимательно следить за своим здоровьем и при появлении подозрительных симптомов обращаться к гематологу. Вероятность возникновения заболевания увеличивается под воздействием факторов риска, таких как облучение и токсические химические вещества.
Хроническое миелопролиферативное заболевание представляет собой группу расстройств, характеризующихся избыточным производством клеток крови. Врачи выделяют несколько основных видов, включая полицитемию, эссенциальную тромбоцитемию и первичный миелофиброз. Проявления этих заболеваний могут варьироваться от бессимптомного течения до серьезных осложнений, таких как тромбообразование и кровотечения.
Диагностика ХМПЗ основывается на клиническом обследовании, анализах крови и молекулярно-генетических тестах, которые помогают выявить характерные мутации, например, в гене JAK2. Терапия включает как медикаментозные методы, такие как цитостатические препараты и антикоагулянты, так и более современные подходы, включая таргетную терапию. Врачи подчеркивают важность индивидуального подхода к каждому пациенту, так как течение заболевания и его ответ на лечение могут значительно различаться. Регулярное наблюдение и контроль состояния пациента являются ключевыми для успешного управления заболеванием.

Классификация
Миелопролиферативные заболевания (МПЗ) имеют код D47.1 по Международной классификации болезней (МКБ 10). Эти заболевания делятся на острые и хронические в зависимости от характера течения. Острые формы отличаются высокой агрессивностью и быстрым прогрессированием, чаще всего затрагивая молодых людей. Хронические миелопролиферативные заболевания развиваются медленно, имеют более благоприятный прогноз и чаще встречаются у пожилых пациентов.
В зависимости от пораженного ростка кроветворения выделяют следующие формы заболеваний:
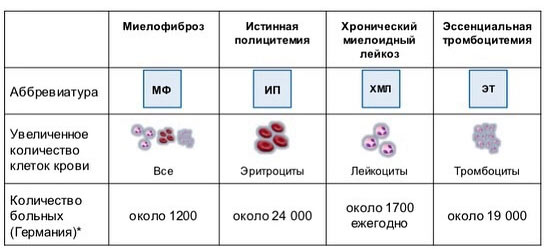
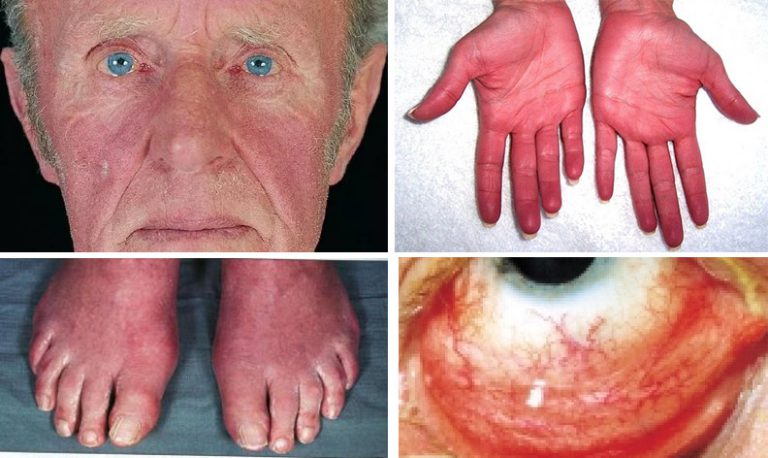
- Истинная полицитемия — состояние, при котором наблюдается избыточное образование красных кровяных клеток и сгущение крови. Эритроциты задерживаются в селезенке, что приводит к спленомегалии. У пациентов могут проявляться симптомы тромбогеморрагического синдрома, увеличивается риск инсультов и инфарктов. Эта форма имеет доброкачественное течение и отличается высокой выживаемостью по сравнению с другими миелопролиферативными заболеваниями.
- Эссенциальный тромбоцитоз — угрожающее жизни состояние, связанное с чрезмерным образованием тромбоцитов.
- Хронический миелолейкоз — злокачественное заболевание, которое в основном затрагивает гранулоцитарный росток и приводит к появлению в крови недифференцированных лейкоцитов.
- Эозинофильная лейкемия — характеризуется увеличением и повреждением эозинофилов, что нарушает их функции, такие как борьба с инфекциями и иммунный ответ на аллергены.
- Миелофиброз — процесс, при котором в костном мозге образуются патологически измененные клетки, заменяющие функциональную ткань соединительной тканью.
- Хронический нейтрофильный лейкоз — состояние, при котором формируются незрелые нейтрофилы, теряющие способность защищать организм от инфекций.
Классификация миелопролиферативных заболеваний играет ключевую роль в диагностике онкологических заболеваний системы кроветворения. Она помогает гематологам-онкологам точно определить тип заболевания и назначить соответствующее лечение, что может спасти жизнь пациента.
| Хроническое Миелопролиферативное Заболевание (ХМПЗ) | Проявления | Диагностика и Терапия |
|---|---|---|
| Что это? Группа редких генетических заболеваний, характеризующихся чрезмерным размножением кроветворных клеток в костном мозге. | Разнообразны и зависят от конкретного типа ХМПЗ и стадии заболевания. Могут включать: увеличение селезенки (спленомегалия), увеличение печени (гепатомегалия), ночные поты, похудение, слабость, усталость, кожный зуд, боли в костях, анемия, тромбоцитоз, лейкоцитоз. | Диагностика: Общий анализ крови (с выявлением тромбоцитоза, лейкоцитоза, анемии), биопсия костного мозга (для выявления характерных генетических мутаций, например, JAK2 V617F, CALR, MPL), цитогенетическое исследование. Терапия: Зависит от типа ХМПЗ, стадии заболевания и симптомов. Может включать: гидроксимочевину, руксаолитиниб, пакритиниб, интерферон-альфа, аспирин (для профилактики тромбозов), поддерживающая терапия (переливание крови, лечение анемии). |
| Виды ХМПЗ: • Истинная полицитемия (эритремия) • Первичная тромбоцитемия (эссенциальная тромбоцитемия) • Миелофиброз (миелофиброз с миелоидной метаплазией) • Хронический миелолейкоз (ХМЛ) – часто рассматривается отдельно, но имеет некоторые общие черты с ХМПЗ |
Истинная полицитемия: повышенное количество эритроцитов, головная боль, головокружение, покраснение лица, зуд. Первичная тромбоцитемия: повышенное количество тромбоцитов, кровотечения, тромбозы. Миелофиброз: увеличение селезенки, анемия, тромбоцитопения, боли в костях, гепатомегалия, лихорадка. |
Истинная полицитемия: флеботомия (кровопускание), цитостатическая терапия. Первичная тромбоцитемия: аспирин, цитостатическая терапия, в случае тромбозов – антикоагулянты. Миелофиброз: гидроксимочевина, руксаолитиниб, пакритиниб, поддерживающая терапия (переливание крови, лечение анемии), в некоторых случаях – аллогенная трансплантация костного мозга. |
Видео: лекция по классификации и патогенезу ХМПЗ
Хроническое миелопролиферативное заболевание (ХМПЗ) представляет собой группу заболеваний, характеризующихся избыточным производством клеток крови. К основным видам относятся хронический миелолейкоз, полицитемия вера и эссенциальная тромбоцитемия. Эти заболевания могут проявляться различными симптомами, такими как усталость, головные боли, зуд, а также увеличением селезенки и печени. Диагностика ХМПЗ включает анализы крови, а также молекулярно-генетические исследования для выявления специфических мутаций, например, гена BCR-ABL. Терапия может варьироваться от наблюдения в легких случаях до применения таргетной терапии и химиотерапии в более сложных ситуациях. Важно, чтобы пациенты находились под наблюдением специалистов, так как своевременное лечение может значительно улучшить качество жизни и прогноз.

Развитие и симптомы
Существует три основных способа, которыми заболевание может распространяться в организме:
- Лимфогенный — аномальные клетки проникают в внутренние органы через лимфатические сосуды.
- Гематогенный — измененные клетки попадают в здоровые ткани через кровеносную систему.
- Имплантационный — пораженные клетки прорастают в соседние органы и близлежащие ткани.
Гематогенное распространение злокачественных клеток считается наиболее опасным. Для таких пациентов, помимо лечебных мероприятий, организуется динамическое наблюдение за состоянием внутренних органов. Этот тип патологии может вызывать метастазы в удаленные участки организма, что приводит к образованию вторичных онкологических очагов.
Клинические проявления МПЗ зависят от конкретной формы заболевания, сопровождающегося увеличением кроветворных тканей в костном мозге и чрезмерным поступлением в кровь атипичных клеток, которые остановились в развитии. Каждый вид заболевания имеет свою характерную симптоматику, однако существуют и общие признаки. К ним относятся симптомы анемии или тромбоза:
- постоянная слабость, быстрая утомляемость, упадок сил,
- отсутствие аппетита и потеря веса,
- шум в ушах и головокружение,
- помрачение сознания,
- дезориентация во времени и пространстве,
- гематомы на теле,
- частые кровотечения и кровоизлияния,
- отеки тканей и боли в суставах,
- боли в животе,
- бледность кожи,
- увеличение печени и селезенки,
- плетора (“полнокровие”),
- лихорадка.
Это общие симптомы, которые могут возникать при любой форме МПЗ. Кроме того, существуют специфические проявления, характерные для каждой из форм.
- Признаки полицитемии: увеличение печени и селезенки, покраснение кожи, повышенное артериальное давление, ночная потливость, головные боли, зуд кожи, двоение в глазах, нечеткость зрения, онемение и жжение в ногах, тяжесть в левом подреберье.
- Эссенциальная тромбоцитемия проявляется обмороками и предобморочными состояниями, болями в груди, пульсирующими болями в руках или ногах, головными болями, онемением одной стороны тела, неразборчивой речью, носовыми кровотечениями, наличием крови в моче и стуле.
- Признаки миелофиброза: одышка, слабость, бледность кожи, боли в животе, потеря веса, увеличение печени и селезенки, беспричинные кровотечения, повышенная потливость, лихорадка, болезненные ощущения в костях и суставах.
- Хронический миелолейкоз на ранних стадиях может протекать без симптомов. Со временем у пациентов появляются быстрая утомляемость, потливость, тяжесть в левом подреберье, одышка, боли в верхней части живота после еды, зуд кожи, жар, боли в суставах, резкая слабость, потеря веса, признаки геморрагического синдрома, увеличение регионарных лимфатических узлов, парез и инфильтрация нервов.
Диагностика
Симптомы миелопролиферативных заболеваний (МПЗ) служат основой для назначения диагностических процедур, которые помогут подтвердить или опровергнуть наличие заболевания и определить его конкретную форму.
Обследование начинается с беседы и сбора анамнеза. Врачи выясняют, какой образ жизни ведет пациент, есть ли у него вредные привычки, какие болезни он перенес и как проходило лечение. Осмотр позволяет оценить общее состояние и выявить признаки, отсутствующие у здоровых людей.
Лабораторная диагностика МПЗ включает ряд исследований и тестов:
- Гемограмма — анализ, в котором подсчитывается лейкоцитарная формула, определяется количество эритроцитов, тромбоцитов, уровень гемоглобина и гематокрит.
- Микроскопия мазка периферической крови — позволяет обнаружить бластные формы клеток.
- Биохимический анализ крови (БАК) — помогает оценить функциональное состояние печени и других органов.
- Миелограмма — результат микроскопического исследования мазка пунктата костного мозга, показывающий качественный и количественный состав клеток миелоидной ткани.
- Цитогенетический анализ костного мозга и клеточных элементов позволяет выявить повышенное содержание атипичных клеток.
- Молекулярно-генетическое исследование — направлено на выявление патологических изменений в хромосомах. Наличие мутации JAK2 является ключевым критерием для постановки диагноза, а ПЦР — стандартным методом диагностики. Обнаружение мутантного гена подтверждает наличие клонального заболевания и исключает возможность реактивного эритроцитоза или тромбоцитоза.
Кроме лабораторной диагностики, для установления диагноза необходимы результаты инструментальных исследований. Пациентам проводят УЗИ брюшной полости для оценки степени гепатоспленомегалии. В сложных случаях может потребоваться томографическое исследование.
При диагнозе «Хроническое миелопролиферативное заболевание JAK2 позитивное» пациенту необходимо начать лечение. На протяжении всей жизни он должен находиться под наблюдением гематолога. Повторные диагностические исследования проводятся по завершении курса лечения. Результаты анализов позволяют своевременно выявить рецидив заболевания и предотвратить его развитие.

Лечение
Онкогематологи назначают лечение пациентам на основе результатов диагностических исследований. Существуют стандартные терапевтические подходы для различных форм миелопролиферативных заболеваний (МПЗ). Если у пациента начальная стадия болезни и клинические проявления отсутствуют, устанавливается динамическое наблюдение. При появлении первых симптомов начинается активное лечение.
Каждому пациенту разрабатывается индивидуальный план терапии, учитывающий его состояние и степень выраженности нарушений.
- Флеботомия — регулярный забор венозной крови, который снижает уровень эритроцитов. Извлеченный объем (400-500 мл) отправляется в лабораторию для общеклинических и биохимических анализов.
- Аферез тромбоцитов — метод удаления избыточного количества тромбоцитов из крови с помощью специального оборудования — сепаратора. Кровь пациента проходит через сепаратор, а очищенная возвращается обратно.
- Гемотрансфузионное лечение — стандартное переливание крови, при котором атипичные клетки заменяются здоровыми донорскими.
- Иммуномодулирующая терапия — введение медикаментов, усиливающих активность иммунных клеток и стимулирующих иммунную систему. Эти препараты помогают организму бороться с заболеванием.
- Химиотерапия — применение цитостатиков, традиционных средств для борьбы с раковыми клетками. Противоопухолевые препараты замедляют рост новообразований. Их можно использовать как системно (парентерально, перорально или внутримышечно), так и регионально, вводя в спинной мозг или пораженный орган.
- Лучевая терапия показана пациентам с увеличенной селезенкой. Она основана на использовании высокочастотного излучения, например, рентгеновского, для удаления опухолевых структур. Внешняя лучевая терапия подразумевает ионизирующее излучение на область селезенки от источника, расположенного рядом с пациентом, а внутренняя — введение радиоактивного вещества в ткани, окружающие пораженный орган.
- Существуют и другие менее эффективные методы консервативного лечения — препараты «Леналидомид» и «Талидомид», которые препятствуют образованию новых кровеносных сосудов в опухоли костного мозга.
- Хирургическое вмешательство — спленэктомия. Удаление селезенки производится при ее значительном увеличении.
- Пациенты могут по желанию попробовать новые методы лечения, находящиеся на стадии клинических испытаний. Часто такая терапия дает положительные результаты и может привести к длительной ремиссии.
- Трансплантация костного мозга — единственный способ, который может полностью излечить пациента. Клеточная трансплантация подразумевает замену атипичных клеток здоровыми, которые берутся у пациента или донора. Клетки замораживаются и после химиотерапии вводятся обратно. Эта процедура может быть тяжело переносима, особенно пожилыми людьми с сопутствующими заболеваниями. В таких случаях гематологи назначают комплексную противоопухолевую терапию для достижения стойкой ремиссии.
После завершения полного курса лечения начинается период реабилитации, который помогает организму быстрее восстановиться.
Пациентам рекомендуется:
- соблюдать правильное и сбалансированное питание с ограничением жирных, соленых и острых блюд, а также исключением алкоголя и курения;
- проводить длительные пешие прогулки на свежем воздухе, желательно у водоемов;
- избегать чрезмерных физических нагрузок;
- придерживаться режима дня — полноценный сон, чередование труда и отдыха.
Миелопролиферативное заболевание — это рецидивирующий процесс, который может обостриться в любое время. Поэтому всем пациентам необходимо регулярно посещать лечащего врача и проходить профилактические диагностические исследования.
Прогноз при МПЗ считается благоприятным только в случае успешной трансплантации костного мозга, которая не подходит всем пациентам. Хронические формы заболевания переносятся легче, чем острые. Продолжительность жизни таких пациентов составляет 5–7 лет при условии получения комплексной терапии. Если у больных обнаруживаются метастазы, прогноз становится неблагоприятным — они могут погибнуть в течение 6 месяцев.
Видео: лекция об опыте лечения ХМПЗ
Вопрос-ответ
Что такое хроническое миелопролиферативное?
Хронические миелопролиферативные заболевания — группа онкопатологий крови, для которых характерно патологическое деление одного или нескольких видов кровяных телец. Хронические миелопролиферативные заболевания считаются достаточно редкой патологией крови.
Что такое ХМПЗ (хронические миелопролиферативные заболевания) крови?
Хронические миелопролиферативные заболевания (ХМПЗ) – это группа заболеваний, характеризующихся клональными нарушениями на уровне полипотентной стволовой клетки костного мозга, приводящими к избыточной одно-, двух- или трехростковой пролиферации кроветворных клеток, сохраняющих способность к дифференцировке.
Как диагностируются миелопролиферативные новообразования?
Ваш гематолог расспросит вас о вашем анамнезе, оценит любые признаки и симптомы, а также проведет анализы крови и исследования генных мутаций для диагностики миелопролиферативных заболеваний. При необходимости получения дополнительной информации может быть проведена биопсия костного мозга.
Что такое пролиферативное заболевание?
Пролиферативным воспалением называется такой тип воспалительной реакции, при которой из 3-х компонентов с самого начала преобладают явления пролиферации (размножение клеточных элементов), а экссудативные и альтеративные изменения выражены слабее.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Хроническое миелопролиферативное заболевание может долгое время протекать бессимптомно, поэтому важно регулярно проверять уровень крови и другие показатели здоровья, чтобы выявить возможные отклонения на ранней стадии.
СОВЕТ №2
Обсуждайте свои симптомы с врачом. Если вы заметили изменения в самочувствии, такие как усталость, головокружение или необъяснимую потерю веса, не стесняйтесь сообщить об этом своему врачу. Это поможет в более точной диагностике и выборе подходящего лечения.
СОВЕТ №3
Следите за образом жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек могут значительно улучшить общее состояние здоровья и помочь организму справляться с заболеванием. Обсудите с врачом, какие изменения в образе жизни будут наиболее полезны для вас.
СОВЕТ №4
Ищите поддержку. Хронические заболевания могут оказывать значительное влияние на эмоциональное состояние. Рассмотрите возможность присоединения к группам поддержки или общения с людьми, которые сталкиваются с аналогичными проблемами, чтобы делиться опытом и получать моральную поддержку.