Повышение мочевой кислоты в крови
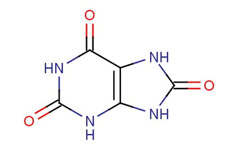
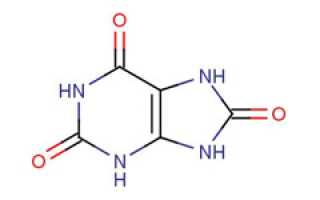
Мочевая кислота (2, 6, 8-триоксипурин) образуется в результате сложных биохимических процессов, связанных с обменом пуриновых оснований. Эти основания, наряду с другими веществами, играют ключевую роль в формировании нуклеопротеинов — важных для организма структур. Мочевая кислота является конечным продуктом этих обменных реакций. Пурины поступают в организм с пищей как животного, так и растительного происхождения и участвуют в обмене веществ. При нормальном функционировании организма мочевая кислота выводится через почки. Однако в некоторых случаях может наблюдаться избыток пуринов, что приводит к повышенному образованию мочевой кислоты.
Повышение уровня мочевой кислоты в крови (гиперурикемия) может вызывать следующие состояния:
- Мочекаменная болезнь (ураты);
- Подагра;
- Мочекислый инфаркт.
Мочекислый инфаркт, который иногда встречается у новорожденных в первые дни жизни, является временным состоянием и не столь опасен, как может показаться. Он возникает из-за того, что в первые дни жизни буферные системы ребенка еще не стабилизированы и не могут эффективно регулировать образование и выведение мочевой кислоты. В почках младенца могут накапливаться кристаллы уратов, что приводит к подобным проявлениям. Поэтому мутная моча с кирпичными следами на подгузниках или пеленках не должна вызывать тревогу у родителей. Вскоре, через несколько дней после рождения, организм малыша адаптируется к жизни вне утробы матери, и все вернется в норму.
Гиперурикемия представляет собой состояние, характеризующееся повышенным уровнем мочевой кислоты в крови. Врачи выделяют несколько форм этого заболевания, включая первичную, связанную с генетическими факторами, и вторичную, возникающую на фоне других заболеваний или из-за неправильного питания. Основные причины развития гиперурикемии включают избыточное потребление пуринов, нарушения обмена веществ и заболевания почек. Симптомы могут варьироваться от бессимптомного течения до острых приступов подагры, сопровождающихся сильной болью и воспалением суставов. Лечение направлено на снижение уровня мочевой кислоты и включает медикаментозную терапию, изменение диеты и образа жизни. Важно отметить, что игнорирование гиперурикемии может привести к серьезным последствиям, таким как хроническая подагра, повреждение суставов и почек. Врачи подчеркивают необходимость своевременной диагностики и комплексного подхода к лечению для предотвращения осложнений.
https://youtube.com/watch?v=DnQc_kMicqA
Гиперурикемия первичная и мочекислый диатез
Гиперурикемия может быть первичной (идиопатической) или вторичной.
Причины первичной гиперурикемии часто неясны. Эксперты полагают, что она возникает из-за нарушений метаболизма пуринов, и в 20% случаев имеет наследственный характер. Эта форма может передаваться как по аутосомно-доминантному типу, так и по сцепленному с Х-хромосомой.
Первичная гиперурикемия с семейной предрасположенностью отличается от мочекислого диатеза, который является наследственным заболеванием с гиперурикемией. Мочекислый диатез рассматривается как особенность организма, заключающаяся в избыточном производстве мочевой кислоты. В семейном анамнезе у многих родственников пациента могут быть случаи подагры, мочекаменной болезни, заболеваний почек, а также функциональные расстройства нервной системы, диабет и патологии желудочно-кишечного тракта, легких и сердца.
Поскольку мочекислый диатез является врожденным заболеванием, его симптомы проявляются рано. Лабораторные признаки можно выявить при биохимическом анализе крови и исследовании мочи, где обнаруживаются следующие отклонения:
- В крови: гиперурикемия, гипергаммаглобулинемия, диспротеинемия.
- В моче: насыщенный цвет, высокая плотность, наличие белка и крови, периодическое повышение ацетона (в моменты ацетонемического криза, который можно распознать по запаху ацетона изо рта), увеличение концентрации уратов и других солей, таких как фосфаты и оксалаты.
Симптомы мочекислого диатеза включают функциональные и морфологические изменения в различных органах и системах:
- Нервная система: повышенная возбудимость, нестабильное настроение, резкие перепады настроения, ночные страхи, дневные тики, хорееподобные гиперкинезы.
- Желудочно-кишечный тракт: боли в животе, изменения вкусовых ощущений, отсутствие аппетита, частые рвоты, трудности с набором веса.
- Опорно-двигательный аппарат: мышечные и суставные боли, напоминающие артралгию.
- Сердечно-сосудистая система: временные нарушения ритма, функциональные шумы, приглушение сердечных тонов.
- Выделительная система: проблемы с мочеиспусканием, затруднения при опорожнении мочевого пузыря, обезвоживание.
- Иммунная система: необъяснимая лихорадка, аллергические реакции (крапивница, отек Квинке).
В отличие от мочекислого диатеза, семейная первичная гиперурикемия не вызывает нервно-психических расстройств, ацетонемических кризов или дисметаболического синдрома. Суставные боли могут свидетельствовать о начале подагры у пациента.
| Аспект гиперурикемии | Описание | Примечания |
|---|---|---|
| Понятие | Повышенное содержание мочевой кислоты в крови. | Нормальный уровень мочевой кислоты в крови варьируется в зависимости от лаборатории и пола. |
| Формы | Первичная (вследствие генетических нарушений или неизвестных причин) и вторичная (как следствие других заболеваний или лекарств). | Вторичная гиперурикемия чаще встречается. |
| Причины развития (Первичная) | Нарушения выведения мочевой кислоты почками, повышенное образование мочевой кислоты. | Генетические дефекты ферментов, участвующих в метаболизме пуринов. |
| Причины развития (Вторичная) | Почечная недостаточность, псориаз, лейкемия, миелопролиферативные заболевания, синдром Дауна, ожирение, сахарный диабет, употребление алкоголя, прием некоторых лекарств (диуретики, аспирин в низких дозах). | Часто связана с диетой, образом жизни и сопутствующими заболеваниями. |
| Симптомы | Часто бессимптомна. Подагра (острый артрит, обычно поражаются суставы стопы), образование тофусов (отложения кристаллов мочевой кислоты в суставах и тканях), почечнокаменная болезнь (камни из мочевой кислоты). | Симптомы могут быть неспецифическими и проявляться только при высоком уровне мочевой кислоты. |
| Лечение | Изменение образа жизни (диета с низким содержанием пуринов, снижение веса, ограничение алкоголя), лекарственная терапия (аллопуринол, фебуксостат, пробенецид, бензбромарон). | Лечение направлено на снижение уровня мочевой кислоты и предотвращение осложнений. |
| Последствия | Подагра, почечнокаменная болезнь, хроническая почечная недостаточность, образование тофусов, повреждение суставов. | Нелеченная гиперурикемия может привести к серьезным осложнениям. |
Вторичная и бессимптомная гиперурикемия
Причины вторичной гиперурикемии более разнообразны по сравнению с первичной формой.
Вторичная гиперурикемия возникает при увеличенном распаде АТФ и связана с другими заболеваниями или использованием определенных лекарств, повышающих уровень мочевой кислоты в крови.
Лабораторные отклонения могут быть зафиксированы при различных патологических состояниях:
- Гипоксия;
- Нарушение баланса между лактатом и глюкозой в плазме;
- Алкоголизм;
- Опухолевые процессы;
- Лимфо- и миелопролиферативные заболевания;
- Пернициозная анемия;
- Инфекционный мононуклеоз;
- Атеросклероз;
- Артериальная гипертензия (АГ);
- Ожирение;
- Сахарный диабет;
- Частое или длительное применение диуретиков, ацетилсалициловой кислоты и других медикаментов;
- Лечение онкологических заболеваний.
Повышение уровня мочевой кислоты может быть вызвано и другими заболеваниями, негативно влияющими на функции выделительной системы, такими как псориаз, саркоидоз, болезни крови, а также избыточное потребление пуринов в пище.
Таким образом, основными причинами гиперурикемии являются:
- Избыточное образование мочевой кислоты (метаболическая гиперурикемия);
- Нарушение выведения мочевой кислоты с мочой (почечная гиперурикемия, которая может быть как наследственной, так и приобретенной – функция почек страдает по фильтрационно-канальцевому типу).
Вторичная гиперурикемия может представлять опасность в плане развития почечной недостаточности, вызванной блокировкой почечных канальцев кристаллами мочевой кислоты. Кроме того, гиперурикемия и ее последствия (подагра) могут способствовать развитию других заболеваний: нарушению липидного обмена, атеросклерозу, артериальной гипертензии и ишемической болезни сердца.
Среди различных форм гиперурикемии существует также бессимптомная форма. При бессимптомной гиперурикемии уровень мочевой кислоты в крови повышен, однако признаки ее воздействия на организм отсутствуют, что делает состояние безболезненным. Обычно бессимптомная форма не требует лечения, так как симптомы (кристаллообразование и воспалительный артрит) не беспокоят пациента и не мешают его жизни. Чаще всего такая форма заболевания выявляется случайно при биохимическом анализе крови, включающем тест на уровень мочевой кислоты. Бессимптомная гиперурикемия может продолжаться годами, однако у некоторых пациентов она может в какой-то момент проявиться симптомами подагры.
Чаще всего бессимптомную гиперурикемию провоцируют такие факторы, как стойкое повышение артериального давления (АГ), избыточные жировые отложения (ожирение) и увеличение уровня «вредного» холестерина в крови.
Гиперурикемия — это состояние, характеризующееся повышенным уровнем мочевой кислоты в крови. Люди часто обсуждают ее как предшественник подагры, но это не единственная форма проявления. Существуют первичная и вторичная гиперурикемия. Первичная связана с генетическими факторами, тогда как вторичная может развиваться из-за заболеваний почек, диабета или избыточного потребления алкоголя и пищи, богатой пуринами. Симптомы могут варьироваться от бессимптомного течения до острых болей в суставах, особенно в области большого пальца ноги. Лечение включает изменение диеты, увеличение потребления жидкости и, в некоторых случаях, медикаментозную терапию. Если не контролировать уровень мочевой кислоты, это может привести к серьезным последствиям, таким как хронические артриты и повреждение почек. Важно своевременно обращаться к врачу для диагностики и коррекции состояния.

Гиперурикозурия
Повышение уровня мочевой кислоты наблюдается не только в крови. При нарушении обмена пуринов, помимо гиперурикемии, может возникать гиперурикозурия — состояние, при котором увеличивается концентрация мочевой кислоты в моче. Это приводит к усиленному выделению уратов натрия с мочой и может стать причиной формирования уратных камней в почках, что, в свою очередь, вызывает мочекаменную болезнь. Около 25% пациентов с гиперурикозурией страдают от мочекаменной болезни, вызванной уратными камнями. Обычно данная патология встречается у взрослых, хотя дети также могут быть подвержены ей, но в меньшей степени.
В нормальных условиях соли мочевой кислоты свободно диссоциируют в моче, и уратные камни не образуются, если уровень pH мочи находится в пределах нормы. Однако закисление урины препятствует диссоциации, что приводит к накоплению солей мочевой кислоты. Кристаллы этих солей в концентрированной моче с очень кислой реакцией (pH < 5) осаждаются в мозговом слое почечной паренхимы. Накопление кристаллов блокирует почечные канальцы, вызывая структурные и функциональные нарушения в системе мочевыделения (обструктивная нефропатия) и создавая серьезные препятствия для выведения мочи.
Гиперурикозурия может сопровождать следующие состояния:
- Миелопролиферативные заболевания (острый и хронический миелолейкоз);
- Другие гематологические патологии (острый лимфолейкоз, миеломная болезнь);
- Лучевую и химиотерапию (при массовой гибели опухолевых клеток);
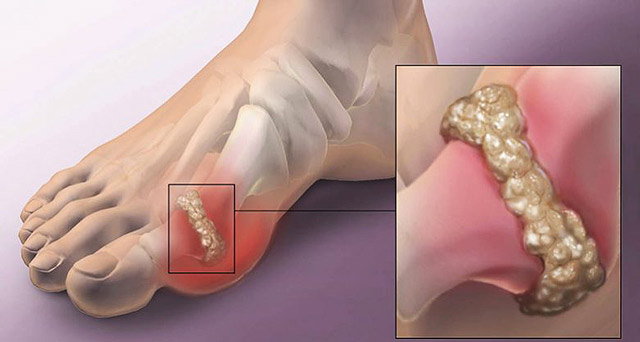
- Подагру.
Уратные камни чаще всего формируются на фоне гиперурикемии, вызванной различными заболеваниями и подагрой, хотя их образование возможно и при постоянных нарушениях диеты.
Типичным признаком наличия уратных камней является почечная колика, проявляющаяся сильными болями в поясничной области. Во время приступа пациенты испытывают невыносимые страдания и буквально «лезут на стенку».
Симптомы гиперурикемии
Временное повышение уровня мочевой кислоты в крови, возникающее из-за чрезмерного потребления продуктов, богатых пуринами, может проявляться лишь одним симптомом — лабораторным, который выявляется при биохимическом анализе крови. В таких случаях достаточно «легкого испуга», если обратить внимание на свой рацион.
Тем не менее, независимо от причин, могут возникать следующие симптомы:
- Боль в мышцах и суставах;
- Нервные тики;
- Астенический синдром;
- Боли в животе;
- Дискинезия желчевыводящих путей;
- Энурез у детей;
- Признаки интоксикации (тошнота, головокружение, головная боль);
- Снижение иммунной защиты организма;
- Появление уратов в моче.
При углублении патологических процессов страдают почки, что может привести к мочекаменной болезни, а накопившиеся в тканях ураты могут спровоцировать подагру. Лечение гиперурикемии требует комплексного подхода с соблюдением диеты, способной замедлить прогрессирование заболевания, иногда даже более эффективно, чем медикаментозная терапия (методы лечения будут рассмотрены в следующих разделах).

Болезнь аристократов, ее формы и причины
Тем не менее, нарушение пуринового обмена чаще всего приводит к подагре. Ранее это заболевание редко встречалось среди простых людей, в основном из-за генетических факторов. Однако среди состоятельных слоев общества подагра была распространена, так как они могли регулярно употреблять красное мясо, белое сухое вино и другие продукты, богатые пуринами. Эти продукты способствуют накоплению мочевой кислоты в организме, что вызывает артрит.
Согласно современным статистическим данным, подагрой страдает от 1 до 3% взрослого населения мира. Мужчины сталкиваются с этой болезнью в 7 раз чаще, чем женщины. Более того, мужчины рискуют заболеть раньше: первые симптомы могут проявиться в возрасте 35-45 лет, тогда как женщины могут дожить до 60 лет, не подозревая о развитии подагры.
Подагра делится на три типа:
- Метаболический — увеличивается выработка мочевой кислоты;
- Почечный — снижается выведение мочевой кислоты через почки;
- Смешанный — синтез мочевой кислоты повышен умеренно, но также наблюдается снижение ее выведения почками.
Подагра бывает первичной (идиопатической) и вторичной. Первичная форма является наследственным заболеванием, вызванным действием нескольких патологических генов. Генетические нарушения в работе ферментов, участвующих в обмене пуринов, приводят к увеличению продукции мочевой кислоты и стойкой гиперурикемии. При этом замедляется выведение уратов через почки, что приводит к их накоплению. Ураты чаще всего оседают в соединительной ткани суставов и почках, вызывая характерные клинические проявления. В таких случаях важную роль играет алиментарный фактор. Людям с этой формой заболевания следует избегать избыточного потребления продуктов, богатых пуринами.
Вторичная подагра возникает на фоне других заболеваний, сопровождающихся гиперурикемией. К ним относятся:
- Неопластические заболевания кроветворной системы (гемобластозы);
- Опухоли в других органах;
- Заболевания почек;
- Сердечная недостаточность;
- Некоторые метаболические и эндокринные расстройства;
- Частое употребление крепкого алкоголя и пива (алкоголь, участвуя в обмене, метаболизируется до молочной кислоты, что затрудняет выведение уратов почками);
- Пищевые привычки (жирная пища, красное мясо и другие продукты, богатые пуринами);
- Интенсивные физические нагрузки;
- Прием определенных лекарственных средств (мочегонные, салицилаты, цитостатики, кортикостероиды).
Таким образом, подагра характеризуется нарушением баланса между синтезом и выведением мочевой кислоты из организма. Причины развития этого метаболического расстройства связаны с нарушением обмена пуринов, накоплением мочевой кислоты и отложением кристаллов мононатриевых уратов в тканях. Эти факторы значительно способствуют возникновению подобных нарушений.
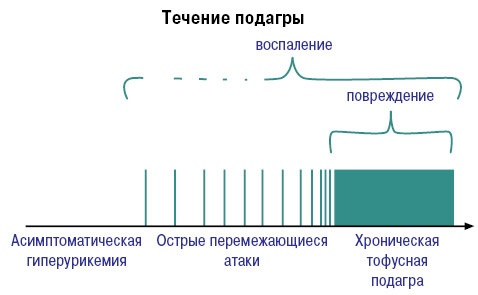
Симптомы тяжелого недуга
Прогрессирование заболевания происходит постепенно и проявляется следующими симптомами и синдромами:
-
На первом месте находятся поражения суставов. Подагра обычно начинается с острого артритного приступа, чаще всего затрагивающего один сустав (моноартрит). Механизм приступа запускается накоплением уратов в синовиальной жидкости, которые активно поглощаются нейтрофилами (фагоцитоз). Лейкоциты, выполнившие свою функцию, разрушаются и высвобождают в суставную полость большое количество лизосомных ферментов. Эти ферменты вызывают воспалительный процесс и артрит.
-
На втором месте по частоте при подагре находятся поражения почек. Они проявляются образованием уратных камней, развитием мочекаменной болезни и формированием «подагрической почки». Это связано с накоплением мочевой кислоты или уратов в почечном мозговом (иногда корковом) слое. Ураты, скапливаясь в определенных участках, создают условия для возникновения воспалительных очагов.
-
Третье место в развитии подагры занимают изменения периферических тканей в местах отложения уратов — формируются подагрические узелки, что является характерным симптомом данного заболевания.
Важно отметить, что указанные симптомы чаще встречаются у мужчин в возрасте от 30 до 50 лет (до 98% всех случаев), в то время как женщины начинают испытывать проявления этого недуга лишь в период климакса.
Поэтапный диагностический поиск
Эта патология развивается в три стадии, и на каждом этапе диагностика не вызывает значительных затруднений. Симптомы и результаты лабораторных исследований четко указывают на наличие подагры как на начальной стадии, так и в период её полного проявления.
1 этап
Подагра чаще всего проявляется острым приступом подагрического артрита, который возникает у мужчин старше 30 лет на фоне полного здоровья. Обычно приступ запускается определенными факторами, о которых пациент вспоминает, рассказывая врачу о своей болезни. К ним относятся:
- Переохлаждение перед началом приступа;
- Небольшая травма;
- Длительная пешая прогулка без перерывов;
- Чрезмерное употребление алкоголя;
- Избыточное потребление жирной мясной пищи в последнее время;
- Случайная инфекция.
Приступ, как правило, начинается ночью и проявляется резкой, внезапной болью в большом пальце ноги. Иногда боль затрагивает другие пальцы или суставы, такие как голеностопный и коленный, а в редких случаях — локтевой и запястный. Даже в состоянии покоя больной ощущает сильные боли, которые усиливаются при опускании ноги. При выраженной болезненности может наблюдаться повышение температуры тела (до 39ºС). Длительность приступа колеблется от 3 до 10 дней, после чего симптомы исчезают, как будто ничего и не происходило.
2 этап
На втором этапе диагностического поиска можно выделить признаки, указывающие на наличие заболевания. Сустав начинает отекать, а цвет кожи над ним меняется на синевато-багровый.
С течением времени интервалы между приступами становятся короче, а продолжительность болей увеличивается. В процесс вовлекаются и другие суставы, которые деформируются и теряют подвижность. Явные признаки хронического полиартрита становятся заметными: трудоспособность пациента значительно снижается, и он вынужден передвигаться с помощью вспомогательных средств, испытывая постоянный дискомфорт. Если патологический процесс затрагивает почки, к суставным проблемам добавляются приступы почечной колики, сопровождающиеся сильной болью и отхождением конкрементов.
Второй период болезни обычно длится от 3 до 5 лет. На этом этапе возникают тофусы — специфические узелки, образующиеся из уратов, которые «застревают» в тканях. Чаще всего тофусы появляются на ушных раковинах и локтях, реже — на пальцах рук и ног. Иногда они размягчаются и самопроизвольно вскрываются, образуя свищи, из которых выделяются белые кристаллы натриевой соли мочевой кислоты.
3 этап
Подагра обычно легко диагностируется благодаря характерным симптомам, таким как поражение суставов и почек, а также образование тофусов. Эти проявления указывают на серьезные нарушения пуринового обмена. Лабораторные анализы крови подтверждают диагноз, показывая высокую гиперурикемию. Однако подагру следует отличать от других заболеваний с похожими клиническими проявлениями, таких как деформирующий остеоартрит, ревматоидный полиартрит и острый ревматический полиартрит.
Лечение
Лечебные мероприятия при гиперурикемии направлены на восстановление пуринового обмена и снижение уровня мочевой кислоты в крови:
- Увеличение потребления жидкости для улучшения выведения мочевой кислоты и снижения её концентрации в почечных канальцах.
- Применение бикарбоната натрия, ацетазоламида и препаратов с цитратом натрия (например, блемарен, магурлит, солуран) или калия для изменения pH мочи в щелочную сторону (7,0 – 7,5).
- Аллопуринол необходим при миелопролиферативных заболеваниях, в других случаях его используют во время лечения опухолевых процессов.
- Расбуриказа — рекомбинантная уратоксидаза, вводимая внутривенно. Это средство быстро снижает уровень мочевой кислоты в крови, однако высокая стоимость ограничивает его применение, поэтому расбуриказа используется в основном для лечения гиперурикемии у детей и онкологических пациентов.
- При поражении почек: промывание мочеточников (нефростома), хирургическое удаление камней, гемодиализ (при необходимости).
- Колхицин для купирования острого подагрического приступа, также применяется для профилактики повторных атак.
- Индометацин и другие нестероидные противовоспалительные препараты (НПВП), которые снижают уровень мочевой кислоты в крови и уменьшают проявления гиперурикемии.
- Диакарб, который повышает pH мочи, растворяет камни и предотвращает их образование.
Тем не менее, медикаменты не заменят соблюдение диеты при гиперурикемии (и подагре). Все специалисты согласны, что пациент должен строго придерживаться назначенного рациона. Низкокалорийная пища помогает снизить уровень мочевой кислоты и облегчить симптомы заболевания. Рекомендуется диета №5 с ограничением мясных и рыбных продуктов (при остром приступе они полностью исключаются).
Люди с повышенным уровнем мочевой кислоты должны знать, какие продукты содержат много пуринов. К ним относятся:
- Субпродукты (мозги, язык, говяжьи почки и печень);
- Мясо молодых животных (телятина, цыплята) и жирные сорта мяса;
- Разнообразные копчености (мясные и рыбные);
- Рыба (сельдь, сардины, шпроты);
- Крепкие бульоны (мясные и рыбные);
- Продукты растительного происхождения: свежие стручки бобовых (особенно чечевица), все виды бобов, шпинат, цветная капуста, грибы.
Чтобы избежать острого приступа и дальнейшего развития подагры, пациентам необходимо придерживаться диеты с низким содержанием пуринов: молоко и молочные продукты, яйца, крупы, хлеб, овощи (картошка, салат, морковь) и фрукты (яблоки, груши, сливы, апельсины, абрикосы).
Видео: о гиперурикемии и отложениях мочевой кислоты
Видео: лекция о гиперурикемии и ожирении
Кровь и её болезни, составляющие, исследования, биохимия
Советы для читателей СосудИнфо предоставляют квалифицированные специалисты с высшим медицинским образованием и практическим опытом.
Вопрос-ответ
Что хорошо убирает мочевую кислоту?
Помимо чистой питьевой воды в рацион включаются морсы, компоты, несладкие соки, отвар шиповника, настой липы и мяты, молоко. Растворить и вывести мочевую кислоту помогают щелочные минеральные воды.
Каковы причины гиперурикемии?
Развитию ГУ способствует ряд патологических состояний: ожирение, метаболический синдром, снижение функции почек, злоупотребление алкоголем, прием ацетилсалициловой кислоты и диуретиков. В свою очередь, ГУ является маркером ряда обменных нарушений, атеросклероза, заболеваний сердечно-сосудистой системы и почек.
Какие препараты снижают уровень мочевой кислоты в крови?
Средства, снижающие уровень мочевой кислоты в крови: аллопуринол, фебуксостат; средства, повышающие выведение мочевой кислоты с мочой (урикозурические препараты): бензобромарон, пробенецид и др.
Как чувствует себя человек при повышении мочевой кислоты?
Классификация подагры. Острый подагрический артрит — повышение уровня мочевой кислоты в крови сопровождается отложением уратов в суставах и околосуставных тканях, воспалением и болезненными приступами. У человека возникает резкая, невыносимая боль в суставе, кожа над ним приобретает синюшный оттенок.
Советы
СОВЕТ №1
Регулярно проверяйте уровень мочевой кислоты в крови. Это поможет вам своевременно выявить гиперурикемию и предотвратить развитие подагры и других осложнений.
СОВЕТ №2
Соблюдайте сбалансированную диету, ограничивая потребление продуктов, богатых пуринами, таких как красное мясо, морепродукты и алкоголь. Увеличьте потребление овощей, фруктов и цельнозерновых продуктов.
СОВЕТ №3
Поддерживайте оптимальный уровень гидратации, употребляя достаточное количество воды. Это поможет снизить концентрацию мочевой кислоты в организме и улучшить ее выведение.
СОВЕТ №4
Регулярно занимайтесь физической активностью, чтобы поддерживать нормальный вес и улучшить обмен веществ. Избегайте резких колебаний веса, так как это может негативно сказаться на уровне мочевой кислоты.