Когда гипертензия – один из симптомов…
Из-за множества факторов, способствующих вторичному повышению артериального давления, их удобно разделить на группы. Эта классификация основана на локализации нарушения, приведшего к гипертонии.
Выделяются следующие категории:
- Почечная симптоматическая гипертензия.
- Эндокринная гипертензия.
- Гипертония, связанная с сердечно-сосудистыми заболеваниями.
- Нейрогенная форма гипертензии.
- Лекарственная гипертензия.
Заподозрить вторичный характер гипертензии можно, анализируя жалобы и симптомы, а также особенности течения заболевания. Симптоматическая гипертензия, в отличие от первичной, имеет следующие характеристики:
- Внезапное начало, когда показатели давления резко и быстро возрастают.
- Низкую эффективность стандартной гипотензивной терапии.
- Неожиданное возникновение без предшествующего периода постепенного увеличения давления без симптомов.
- Поражение преимущественно молодых людей.
Некоторые косвенные признаки, выявленные на этапе первичного осмотра и общения с пациентом, могут указать на возможную причину заболевания. Например, при почечной форме заметно повышается диастолическое («нижнее») давление, эндокринные расстройства приводят к пропорциональному увеличению как систолического, так и диастолического давления, а при сердечно-сосудистых патологиях в основном увеличивается «верхняя» цифра.
Далее мы рассмотрим основные группы симптоматических гипертоний в зависимости от причин их возникновения.
Врачи отмечают, что вторичная гипертензия, являющаяся следствием других заболеваний, требует особого внимания. Существуют различные формы, включая почечную, эндокринную и сосудистую гипертензию. Симптомы могут варьироваться от головной боли и усталости до более серьезных проявлений, таких как нарушения зрения и сердечные боли. Диагностика включает в себя комплексное обследование, включая анализы крови, ультразвуковое исследование и, при необходимости, компьютерную томографию. Лечение направлено на устранение первопричины, что может включать медикаментозную терапию, хирургическое вмешательство или изменение образа жизни. Врачи подчеркивают важность раннего выявления и адекватного лечения вторичной гипертензии для предотвращения серьезных осложнений.

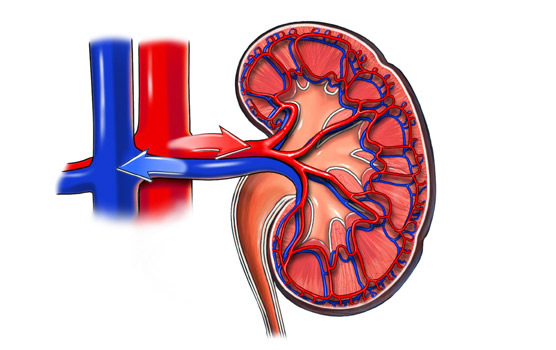
Почечный фактор в генезе вторичной гипертензии
Почки играют важную роль в поддержании нормального артериального давления. Их повреждение может привести к его повышению, и они становятся мишенью при эссенциальной гипертонии. Симптоматическая гипертензия, возникающая из-за проблем с почками, может быть связана с поражением сосудов (реноваскулярная форма) или паренхимы органа (ренопаренхиматозная).
| Форма вторичной гипертензии | Симптомы (могут быть неспецифичными или отсутствовать) | Диагностика | Лечение |
|---|---|---|---|
| Реноваскулярная гипертензия (стеноз почечной артерии) | Головная боль, головокружение, шум в ушах, сердцебиение. Может быть бессимптомной. | Дуплексное сканирование почечных артерий, ангиография, МРТ/КТ ангиография почек, определение активности ренина в крови. | Баллонная ангиопластика со стентированием, хирургическое вмешательство (нефрэктомия в редких случаях), медикаментозная терапия (ингибиторы АПФ, блокаторы рецепторов ангиотензина II). |
| Гипертензия при заболеваниях почек (гломерулонефрит, пиелонефрит, поликистоз почек) | Отек, изменение цвета мочи, боли в пояснице, повышение артериального давления. | Анализ мочи, биопсия почки, УЗИ почек, КТ/МРТ почек, анализ крови (креатинин, мочевина). | Лечение основного заболевания почек, медикаментозная терапия (ингибиторы АПФ, блокаторы рецепторов ангиотензина II, диуретики). |
| Гипертензия при первичном альдостеронизме (синдром Конна) | Мышечная слабость, параличи, полиурия, полидипсия, головная боль. | Определение уровня альдостерона и ренина в крови, тест с нагрузкой солью, КТ надпочечников. | Хирургическое удаление аденомы надпочечника (адренэктомия), медикаментозная терапия (антагонисты альдостерона, спиронолактон). |
| Гипертензия при феохромоцитоме | Приступы гипертензии, головная боль, тахикардия, потливость, тремор, бледность. | Определение уровня катехоламинов и метаболитов в моче и крови, КТ/МРТ надпочечников. | Хирургическое удаление феохромоцитомы, медикаментозная терапия (альфа-адреноблокаторы, бета-адреноблокаторы). |
| Гипертензия при обструктивном апноэ сна | Храп, дневная сонливость, головная боль по утрам. | Полисомнография. | CPAP-терапия, снижение веса, изменение образа жизни. |
| Гипертензия при гипотиреозе | Утомляемость, сонливость, запоры, отек лица. | Определение уровня ТТГ, Т3 и Т4 в крови. | Заместительная терапия тиреоидными гормонами. |
| Гипертензия при гиперкортицизме (синдром Кушинга) | Ожирение, стрии на коже, «лунообразное» лицо, гипергликемия. | Определение уровня кортизола в крови и моче, КТ/МРТ надпочечников и гипофиза. | Лечение основного заболевания, медикаментозная терапия (кортикостероиды). |
| Гипертензия при коарктации аорты | Головная боль, боли в грудной клетке, слабость в нижних конечностях, разница артериального давления на руках и ногах. | Эхокардиография, ангиография. | Хирургическое вмешательство (баллонная ангиопластика, протезирование аорты). |
Реноваскулярная гипертензия
Реноваскулярная форма гипертензии возникает из-за уменьшения объема крови, поступающей в почку. Это активирует механизмы, направленные на восстановление кровотока. В результате происходит избыточное выделение ренина, что приводит к повышению тонуса сосудов, их спазму и, как следствие, к увеличению артериального давления.
Наиболее значимым фактором, способствующим развитию реноваскулярной гипертензии, является атеросклероз, который наблюдается у 75% пациентов. Врожденные аномалии почечной артерии составляют около 25% случаев данной патологии. В редких случаях причиной могут быть васкулиты, такие как синдром Гудпасчера, а также аневризмы сосудов, сдавление почки опухолями, метастатические поражения и другие факторы.
Клинические проявления реноваскулярной гипертензии имеют свои особенности:
- Заболевание часто начинается остро, преимущественно у мужчин старше 50 лет или женщин младше 30 лет.
- Артериальное давление достигает высоких значений и плохо поддается лечению.
- Непереносимые гипертензивные кризы не наблюдаются.
- Преимущественно повышается диастолическое давление.
- Наблюдаются признаки почечной патологии.
Вторичная гипертензия, как правило, возникает в результате других заболеваний, таких как болезни почек, эндокринные расстройства или сердечно-сосудистые патологии. Люди часто отмечают, что симптомы могут быть менее выраженными, чем при первичной гипертензии, но это не делает их менее опасными. Головные боли, усталость, одышка и нарушения зрения могут сигнализировать о наличии проблемы. Диагностика включает в себя комплексное обследование: анализы крови, УЗИ органов, рентген и другие методы, позволяющие выявить первопричину. Лечение вторичной гипертензии направлено на устранение основного заболевания, что может включать медикаментозную терапию и изменение образа жизни. Важно помнить, что своевременное обращение к врачу и регулярный мониторинг артериального давления могут значительно улучшить качество жизни и предотвратить серьезные осложнения.

Ренопаренхиматозная гипертензия
Ренопаренхиматозная вторичная артериальная гипертензия возникает из-за повреждения почечной паренхимы и является наиболее распространенной формой данного заболевания, составляя до 70% всех случаев вторичной гипертонии. Основные причины её возникновения включают хронический гломерулонефрит, пиелонефрит, повторяющиеся инфекции почек и мочевыводящих путей, сахарный диабет, а также новообразования в почечной паренхиме.
Для вторичной ренопаренхиматозной гипертензии характерно сочетание повышения артериального давления с симптомами, связанными с почками. К ним относятся отеки, одутловатость лица, боли в поясничной области, дизурические расстройства и изменения в характере и объеме мочи. Для этого типа заболевания не свойственны гипертонические кризы; в основном наблюдается увеличение диастолического давления.
Эндокринные формы вторичной гипертензии
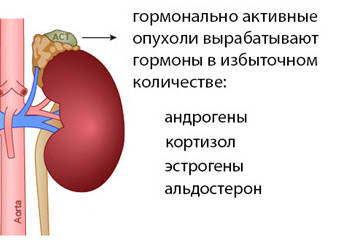
Эндокринная артериальная гипертензия — это симптоматическое состояние, возникающее из-за нарушения гормонального баланса и заболеваний желез внутренней секреции. Наиболее часто гипертония развивается при болезни и синдроме Иценко-Кушинга, феохромоцитомах, патологиях гипофиза, акромегалии, адреногенитальном синдроме и других расстройствах.
При эндокринных нарушениях вырабатываются гормоны, которые могут усиливать спазмы сосудов, увеличивать продукцию гормонов надпочечников, а также способствовать задержке жидкости и соли в организме. Механизмы действия этих гормонов разнообразны и до конца не изучены.
Среди симптомов можно выделить: ожирение, избыточный рост волос, появление стрий, полиурию, жажду, бесплодие и другие проявления, зависящие от основного заболевания.

Нейрогенная симптоматическая гипертония
Нейрогенные артериальные гипертензии возникают из-за заболеваний центральной нервной системы. Основные причины включают опухоли головного мозга и его оболочек, травмы, а также объемные процессы, которые увеличивают внутричерепное давление, включая диэнцефальный синдром.
Помимо повышения артериального давления, наблюдаются симптомы, указывающие на поражение мозговых структур, гипертензионный синдром и данные о ранее перенесенных травмах головы.
Гипертензия и сосудистый фактор
Повышение артериального давления, связанное с сердечно-сосудистыми заболеваниями, называется вторичной артериальной гипертензией. К ее развитию могут привести атеросклероз аорты, коарктация, некоторые пороки клапанов, хроническая сердечная недостаточность и серьезные нарушения сердечного ритма.
Атеросклероз аорты — распространенная патология среди пожилых людей. Он приводит к увеличению, в основном, систолического давления, в то время как диастолическое может оставаться на прежнем уровне. Негативное воздействие такой гипертонии на прогноз здоровья делает необходимым лечение с учетом основного заболевания.
Другие виды вторичных гипертоний
Кроме заболеваний эндокринной системы, повышение артериального давления может быть вызвано приемом различных медикаментов, таких как гормоны, антидепрессанты и противовоспалительные препараты. На уровень давления также влияют токсические эффекты алкоголя и употребление определенных продуктов, включая сыр, шоколад и маринованную рыбу. Не стоит забывать о негативном влиянии сильного стресса и о состоянии после хирургических вмешательств.
Проявления и методы диагностики вторичных гипертоний
Симптомы вторичной гипертензии зависят от основного заболевания, вызывающего повышение артериального давления. Основной признак всех этих состояний — стойкое увеличение АД, которое трудно поддается лечению. Пациенты часто жалуются на головные боли, шум в ушах, дискомфорт в затылочной области, сердцебиение, боли в груди и «мушки» перед глазами. Проявления вторичной гипертензии схожи с эссенциальной формой этого заболевания.
К повышенному давлению могут добавляться и другие симптомы, связанные с заболеваниями различных органов. Например, пациенты могут испытывать отеки, изменения в объеме и характере мочи, лихорадочные состояния и боли в пояснице.
Диагностика почечных форм, которые являются наиболее распространенными, включает:
- Анализ мочи (количество, суточный ритм, характер осадка, наличие микробов);
- Радиоизотопную ренографию;
- Рентгеноконтрастную пиелографию и цистографию;
- Ангиографию почек;
- Ультразвуковое исследование;
- Компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ) при подозрении на объемные образования;
- Биопсию почки.
Кроме повышения давления, вторичная гипертензия может сопровождаться симпатоадреналовыми кризами, мышечной слабостью, увеличением массы тела и изменениями в диурезе. При феохромоцитоме пациенты отмечают потливость, дрожь, сердцебиение, беспокойство и головные боли. Если опухоль протекает без кризов, могут возникать обморочные состояния.
Поражение надпочечников при синдроме Кона на фоне гипертензии вызывает выраженную слабость, учащенное мочеиспускание, особенно ночью, и жажду. Присоединение лихорадки может указывать на злокачественное новообразование надпочечника.
Увеличение массы тела, появление гипертензии, снижение половой функции, жажда, зуд кожи, характерные растяжки (стрии) и нарушения углеводного обмена могут свидетельствовать о синдроме Иценко-Кушинга.
Диагностический поиск при эндокринных вторичных гипертензиях включает:
- Общий анализ крови (лейкоцитоз, эритроцитоз);
- Исследование показателей углеводного обмена (гипергликемия);
- Определение уровня электролитов в крови (калий, натрий);
- Анализ крови и мочи на гормоны и их метаболиты в зависимости от предполагаемой причины гипертензии;
- КТ и МРТ надпочечников и гипофиза.
Гемодинамические вторичные гипертензии связаны с заболеваниями сердца и сосудов. Для них характерно преимущественное повышение систолического давления. Часто наблюдается нестабильное течение заболевания, когда повышение АД сменяется гипотонией. Пациенты жалуются на головные боли, слабость и дискомфорт в области сердца.
Для диагностики гемодинамических форм гипертензии применяются ангиографические исследования, УЗИ сердца и сосудов, ЭКГ, а также липидный спектр при подозрении на атеросклероз. Значительное количество информации можно получить при простом выслушивании сердца и сосудов, что позволяет выявить характерные шумы над пораженными артериями и клапанами сердца.
При подозрении на нейрогенную симптоматическую гипертензию проводится тщательное неврологическое обследование, уточняются данные о перенесенных травмах, нейроинфекциях и операциях на головном мозге. Симптомы гипертонии у таких пациентов часто сопровождаются признаками вегетативной дисфункции и внутричерепной гипертензии (головная боль, рвота), возможны судороги.
Обследование включает КТ и МРТ головного мозга, оценку неврологического статуса, электроэнцефалографию, а также, при необходимости, УЗИ и ангиографию сосудов мозга.
Лечение симптоматической гипертензии
Лечение вторичных гипертоний требует персонализированного подхода, так как выбор медикаментов и процедур зависит от основной патологии.
При коарктации аорты, клапанных дефектах или аномалиях сосудов почек может потребоваться хирургическое вмешательство для коррекции этих изменений. Опухоли надпочечников, гипофиза и почек также подлежат удалению.
При инфекционно-воспалительных заболеваниях почек или поликистозе необходимо применять антибактериальные и противовоспалительные средства, а также восстанавливать водно-солевой баланс. В тяжелых случаях может потребоваться гемодиализ или перитонеальный диализ.
При внутричерепной гипертензии назначают дополнительные мочегонные препараты, а в некоторых случаях — противосудорожную терапию. Объемные образования, такие как опухоли или кровоизлияния, удаляются хирургически.
Антигипертензивная терапия включает те же группы препаратов, что и при эссенциальной гипертензии. Рекомендуются:
- Ингибиторы АПФ (например, эналаприл, периндоприл);
- Бета-адреноблокаторы (атенолол, метопролол);
- Антагонисты кальциевых каналов (дилтиазем, верапамил, амлодипин);
- Мочегонные средства (фуросемид, диакарб, верошпирон);
- Периферические вазодилататоры (пентоксифиллин, сермион).
Важно отметить, что не существует универсальной схемы лечения вторичной гипертензии, так как препараты, рекомендованные для первичной формы, могут быть противопоказаны при заболеваниях почек, мозга или сосудов. Например, ингибиторы АПФ не следует назначать при стенозе почечных артерий, вызывающем реноренальную гипертензию, а бета-адреноблокаторы противопоказаны пациентам с тяжелыми аритмиями на фоне сердечных пороков или коарктации аорты.
Оптимальная терапия подбирается с учетом проявлений основной патологии, которая определяет показания и противопоказания к каждому лекарственному средству. Выбор осуществляется совместными усилиями кардиологов, эндокринологов, неврологов и хирургов.
Вторичная артериальная гипертензия представляет собой актуальную задачу для врачей различных специальностей, поскольку ее диагностика и выявление причины являются сложными и зачастую длительными процессами, требующими выполнения множества процедур. Поэтому крайне важно, чтобы пациент как можно раньше обратился к специалисту и подробно рассказал о своих симптомах, характере развития заболевания, анамнезе и семейных случаях заболеваний. Правильная диагностика вторичной гипертонии является залогом успешного лечения и профилактики серьезных осложнений.
Видео: лекция по артериальной гипертензии и её типам
Вопрос-ответ
Что такое вторичная симптоматическая артериальная гипертензия?
Вторичные (симптоматические) АГ (ВтАГ) – формы АГ, обусловленные заболеваниями почек, крупных артериальных сосудов, эндокринных желез и другими потенциально обратимыми причинами повышения АД.
Как отличить первичную гипертензию от вторичной?
Первичная гипертензия развивается без определенной причины, в то время как вторичная гипертензия является результатом других заболеваний, таких как болезнь почек, эндокринные нарушения или прием определенных лекарств.
Каковы причины вторичной гипертензии?
Вторичная гипертензия возникает в результате других заболеваний или состояний, которые влияют на регуляцию артериального давления. Основные причины включают заболевания почек (например, хроническая почечная недостаточность, стриктура артерий), эндокринные расстройства (например, гипертиреоз, синдром Кушинга), использование некоторых медикаментов (например, противозачаточные средства, нестероидные противовоспалительные препараты), а также сосудистые заболевания и обструкцию сосудов.
Советы
СОВЕТ №1
Обратите внимание на симптомы: если вы заметили частые головные боли, головокружение, одышку или усталость, не игнорируйте эти признаки. Они могут указывать на наличие вторичной гипертензии, и важно обратиться к врачу для диагностики.
СОВЕТ №2
Регулярно проверяйте артериальное давление: измеряйте его хотя бы раз в неделю, особенно если у вас есть предрасположенность к сердечно-сосудистым заболеваниям. Это поможет вам отслеживать изменения и своевременно реагировать на них.
СОВЕТ №3
Следите за своим образом жизни: сбалансированное питание, регулярные физические нагрузки и отказ от вредных привычек могут значительно снизить риск развития гипертензии. Уделяйте внимание своему здоровью и старайтесь поддерживать нормальный вес.
СОВЕТ №4
Не занимайтесь самолечением: если вам поставили диагноз вторичной гипертензии, следуйте рекомендациям врача и не пытайтесь самостоятельно изменять дозировки препаратов или заменять их альтернативными средствами. Это может усугубить ваше состояние.