Почему развивается желудочковая блокада?
Внутрижелудочковая блокада может наблюдаться у здоровых людей без каких-либо неприятных ощущений. Это касается только нарушений проводимости по правой ветви.
Если фиксируется левый гемиблок (особенно в полном варианте), а также при наличии двух-, трехпучковой блокады или блокады конечных разветвлений, необходимо учитывать возможность сердечной патологии.
Причины патологических блокад в детском возрасте:
- Миокардит.
- Миокардиодистрофия (кардиомиопатия).
- Кардиосклероз после перенесенных воспалительных заболеваний сердечной ткани.
- Изменения структуры сердца из-за врожденных или приобретенных пороков.
- Опухоли сердца.
Эти заболевания могут привести как к левому, так и к правому гемиблоку, а также к блокаде конечных разветвлений.
Важно отметить, что у детей и подростков неполная или полная блокада правой ножки часто является нормальным состоянием и может наблюдаться при отсутствии заболеваний.
Причины внутрижелудочковых блокад у взрослых и пожилых людей:
- 40% всех блокад связано с атеросклерозом артерий, снабжающих миокард в области проводящего пучка. Это приводит к ишемии миокарда при ишемической болезни сердца (ИБС). Кроме хронической ишемии, острый инфаркт миокарда также может вызвать внутрижелудочковую блокаду (в 8-13% случаев острого инфаркта фиксируется полная левая блокада).
- 30-40% случаев внутрижелудочковых блокад обусловлено артериальной гипертонией, особенно с развитием компенсаторной гипертрофии сердечной мышцы (гипертрофической кардиомиопатии).
- 20% случаев связано с ревматизмом и врожденными пороками сердца (ВПС). Блокады также часто наблюдаются после хирургического вмешательства по поводу ВПС (у 40% пациентов, перенесших операцию на сердце).
Независимо от возраста, блокады могут быть вызваны отравлениями алкоголем и его суррогатами, травмами грудной клетки, гиперкалиемией, например, при почечной недостаточности или чрезмерном употреблении определенных медикаментов. В частности, внутрижелудочковая блокада может развиваться при отравлении калийсберегающими диуретиками (такими как спиронолактон и верошпирон), калийсодержащими препаратами (например, панангином и аспаркамом), а также некоторыми психотропными средствами (например, амитриптилином и сертралином).
Врачи отмечают, что внутрижелудочковые блокады представляют собой серьезное нарушение проводимости сердца, которое может возникать по различным причинам, включая ишемическую болезнь, гипертензию и кардиомиопатию. Признаки блокады могут варьироваться от бессимптомного течения до выраженной клинической картины, включая одышку, головокружение и обмороки. Для диагностики используются электрокардиография и мониторинг сердечного ритма, что позволяет точно определить тип блокады и ее степень. Лечение зависит от причины и может включать медикаментозную терапию, направленную на коррекцию основного заболевания, а в некоторых случаях может потребоваться установка кардиостимулятора. Важно, чтобы пациенты с выявленными блокадами находились под наблюдением кардиолога для предотвращения возможных осложнений.

Может ли клинически проявляться внутрижелудочковая блокада?
Обычно нарушения проводимости в системе Гиса не проявляются ярко выраженными клиническими симптомами и становятся заметными только при проведении электрокардиограммы.
Тем не менее, некоторые признаки могут наблюдаться, но они связаны с основной болезнью, вызвавшей блокаду. Например, ишемия миокарда может вызывать боли за грудиной, гипертония — головные боли, чаще всего в затылочной области, а миокардит — болевой синдром в области грудной клетки и одышку.
Если у пациента диагностируется внутрижелудочковая блокада с субъективными жалобами, необходимо провести тщательное обследование для выявления возможной сердечной патологии.
Врачи должны особенно внимательно относиться к полной блокаде, особенно если она возникла впервые и сопровождается болевыми ощущениями в левой части грудной клетки или в области грудины. Это связано с тем, что при полной левой блокаде на кардиограмме трудно определить изменения, связанные с острым инфарктом миокарда, из-за значительных изменений в желудочковых комплексах. Поэтому пациент с впервые возникшей полной левой блокадой и давящими или жгучими болями в груди должен вызывать подозрение на острый инфаркт миокарда и быть как можно быстрее госпитализирован в кардиологическое отделение.
Блокада конечных ответвлений (неспецифическая внутрижелудочковая блокада) также не вызывает дискомфорта у пациента, но может сопровождаться симптомами основного заболевания.
| Причина внутрижелудочковой блокады | Признаки внутрижелудочковой блокады на ЭКГ | Лечение внутрижелудочковой блокады |
|---|---|---|
| Ишемическая болезнь сердца (ИБС) | Расширение комплекса QRS (>0.12 сек), отклонение оси QRS, изменения сегмента ST-T, наличие патологических Q-волн. | Лечение основного заболевания (ИБС), включая медикаментозную терапию (нитраты, бета-блокаторы, ингибиторы АПФ), реваскуляризацию (баллонная ангиопластика, шунтирование). В случае тяжелых нарушений ритма – имплантация кардиовертера-дефибриллятора (КД) или водителя ритма. |
| Кардиомиопатии (гипертрофическая, дилатационная) | Расширение комплекса QRS, изменения сегмента ST-T, нарушения ритма. | Лечение основного заболевания (кардиомиопатии), включая медикаментозную терапию (бета-блокаторы, ингибиторы АПФ, диуретики), хирургическое вмешательство (миотомия, трансплантация сердца). В случае тяжелых нарушений ритма – имплантация КД или водителя ритма. |
| Миокардиты | Расширение комплекса QRS, изменения сегмента ST-T, нарушения ритма, низкий вольтаж зубцов. | Лечение основного заболевания (миокардита), включая противовирусную, противовоспалительную терапию, поддерживающая терапия. В случае тяжелых нарушений ритма – имплантация КД или водителя ритма. |
| Врожденные пороки сердца | Расширение комплекса QRS, изменения сегмента ST-T, зависит от типа порока. | Хирургическая коррекция порока сердца. В случае тяжелых нарушений ритма – имплантация КД или водителя ритма. |
| Электролитные нарушения (гипокалиемия, гипомагниемия) | Расширение комплекса QRS, изменения сегмента ST-T, нарушения ритма. | Коррекция электролитных нарушений. |
| Лекарственные препараты (например, некоторые антиаритмические средства) | Расширение комплекса QRS, изменения сегмента ST-T, зависит от препарата. | Отмена или замена препарата, вызывающего блокаду. |
Диагностика внутрижелудочковой блокады
Как уже упоминалось, диагноз внутрижелудочковой блокады устанавливается на основе электрокардиограммы. Она позволяет определить, является ли блокада полной или неполной. Для блокады конечных ответвлений это деление не применяется.
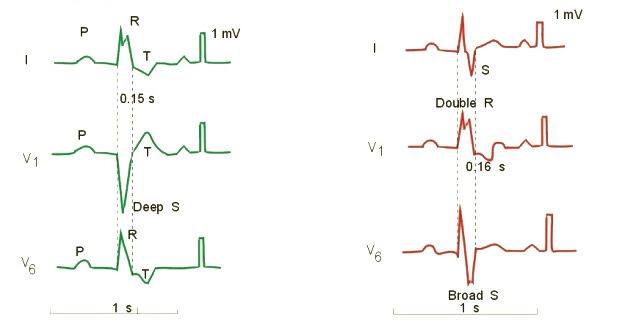
Признаки правой блокады заключаются в расширенном и измененном “М-образном” желудочковом комплексе QRST в правых грудных отведениях – III, V1 и V2-3. В левых грудных отведениях можно увидеть глубокий, зазубренный зубец S. Различие между полной и неполной блокадой заключается в продолжительности комплекса: при полной блокаде он превышает 0.12 с, а при неполной – менее 0.12 с.
Признаки левой блокады – это расширенный и деформированный “М-образный” желудочковый комплекс QRST в левых грудных отведениях – I, V4 и V5-6. В правых грудных отведениях также наблюдается глубокий, зазубренный зубец S. Различие между полной и неполной блокадой снова заключается в продолжительности комплекса: при полной блокаде он длится более 0.12 с, а при неполной – менее 0.12 с.
Признаки локальной блокады конечных ответвлений. Это состояние также известно как местная внутрижелудочковая, арборизационная, неспецифическая или очаговая (перифокальная) блокада. Этот тип блокады чаще всего возникает в результате острого инфаркта. Она может быть очаговой, интраинфарктной или периинфарктной. Очаговая внутрижелудочковая блокада характеризуется “блоком повреждения” в виде некротизированных кардиомиоцитов, возникающего при препятствии на пути электрических импульсов. Это проявляется отсутствием роста зубца R к четвертому грудному отведению. Интраинфарктная блокада формируется в пределах зоны некроза миокарда и проявляется расщеплением патологического (глубокого, уширенного) зубца Q в отведениях, соответствующих зоне поражения. Периинфарктная блокада формируется вокруг очага некроза кардиомиоцитов и проявляется деформированным, зазубренным зубцом r в отведениях, соответствующих зоне поражения.
На кардиограмме при полной левой блокаде отсутствует зубец Q. Его появление может свидетельствовать о наличии острого инфаркта миокарда, скрытого под блокадой.
Пациенты с диагностированной блокадой, которые также жалуются на проблемы со стороны сердца и сосудов, требуют дополнительного обследования. Врач может назначить следующие методы диагностики:
- Эхо-КС (эхокардиоскопия или УЗИ сердца) – назначается при подозрении на порок сердца, миокардит или перенесенный инфаркт миокарда, особенно если пациент отрицает факт стационарного лечения по поводу инфаркта в анамнезе и утверждает, что перенес его “на ногах”.
- Суточное мониторирование ЭКГ по Холтеру – полезно при наличии непостоянной, но преходящей (интермиттирующей) блокады. Это может быть связано с тахикардией при физической нагрузке и называется тахизависимой блокадой.
- Коронароангиография при ишемической болезни сердца с целью оценки проходимости коронарных артерий и определения необходимости стентирования или шунтирования.
Внутрижелудочковые блокады — это состояние, при котором нарушается проводимость электрических импульсов в желудочках сердца. Люди часто отмечают, что причиной таких блокад могут быть сердечно-сосудистые заболевания, гипертония, а также последствия инфаркта миокарда. Признаки могут варьироваться от бессимптомного течения до выраженной сердечной недостаточности, одышки и болей в груди. Диагностика обычно включает электрокардиограмму (ЭКГ), которая позволяет выявить характерные изменения в сердечном ритме. Лечение зависит от тяжести блокады и может включать медикаментозную терапию, а в некоторых случаях — установку кардиостимулятора. Важно помнить, что своевременное обращение к врачу и регулярные обследования могут существенно улучшить качество жизни и предотвратить серьезные осложнения.

Нужно ли лечить внутрижелудочковую блокаду?
Лечение блокад данного типа необходимо при наличии основного заболевания сердечно-сосудистой системы. Например, при остром инфаркте миокарда могут быть проведены экстренное хирургическое вмешательство (установка стента) или консервативное лечение. Последнее включает обезболивание наркотическими анальгетиками, внутривенное введение аналогов нитроглицерина, а также интенсивную антикоагулянтную и антитромбоцитарную терапию. При миокардите применяется противовоспалительное лечение, а при кардиосклерозе с хронической сердечной недостаточностью назначаются диуретики и сердечные гликозиды.
Если причиной блокады или нарушений проводимости по ножкам пучка Гиса являются пороки сердца, требуется хирургическая коррекция. Артериальная гипертония, особенно длительная и с высокими показателями давления, требует назначения гипотензивных препаратов.
В чем опасность внутрижелудочковой блокады?
Однопучковая блокада, особенно в неполной форме, не представляет серьезной угрозы, если она связана с основным заболеванием, которое не проявляется ярко выраженными симптомами и не приводит к быстрому развитию хронической сердечной недостаточности.
В то же время, двухпучковая блокада может быстро перейти в трехпучковую. Это состояние часто вызывает полный блок передачи импульсов между предсердиями и желудочками, что может проявляться приступами потери сознания, известными как приступы Морганьи-Эдемса-Стокса. Данная ситуация называется полной атриовентрикулярной блокадой (АВ-блокадой) и представляет серьезную угрозу для жизни, так как может привести к остановке сердца и внезапной сердечной смерти.
Таким образом, двухпучковая блокада пучка Гиса, особенно в сочетании с клиническими проявлениями основного кардиологического заболевания, требует постоянного наблюдения за пациентом, так как может стать причиной летального исхода.
При обнаружении признаков АВ-блокады II и III степени на ЭКГ врач должен рассмотреть возможность установки электрокардиостимулятора. Имплантация ЭКС необходима даже для пациентов, которые не испытывают приступов МЭС при АВ-блокаде II степени.
Кроме полной АВ-блокады, внутрижелудочковые блокады могут привести к опасным состояниям, таким как фатальная желудочковая тахикардия и фибрилляция желудочков. Профилактика внезапной сердечной смерти, связанной с этими нарушениями ритма, включает регулярные визиты к врачу для проведения ЭКГ и своевременное решение вопроса об имплантации электрокардиостимулятора.

Видео: урок по блокадам сердца
Вопрос-ответ
Что значит внутрижелудочковая блокада?
Внутрижелудочковая блокада – состояние, характеризующееся нарушением проведения электрического импульса по пучку Гиса или его разветвлениям.
Что такое внутрижелудочковая блокада на ЭКГ?
Внутрижелудочковая блокада относится к нарушению проводящей системы сердца, которое может привести к таким симптомам, как застойная сердечная недостаточность, учащенное сердцебиение, снижение толерантности к физической нагрузке или обмороки.
От чего бывает внутрипредсердная блокада?
Внутрипредсердная блокада – при нарушении пути следования электрического импульса по стенкам предсердий; атриовентрикулярная – при блоке узла, «переключающего» возбуждение с предсердий на желудочки; внутрижелудочковая блокада, или блокада правой и левой ножек Гиса.
От чего может появиться блокада сердца?
Причины возникновения АВ блокады могут быть функциональными и органическими. К функциональным относят повышенный тонус блуждающего нерва (соединяет мозг с сердцем, лёгкими, печенью и другими важными органами), либо вследствие приёма некоторых типов медикаментов, их передозировкой.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Если вы заметили у себя или у близких признаки, такие как сильные боли в животе, тошнота или рвота, обязательно проконсультируйтесь с врачом. Раннее обращение за медицинской помощью может значительно улучшить прогноз.
СОВЕТ №2
Не игнорируйте регулярные медицинские обследования. Профилактические осмотры помогут выявить возможные проблемы с желудком на ранних стадиях, что может предотвратить развитие серьезных заболеваний, включая внутрижелудочковые блокады.
СОВЕТ №3
Следите за своим питанием. Правильное питание, богатое клетчаткой и витаминами, может помочь поддерживать здоровье желудка и предотвратить возникновение различных заболеваний. Избегайте переедания и употребления тяжелой пищи.
СОВЕТ №4
Обсуждайте с врачом все принимаемые вами лекарства. Некоторые препараты могут вызывать побочные эффекты, влияющие на работу желудка. Убедитесь, что ваш врач знает о всех лекарствах, которые вы принимаете, чтобы избежать нежелательных реакций.