Этиология
Пилефлебит возникает в результате сочетания двух процессов — инфекции и образования тромбов:
- Инфекции, такие как стафилококковая, стрептококковая, эшерихиозная, иерсиниозная, шигеллезная, клостридиозная, клебсиеллезная и грибковые, вызывают воспалительные процессы в воротной вене.
- Тромбоз воротной вены — это состояние, при котором в вене образуются сгустки крови, препятствующие нормальному кровотоку к печени. Тромбоз может развиваться на фоне цирроза печени, гиперкоагуляции, онкологических заболеваний, после хирургических вмешательств на сосудах и травм.
Заболевания, способствующие развитию пилефлебита:
- Острый аппендицит,
- Острое воспаление желчных протоков,
- Панкреатит и панкреонекроз,
- Язвенно-некротический энтероколит,
- Парапроктит,
- Абсцессы печени,
- Холецистит,
- Лимфаденит в области гепатодуоденальной связки,
- Инфекции пупка у новорожденных,
- Дивертикулит,
- Прободная язва желудка,
- Параректальные абсцессы,
- Новообразования в кишечнике,
- Дизентерия,
- Травмы стенок портальной вены,
- Врожденные и приобретенные иммунодефициты.
Бактерии из инфекционных очагов проникают в системный кровоток и распространяются по организму. Попадая в брыжеечные вены, они достигают разветвлений воротной вены, вызывая ее воспаление, которое сопровождается образованием тромбов и нарушением проходимости сосудов.
Морфологические признаки пилефлебита включают:
- Утолщение и изъязвление стенок воротной вены,
- Пропитывание эпителия гнойными массами,
- Пристеночный или полный тромбоз,
- Размножение микробов в тромботических массах,
- Пропитывание тромбов гноем,
- Некроз интимы сосудов,
- Омертвение значительных участков печени.
При вскрытии стенки пораженной вены выглядят тусклыми и мутными, с поверхностными или глубокими изъязвлениями. Из просвета выделяются гной или тромботические массы с гнойным распадом и неприятным запахом. К осложнениям пилефлебита относятся инфицирование внутренних органов, абсцессы в печени, легких и мозге, развитие спленомегалии и септикопиемии.
Пилефлебит представляет собой воспаление воротной вены, которое может развиваться на фоне различных факторов, таких как инфекционные заболевания, тромбофлебит или хирургические вмешательства. Врачи отмечают, что основными симптомами являются боль в правом подреберье, лихорадка и желтуха. Диагностика включает в себя ультразвуковое исследование, компьютерную томографию и анализы крови, что позволяет выявить воспалительный процесс и его причины. Лечение пилефлебита зачастую требует комплексного подхода: назначаются антибиотики для борьбы с инфекцией, а также антикоагулянты для предотвращения тромбообразования. Важно, чтобы пациенты своевременно обращались за медицинской помощью, так как запущенные случаи могут привести к серьезным осложнениям. Врачи подчеркивают необходимость профилактики, включая контроль за состоянием вен и своевременное лечение сопутствующих заболеваний.

Симптоматика
Острый гнойный пилефлебит характеризуется стремительным и тяжелым течением. Симптомы заболевания не имеют специфических признаков и часто затушевываются проявлениями основного недуга.
-
Симптоматика пилефлебита включает признаки интоксикации: общую слабость, головную боль, головокружение, высокую температуру с ремиттирующим или интермиттирующим характером, озноб, галлюцинации, вялость, апатию, нарушения сознания и выраженный лейкоцитоз. В тяжелых случаях может развиваться гектическая лихорадка, при которой температура тела колеблется между фебрильными значениями и резким снижением. Лихорадка сопровождается сильным ознобом, обильным потоотделением и бредом. Больной не может уснуть и встать с постели, выглядит истощенным и изможденным. Кожа бледнеет, лицо осунулось, а глаза западают.
-
Болевой синдром проявляется неприятными ощущениями в правом подреберье, правой части живота или нижней области грудной клетки, которые могут иррадиировать в спину и лопатку. Боль часто распространяется в подложечную и эпигастральную области, а также в боковые части живота. Резкая, схваткообразная боль может напоминать симптомы острого аппендицита или панкреатита.
-
Если первичный очаг находится в кишечнике, пациенты могут жаловаться на диспепсию: потерю аппетита, метеоризм, изжогу, отрыжку и понос.
-
Синдром портальной гипертензии проявляется рвотой с примесью крови и дегтеобразным стулом. Характерным признаком этого синдрома является «голова медузы» — расширение подкожных вен на передней стенке живота.
-
Симптомы раздражения брюшины включают гепатоспленомегалию и асцит.
-
Образование абсцессов в печени может привести к желтухе. У пациента кожа и слизистые оболочки становятся желтоватыми, а склеры — иктеричными.
-
Пиемические очаги в почках могут протекать бессимптомно или проявляться внезапной болью в поясничной области и пиурией.
-
Симптоматика полиорганной недостаточности включает диспноэ, тахикардию, нитевидный пульс, гипотонию, отеки ног и анурию.
Аппендикулярный пилефлебит возникает сразу после удаления аппендикса. Инфекция быстро охватывает все вены, включая воротную. Заболевание часто сопровождается абсцедированием печеночной ткани, и смерть пациентов может наступить в течение нескольких часов. Диагностика аппендикулярного пилефлебита затруднена, так как клиническая картина включает те же колебания температуры и острую боль в животе.
| Фактор развития | Симптоматика | Диагностика | Лечение |
|---|---|---|---|
| Инфекции брюшной полости (аппендицит, холецистит, перитонит) | Лихорадка, озноб, боль в животе (часто в правом подреберье), желтуха, тошнота, рвота | Физикальное обследование, лабораторные анализы (кровь, моча), УЗИ брюшной полости, КТ, МРТ, ангиография | Антибиотикотерапия, хирургическое вмешательство (дренирование абсцесса, резекция пораженного участка кишечника), симптоматическое лечение (болеутоляющие, жаропонижающие) |
| Травмы живота | Боль в животе, признаки шока (тахикардия, гипотензия), желтуха (возможна) | Физикальное обследование, лабораторные анализы, УЗИ, КТ, МРТ, ангиография | Хирургическое вмешательство (гемостаз, санация раны), антибиотикотерапия, интенсивное лечение |
| Новообразования (рак поджелудочной железы, рак печени) | Боль в животе, желтуха, асцит, потеря веса, слабость | Физикальное обследование, лабораторные анализы, УЗИ, КТ, МРТ, биопсия | Хирургическое вмешательство (удаление опухоли), химиотерапия, лучевая терапия, симптоматическое лечение |
| Тромбоз воротной вены | Боль в животе, асцит, желтуха (возможна), гепатомегалия | Физикальное обследование, лабораторные анализы, УЗИ, КТ, МРТ, ангиография | Антикоагулянтная терапия, хирургическое вмешательство (тромбэктомия, портокавальное шунтирование), симптоматическое лечение |
| Заболевания крови (лейкемия, тромбоцитопения) | Симптомы зависят от основного заболевания, может быть боль в животе, желтуха | Физикальное обследование, лабораторные анализы, коагулограмма, УЗИ, КТ, МРТ | Лечение основного заболевания, симптоматическое лечение |
Диагностика
Диагностика пилефлебита включает анализ жалоб пациента, сбор анамнеза и визуальный осмотр. При пальпации живота могут быть болезненные ощущения в области пупка и правом подреберье.
Лабораторные исследования при пилефлебите:
- В общем анализе крови выявляются признаки воспалительного процесса: нейтрофильный лейкоцитоз, увеличение скорости оседания эритроцитов (СОЭ) и анемия.
- Коагулограмма показывает повышение уровня фибриногена и протромбинного индекса (ПТИ), а также сокращение времени свертывания крови.
- Положительные печеночные пробы: повышен уровень билирубина и активность щелочной фосфатазы.
- Микробиологическое исследование крови на стерильность может выявить патогенные и условно-патогенные микроорганизмы, ответственные за пилефлебит.
- В анализе мочи находят эпителиальные клетки, лейкоциты и эритроциты.
Инструментальные методы диагностики позволяют визуализировать воспалительные очаги и выявить признаки окклюзии портальной вены. Лучевая диагностика при пилефлебите включает рентгенографию, ультразвуковое и томографическое исследование.
- Обзорная рентгенография — доступный и быстрый метод диагностики, хотя иногда дает лишь ориентировочные результаты. Он позволяет визуализировать объект и сохранить его изображение на пленке с помощью рентгеновских лучей.
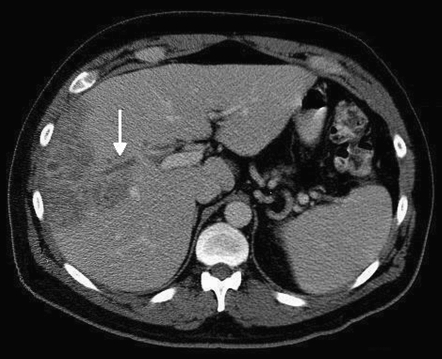
- Ультразвуковое исследование подтверждает наличие гепатомегалии и участков с измененной эхогенностью в печеночной ткани. Тромбы в портальной вене выглядят как гиперэхогенные образования, перекрывающие сосуд.
- УЗИ с допплерографией позволяет выявить расширенные вены и оценить характер и скорость кровотока.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) органов брюшной полости помогают обнаружить гнойные образования в печени при пилефлебите.
- Ангиография, трансумбиликальная портогепатография и спленопортография служат для подтверждения окончательного диагноза.
Пилефлебит — это воспаление вен, которое может возникнуть в результате различных факторов, таких как инфекция, травма или наличие тромба. Люди часто отмечают, что симптомы заболевания включают боль в области пораженной вены, отек и покраснение кожи. В некоторых случаях может наблюдаться повышение температуры. Диагностика пилефлебита обычно включает ультразвуковое исследование вен и анализы крови, что позволяет выявить воспалительный процесс и исключить другие заболевания. Лечение может варьироваться от консервативных методов, таких как применение противовоспалительных препаратов и антибиотиков, до более серьезных вмешательств, если заболевание прогрессирует. Важно своевременно обращаться к врачу, чтобы избежать осложнений и улучшить качество жизни.

Лечение
Пациентам с острым гнойным пилефлебитом рекомендуется соблюдать постельный режим и получать питание через вену.
Консервативная терапия
Противомикробная терапия включает антибиотики широкого спектра из группы цефалоспоринов, такие как «Цефтриаксон» и «Цефтазидим», а также макролиды, например, «Азитромицин» и «Сумамед». Эти препараты назначаются до и после хирургического вмешательства. Лекарства вводятся внутривенно через катетер в пупочную вену.
Антикоагулянты применяются вместе с антибиотиками. В этом случае используются «Гепарин» и «Аценокумарол».
Также могут быть назначены тромболитические средства, такие как «Фибринолизин» и «Стрептокиназа».
Симптоматическая терапия включает прием сорбентов, таких как «Полисорб» и «Смекта», пробиотиков, например, «Бифиформ» и «Аципол», анальгетиков, таких как «Нурофен» и «Кеторол», а также ферментных препаратов, таких как «Фестал» и «Мезим». Для нормализации моторики кишечника могут быть рекомендованы «Дюфалак» и «Нормазе».
Гепатопротекторы, такие как «Эссенциале форте», «Карсил» и «Фосфоглив», способствуют восстановлению функций гепатоцитов.
Общеукрепляющие средства включают поливитаминные и минеральные комплексы.
Дезинтоксикационное лечение предполагает введение коллоидных и кристаллоидных растворов, таких как «Реополиглюкин», «Реосорбилакт» и раствора глюкозы.
Заместительная терапия включает переливание эритроцитарной и тромбоцитарной массы, плазмы и альбумина.
Также может проводиться экстракорпоральная детоксикация, включая гемосорбцию, плазмаферез и ультрафиолетовое облучение крови.

Хирургическое лечение
Удаление очага инфекции возможно только хирургическим путем. Операция направлена на устранение первичного источника инфекции. Пациентам могут проводить аппендэктомию или холецистэктомию. После открытия брюшной полости удаляются гнойные ткани и устанавливается дренаж. Затем перевязывается подвздошно-ободочная вена, чтобы предотвратить дальнейшее распространение инфекции и движение тромбов по кровеносной системе.
Видео: пример дренирования абсцесса печени, возникшего в результате пилефлебита
Пилефлебит — это сложное заболевание, которое трудно диагностировать и лечить. Без эффективной антибактериальной терапии прогноз для пациентов крайне неблагоприятен: они могут скончаться в течение двух недель. Чтобы предотвратить пилефлебит, важно своевременно лечить острые состояния в области живота. Раннее выявление патологического процесса и быстрое начало противомикробной терапии могут значительно улучшить прогноз заболевания.
Профилактика
Основой профилактики пилефлебита, возникающего на фоне аппендицита, является своевременная диагностика и лечение гнойно-воспалительных заболеваний органов брюшной полости и малого таза. При появлении болей в животе важно незамедлительно обратиться к врачу. Заболевания следует лечить без промедлений, чтобы избежать распространения инфекции и серьезных осложнений.
Медицинский персонал должен тщательно подготавливать инструменты для операций. Во время аппендэктомии хирургам необходимо внимательно следить за состоянием органов брюшной полости, воротной вены и её ветвей, а также осматривать мезентериальные сосуды, чтобы не упустить тромбоз или инфекцию. Сразу после родов специалисты должны проверить пупок новорожденного на наличие остатков пуповины, что поможет предотвратить развитие молниеносной формы пилефлебита.
Для предотвращения заболевания рекомендуется соблюдать следующие правила:
- Проходить ежегодные медицинские осмотры,
- Соблюдать санитарно-гигиенические нормы,
- Укреплять иммунную систему,
- Заниматься закаливанием,
- Принимать поливитаминные комплексы,
- Правильно питаться,
- Регулярно заниматься физической активностью.
Вопрос-ответ
Как диагностировать пилефлебит?
Наличие тромба в воротной вене является основным признаком, позволяющим диагностировать пилефлебит. Как компьютерная томография (КТ), так и УЗИ брюшной полости позволяют обнаружить наличие тромбов в воротной вене, как показано на рисунках 3 и 4.
Как аппендицит вызывает пилефлебит?
Обсуждение. Наиболее частой причиной пилефлебита является дивертикулит, за которым следуют аппендицит, воспалительные заболевания кишечника и другие внутрибрюшные инфекции. Пилефлебит возникает в результате неконтролируемой инфекции брюшной полости в областях, прилегающих к портальной системе или впадающих в неё.
Что означает пилетромбоз?
Н. Закупорка воротной вены сгустком крови (см. Тромбоз).
Что из еды вызывает аппендицит?
Острая и кислая пища. Они могут раздражать пищеварительный тракт, вызывая дискомфорт и воспаление. Уменьшение потребления острых блюд и кислых продуктов, таких как цитрусовые, может предотвратить раздражение.
Советы
СОВЕТ №1
Регулярно проходите медицинские осмотры, особенно если у вас есть предрасположенность к заболеваниям вен. Это поможет выявить пилефлебит на ранних стадиях и начать лечение вовремя.
СОВЕТ №2
Обратите внимание на свое питание. Употребление продуктов, богатых клетчаткой, витаминами и антиоксидантами, может помочь укрепить сосуды и снизить риск развития пилефлебита.
СОВЕТ №3
Если вы ведете малоподвижный образ жизни, старайтесь регулярно делать перерывы для физической активности. Простые упражнения или прогулки могут улучшить кровообращение и снизить риск тромбообразования.
СОВЕТ №4
При появлении первых симптомов, таких как боль в области живота или изменения в состоянии вен, не откладывайте визит к врачу. Ранняя диагностика и лечение значительно повышают шансы на успешное восстановление.