Что такое сердечная недостаточность?
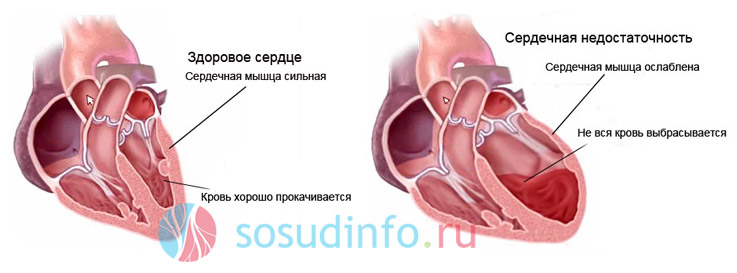
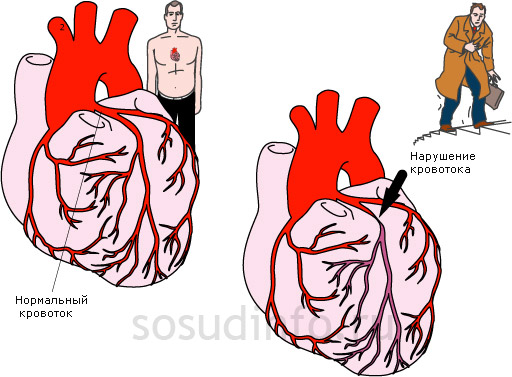
При сердечно-сосудистых заболеваниях, вызванных аномалиями развития и другими факторами, возникают проблемы с кровообращением. Чаще всего это связано с уменьшением объема крови, поступающей в аорту. В результате в органах может возникать застой венозной крови, что негативно сказывается на их работе. Сердечная недостаточность приводит к увеличению объема циркулирующей крови, но скорость ее движения замедляется. Этот процесс может проявляться как внезапно (острое течение), так и иметь хронический характер.
Сердечная недостаточность является серьезным состоянием, требующим внимательного подхода. Врачи отмечают, что основные признаки включают одышку, усталость, отеки и учащенное сердцебиение. Существует несколько форм этого заболевания, включая хроническую и острую сердечную недостаточность, каждая из которых требует индивидуального подхода к лечению. Врачи подчеркивают важность ранней диагностики и комплексного лечения, которое может включать медикаментозную терапию, изменение образа жизни и, в некоторых случаях, хирургическое вмешательство. При обострении состояния специалисты рекомендуют немедленно обратиться за помощью, так как это может предотвратить серьезные осложнения. Важно помнить, что своевременная помощь и регулярное наблюдение у врача могут значительно улучшить качество жизни пациентов.

Видео: сердечная недостаточность – медицинская анимация
| Признак/Форма/Лечение | Сердечная недостаточность (левожелудочковая) | Сердечная недостаточность (правожелудочковая) | Помощь при обострении |
|---|---|---|---|
| Признаки | Одышка (особенно в положении лежа), кашель (с мокротой, иногда с кровью), утомляемость, слабость, головокружение, тахикардия, отеки в нижних конечностях (на поздних стадиях), цианоз | Одышка, отеки в нижних конечностях и в животе (асцит), увеличение печени, набухание шейных вен, боли в правом подреберье | Усиление одышки, кашля, отеков, резкое ухудшение общего состояния, появление болей в груди |
| Формы | Систолическая (снижение фракции выброса) | Систолическая (снижение фракции выброса) | – |
| Диастолическая (нарушение расслабления миокарда) | Диастолическая (нарушение расслабления миокарда) | – | |
| Лечение | Ингибиторы АПФ, бета-блокаторы, диуретики, сальбутамол (при бронхоспазме), модификация образа жизни (диета с ограничением соли, физические упражнения) | Диуретики, ингибиторы АПФ (в некоторых случаях), терапия основного заболевания, модификация образа жизни (диета с ограничением соли, физические упражнения) | Вызов скорой помощи, прием назначенных врачом лекарств (нитроглицерин под язык при болях в груди), покой, поднятие ног (при отеках), кислородная терапия (по назначению врача) |
| Стадии | I-IV по NYHA (New York Heart Association) | I-IV по NYHA (New York Heart Association) | – |
Острая сердечная недостаточность
Все функции сердца выполняет сердечная мышца, известная как миокард. На её работу влияют состояние предсердий и желудочков. Если один из этих отделов начинает функционировать неправильно, это приводит к перегрузке миокарда. Причинами могут быть заболевания сердца или аномалии, возникающие вне его. Такой процесс может произойти внезапно и называется острой сердечной недостаточностью.
Сердечная недостаточность — это серьезное заболевание, о котором говорят многие. Люди отмечают, что основными признаками являются одышка, усталость и отеки, особенно в ногах. Часто пациенты сталкиваются с ухудшением состояния при физической нагрузке или в вечернее время. Существует несколько форм сердечной недостаточности: хроническая и острая, каждая из которых требует индивидуального подхода к лечению. Важно, что своевременная диагностика и правильная терапия могут значительно улучшить качество жизни. Многие пациенты делятся опытом, как изменение образа жизни, соблюдение диеты и регулярные физические нагрузки помогают справляться с симптомами. При обострении состояния важно не откладывать визит к врачу, так как это может предотвратить серьезные осложнения. Поддержка близких и грамотная медицинская помощь играют ключевую роль в управлении заболеванием.

Этиология острой формы
К возникновению данного состояния могут способствовать:
- Перикардиты;
- Недостаточность коронарных артерий;
- Аномалии развития клапанов (пролапс, кальциноз);
- Миокардиты;
- Миодистрофия;
- Острые и хронические заболевания легких;
- Повышение артериального давления в системах малого и большого кругов кровообращения.
Симптомы
Клиническая острая сердечная недостаточность проявляется различными симптомами, которые зависят от перенапряжения сердечной мышцы в правом (ПЖ) или левом (ЛЖ) желудочке.
-
Острая недостаточность левого желудочка, также известная как «сердечная астма», чаще всего проявляется ночью. Пациент может проснуться от нехватки воздуха и вынужден занять сидячее положение (ортопноэ). В некоторых случаях это не приносит облегчения, и человеку приходится вставать и передвигаться по комнате. У него наблюдается учащенное дыхание (тахипноэ), напоминающее дыхание испуганного животного. Лицо становится серым с синюшными оттенками, проявляется выраженный акроцианоз. Кожа становится влажной и холодной. Постепенно дыхание переходит в клокочущее, слышное даже на значительном расстоянии. Также может возникнуть кашель с пенистой мокротой розоватого цвета. Артериальное давление при этом понижено. Сердечная астма требует срочной медицинской помощи.
-
При острой недостаточности правого желудочка наблюдается застой крови в полых венах (как нижней, так и верхней) и в венах большого круга кровообращения. Это приводит к набуханию вен шеи и застою крови в печени, которая становится болезненной на ощупь. У пациента возникает одышка и цианоз. Приступ может сопровождаться клокочущим дыханием по типу Чейн-Стокса.
Острая сердечная недостаточность может привести к отеку легких (как альвеолярному, так и интерстициальному) и вызвать кардиогенный шок. Внезапное ослабление сердечной мышцы может привести к мгновенной смерти.

Патогенез
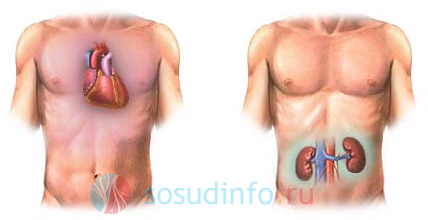
На начальном этапе хронической сердечной недостаточности (ХСН) наблюдается несоответствие между минутным сердечным выбросом и объемом крови, циркулирующим по большому кругу, однако эти показатели все еще находятся в пределах нормы. Гемодинамические нарушения в этот период отсутствуют. По мере прогрессирования заболевания параметры, отражающие центральную гемодинамику, начинают изменяться и снижаться. Это приводит к нарушению кровообращения в почках и накоплению избыточной жидкости в организме.
ХСН может проявляться как левожелудочковая, так и правожелудочковая недостаточность, однако их различение бывает сложным. В большом и малом круге кровообращения наблюдается застой крови. В некоторых случаях фиксируется застой только венозной крови, которая переполняет органы и значительно нарушает микроциркуляцию. Скорость кровотока замедляется, парциальное давление резко снижается, а в клеточной ткани уменьшается скорость диффузии кислорода. Снижение объема легких приводит к одышке. В крови накапливается альдостерон из-за нарушений в работе печени и почек.
С прогрессированием сердечно-сосудистой недостаточности уменьшается синтез белков, содержащих гормоны. В крови накапливаются кортикостероиды, что может привести к атрофии надпочечников. Заболевание вызывает серьезные гемодинамические нарушения, снижает функциональность легких, печени и почек, а также приводит к их постепенной дистрофии. Процессы водно-солевого обмена также нарушаются.
Диагностика
Диагностика на приеме у врача показывает следующее:
- При перкуссии (простукивании для определения формы, положения и размеров сердца) в нижних отделах легких слышен притупленный, коробчатый звук, что указывает на застой крови. При аускультации выявляется отечность слизистых оболочек бронхов, проявляющаяся в виде сухих хрипов и шумного дыхания.
- Из-за развивающейся эмфиземы легких границы сердца трудно определить, хотя они увеличены. Наблюдаются нарушения сердечного ритма, включая тахиаритмию, возможна альтернация пульса и ритм галопа. Также прослушиваются сердечные шумы, характерные для заболеваний клапанов, а над основной артерией легкого отмечается раздвоение и усиление II тона.
- Артериальное давление колеблется в широких пределах, также повышено центральное венозное давление.
Симптомы сердечной и бронхиальной астмы схожи. Для точной диагностики сердечной недостаточности необходимо провести комплексное обследование, включая функциональные методы диагностики.
- На рентгеновских снимках можно увидеть горизонтальные тени в нижних участках легких (линии Керли), что свидетельствует об отеке перегородок между дольками. Также наблюдается сжатие щели между долями, усиление рисунка легких и расплывчатая структура корней. Главные бронхи могут быть без видимого просвета.
- При проведении ЭКГ фиксируется перегрузка левого желудочка.
Лечение острой сердечной недостаточности требует неотложной медицинской помощи. Основная цель терапии — снизить нагрузку на миокард и улучшить его сократительную способность. Это поможет устранить отеки, синдром хронической усталости, а также уменьшить одышку и другие клинические проявления. Важным аспектом является соблюдение щадящего режима. Больному следует обеспечить покой на несколько дней, избегая физического перенапряжения. Ночной сон должен составлять не менее 8 часов, а днем рекомендуется отдыхать в полулежачем положении до двух часов. Переход на диетическое питание с ограничением жидкости и соли также обязателен. Можно использовать диету Карреля. В тяжелых случаях может потребоваться госпитализация для стационарного лечения.
Медикаментозная терапия
-
Главная задача медикаментозного лечения — уменьшение давления в венозных сосудах малого круга кровообращения. Для этого используются вазодилататоры — препараты, которые снижают объем крови, поступающей к сердцу, за счет её накопления в периферической венозной системе. Это уменьшает нагрузку на миокард во время систолы. Рекомендуется применять или . Дозировка этих препаратов подбирается индивидуально. Водный раствор (1%) вводится внутривенно, капельным способом, при этом необходимо постоянно контролировать артериальное давление.
-
Депонированию до 30% циркулирующей крови также способствуют ганглиоблокаторы: (дозировка до 40 мг) и (дозировка от 50 до 100 мг). Для их введения препараты растворяют в 20 мл глюкозы (5% или 40%). Инъекции проводятся внутривенно и очень медленно. Лечение с использованием ганглиоблокаторов иногда называют «бескровным кровопусканием». Эти препараты блокируют ганглии (скопления нервных клеток) без рефлекторного сужения сосудов. Однако их применение противопоказано при значительном снижении артериального давления.
-
Для удаления пенистой мокроты назначаются медикаменты, содержащие активные поверхностно-активные вещества, в форме аэрозолей (, силиконовый раствор и т.д.).
-
Прогрессирующая одышка, возникающая при сердечной недостаточности из-за раздражения дыхательного центра в результате отека легких, усугубляет нарушения гемодинамики и снижает эффективность сердечной деятельности. Для подавления дыхательного центра и облегчения одышки назначаются , или . Однако в хронических формах это лечение противопоказано.
-
В экстренных ситуациях, таких как кардиогенный шок, внутривенно вводится раствор Строфантина для достижения необходимого эффекта. При альвеолярном отеке легких назначаются глюкокортикоиды, а также проводится искусственная вентиляция легких (ИВЛ) с повышенным сопротивлением на выдохе.
Видео: как лечить сердечную недостаточность?
Острая коронарная недостаточность
При полном прекращении кровоснабжения коронарных сосудов миокард испытывает дефицит питательных веществ и кислорода. Это состояние называется коронарной недостаточностью и может проявляться в острой или хронической форме. Острая коронарная недостаточность часто возникает из-за сильных эмоциональных переживаний (радости, стресса или негативных эмоций) и может быть спровоцирована интенсивной физической активностью.
Основной причиной данной патологии является спазм сосудов, который возникает из-за накопления продуктов частичного окисления в миокарде, вызванного нарушениями гемодинамики и обменных процессов. Это приводит к раздражению рецепторов сердечной мышцы. Механизм развития коронарной недостаточности можно описать следующим образом:
- Сердце окружено кровеносными сосудами, напоминающими корону (венец), откуда и происходит название — коронарные (венечные). Эти сосуды полностью удовлетворяют потребности сердечной мышцы в питательных веществах и кислороде, создавая оптимальные условия для её функционирования.
- При физической активности увеличивается нагрузка на сердце, что повышает потребность миокарда в кислороде и питательных веществах.
- В нормальных условиях коронарные артерии расширяются, увеличивая кровоток и обеспечивая сердце всем необходимым в достаточном объеме.
- Однако во время спазма просвет коронарных сосудов остается неизменным. Объем крови, поступающей в сердце, не увеличивается, что приводит к кислородному голоданию (гипоксии). Это и есть острая коронарная недостаточность.
Симптомы сердечной недостаточности, вызванной коронарным спазмом, проявляются в виде стенокардических признаков (грудной жабы). Резкая боль сжимает сердце, ограничивая движения. Она может иррадиировать в шею, лопатку или левую руку. Приступ чаще всего возникает внезапно во время физической активности, но может произойти и в состоянии покоя. Человек инстинктивно пытается занять наиболее удобное положение для облегчения боли. Обычно приступ длится не более 20 минут (иногда всего одну-две минуты). Если боль продолжается дольше, это может свидетельствовать о переходе коронарной недостаточности в одну из форм инфаркта миокарда: переходную (очаговая дистрофия), мелкоочаговый инфаркт или некроз миокарда.
В некоторых случаях острая коронарная недостаточность рассматривается как проявление ишемической болезни сердца (ИБС), которая может протекать без выраженных симптомов. Эти симптомы могут повторяться, и человек может не подозревать о наличии серьезной патологии. В результате необходимое лечение может не проводиться, что приводит к ухудшению состояния коронарных сосудов. В определенный момент очередной приступ может перерасти в тяжелую форму острой коронарной недостаточности. Если в этом случае не будет оказана медицинская помощь, в течение нескольких часов может развиться инфаркт миокарда, что приведет к скоропостижной смерти.
Лечение острой коронарной недостаточности направлено на купирование приступов стенокардии. Для этого применяются:
- Препарат, который можно принимать часто, так как он обладает быстрым, но кратковременным действием.
- Внутривенное введение другого средства, способствующего быстрому снятию приступа.
- Хлористоводородный препарат, который также оказывает аналогичное воздействие (подкожные или внутривенные инъекции).
- Купирование приступов возможно и с помощью внутримышечной инъекции другого препарата.
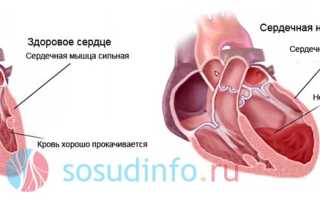
Хроническая сердечная недостаточность
При ослаблении сердечной мышцы из-за гипертрофии развивается хроническая сердечная недостаточность (ХСН). Это состояние характеризуется неспособностью сердечно-сосудистой системы обеспечить органы достаточным объемом крови для нормального функционирования. Начальные стадии ХСН часто протекают незаметно. Для её выявления применяются следующие тесты:
- Двухступенчатая проба МАСТЕРА: пациент поднимается и спускается по лестнице с двумя ступенями высотой 22,6 см. ЭКГ проводится перед тестированием, сразу после него и через 6 минут отдыха.
- Тест на тредмиле: рекомендуется проводить ежегодно для людей старше 45 лет для выявления возможных нарушений сердечной деятельности.
- Велоэргометрическое тестирование с дозированной нагрузкой.
- Холтеровское мониторирование.
Этиология
Развитию хронической сердечной недостаточности (ХСН) способствуют различные факторы, влияющие на нагрузку миокарда:
-
Перегрузка сердечной мышцы давлением. Одной из причин является аортальная недостаточность (АН), которая может возникнуть из-за травм грудной клетки, аневризм, атеросклероза аорты или септического эндокардита. В редких случаях АН развивается из-за расширения устья аорты. При АН кровоток возвращается в левый желудочек (ЛЖ), что увеличивает его объем. Эта патология часто протекает бессимптомно, что в итоге приводит к ослаблению ЛЖ и сердечной недостаточности левожелудочкового типа. Симптомы включают:
- Одышку при физической активности как днем, так и ночью;
- Головокружение при резком вставании или поворотах;
- Сердцебиение и боли в области сердца при повышенной физической нагрузке;
- Пульсацию крупных артерий на шее (так называемая «пляска каротид»);
- Изменение размера зрачков;
- Ярко выраженный капиллярный пульс при нажатии на ноготь;
- Симптом Мюссе (легкое покачивание головы из-за пульсации дуги аорты).
-
Увеличенный объем остаточной крови в предсердиях. Этот фактор связан с недостаточностью митрального клапана. Патология может возникнуть из-за функциональных нарушений, связанных с закрытием атриовентрикулярного отверстия, или органических проблем, таких как растяжение хорд, пролапс створок, ревматические заболевания или атеросклероз. Часто недостаточность митрального клапана возникает из-за чрезмерного расширения круговых мышц и фиброзного кольца атриовентрикулярного отверстия, а также расширения ЛЖ, вызванного инфарктом миокарда, кардиосклерозом и другими состояниями. Гемодинамические нарушения происходят из-за обратного кровотока (рефлюкса) во время систолы, когда створки клапанов не закрываются плотно. Если в предсердную камеру во время рефлюкса поступает более 25 мл крови, это приводит к увеличению ее объема и тоногенному расширению. В дальнейшем развивается гипертрофия сердечной мышцы левого предсердия. В левый желудочек поступает больше крови, чем требуется, что приводит к гипертрофии его стенок и формированию ХСН.
-
Недостаточность кровообращения может возникнуть из-за первичной патологии сердечной мышцы, связанной с крупноочаговым инфарктом, диффузным кардиосклерозом, кардиопатиями и миокардитами.
Важно отметить, что недостаточность кровообращения чаще всего развивается в результате сочетания нескольких факторов. Существенную роль в этом играют биохимические изменения, проявляющиеся в нарушении транспорта ионов (калия, натрия и кальция) и адренергической регуляции функции сокращения миокарда.
Застойная форма ХСН
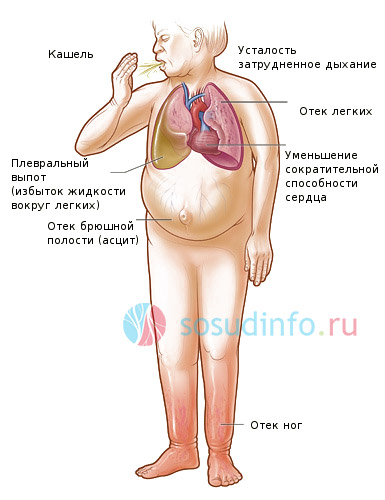
При нарушениях кровообращения в правом предсердии и желудочке может развиться застойная сердечная недостаточность правожелудочкового типа. Ключевые симптомы этого состояния включают тяжесть в правом подреберье, уменьшение объема мочи, постоянную жажду, отеки на ногах и увеличение печени. По мере прогрессирования недостаточности могут быть вовлечены практически все внутренние органы. Это приводит к резкому снижению веса пациента, появлению асцита и нарушениям внешнего дыхания.
Терапия ХСН
Лечение хронической сердечной недостаточности
Лечение хронической сердечной недостаточности — это длительный процесс, включающий несколько ключевых аспектов:
- Медикаментозная терапия. Она направлена на устранение симптомов основного заболевания и факторов, способствующих его прогрессированию.
- Организация режима дня. Учитываются ограничения в трудовой деятельности в зависимости от стадии болезни. Пациент не должен постоянно оставаться в постели; он может передвигаться по комнате и заниматься лечебной физкультурой.
- Диетическое питание. Важно контролировать калорийность рациона в соответствии с рекомендациями врача. Для людей с избыточным весом калорийность пищи снижается на 30%, а для пациентов с истощением назначается усиленное питание. При необходимости могут проводиться разгрузочные дни.
- Кардиотоническая терапия.
- Применение диуретиков. Это необходимо для восстановления водно-солевого и кислотно-щелочного баланса.
На начальном этапе лечения используются вазодилататоры и альфа-блокаторы, которые улучшают гемодинамику. Основными препаратами для терапии хронической сердечной недостаточности являются сердечные гликозиды. Эти средства усиливают сокращения миокарда, уменьшают частоту пульса и возбудимость сердечной мышцы, нормализуют проводимость импульсов. Гликозиды увеличивают сердечный выброс, что снижает диастолическое давление в желудочках, при этом потребность сердечной мышцы в кислороде не возрастает. Сердце работает экономично и эффективно. В группу гликозидов входят следующие препараты:
Лечение этими средствами осуществляется по специальной схеме:
- В первые три дня — в высоких дозах для снижения тахикардии и уменьшения отечности.
- Далее дозировка постепенно снижается, чтобы избежать интоксикации (гликозиды могут накапливаться в организме) и не вызвать повышенный диурез (они обладают мочегонным эффектом). При снижении дозы важно контролировать частоту сердечных сокращений, уровень диуреза и одышки.
- После установления оптимальной дозировки, при которой все показатели стабилизируются, назначается поддерживающая терапия, которая может продолжаться длительное время.
Диуретики помогают организму избавиться от избыточной жидкости и уменьшают отеки при сердечной недостаточности. Они делятся на четыре группы:
- Мочегонные средства быстрого действия;
- Мочегонные средства умеренного действия;
- Калийсберегающие диуретики, предназначенные для длительного применения.
Выбор препаратов зависит от степени нарушения водно-солевого обмена. На начальной стадии рекомендуется периодический прием средств быстрого действия. При длительном использовании следует чередовать препараты умеренного действия с калийсберегающими. Максимальный эффект достигается при правильной комбинации и дозировке мочегонных средств.
Для лечения застойной сердечной недостаточности, вызывающей различные нарушения обмена веществ, применяются препараты, корректирующие метаболические процессы. К ним относятся:
- Антагонисты кальция;
- Анаболические стероиды, способствующие образованию белков и накоплению энергии в клетках миокарда.
При тяжелых формах заболевания эффективным методом является плазмаферез. Все виды массажа противопоказаны при застойной сердечной недостаточности.
При любых формах сердечной недостаточности рекомендуется принимать дезагреганты. Лечение должно сопровождаться назначением поливитаминных комплексов.
Допускается использование народных методов, которые должны дополнять основную медикаментозную терапию, но не заменять её. Полезны успокаивающие сборы, которые помогают нормализовать сон и устранять сердечное волнение.
Укреплению сердечной мышцы способствуют настои из цветков и ягод, а также плодов. Некоторые травы обладают мочегонными свойствами. Употребление их в свежем виде может снизить необходимость в диуретиках. Хорошо выводят лишнюю жидкость настои из определенных трав.
Лекарственные растения в сочетании с бромгексином и амброксолом эффективно помогают при кашле, связанном с сердечной недостаточностью. Успокаивает кашель настой из определенных трав. Ингаляции с экстрактами способствуют очищению бронхов и легких при застойной сердечной недостаточности.
В период лечения и последующей реабилитации рекомендуется регулярно заниматься лечебной физкультурой. Нагрузку подбирает врач индивидуально. Полезно после каждого занятия принимать холодный душ или обливаться холодной водой, а затем растереть тело до легкого покраснения. Это способствует закаливанию организма и укреплению сердечной мышцы.
Классификация ХСН
Классификация сердечной недостаточности основывается на уровне переносимости физических нагрузок. Существует два основных подхода к этой классификации. Первый был разработан кардиологами Н.Д. Стражеско, В.Х. Василенко и Г.Ф. Лангом, которые выделили три стадии хронической сердечной недостаточности (ХСН). Каждая стадия характеризуется определенными проявлениями как при физической активности (группа А), так и в состоянии покоя (группа В).
-
Начальная стадия (ХСН I) — протекает незаметно, без выраженных симптомов как в покое, так и при обычной физической нагрузке. Легкая одышка и учащенное сердцебиение могут появляться только при выполнении непривычной, более тяжелой работы или при увеличении нагрузки во время тренировок у спортсменов перед важными соревнованиями.
-
Выраженная стадия (ХСН II):
- Группа ХСН II (А) — проявляется одышкой даже при выполнении привычной работы с умеренной нагрузкой. Сопровождается учащенным сердцебиением, кашлем с выделением кровянистой мокроты, отеками в области голеней и ступней. Наблюдаются нарушения кровообращения в малом круге. Частичное снижение трудоспособности.
- Группа ХСН II (В) — характеризуется одышкой в состоянии покоя. К основным признакам ХСН II (А) добавляются постоянные отеки ног (иногда отекают отдельные участки тела), цирроз печени и кардиальный асцит. Полное снижение трудоспособности.
-
Конечная стадия (ХСН III) — сопровождается серьезными гемодинамическими нарушениями, развитием застойной почки, цирроза печени и диффузного пневмосклероза. Обменные процессы полностью нарушены. Организм истощен, кожа приобретает легкий загар. Медикаментозная терапия оказывается неэффективной. Спасение пациента возможно только с помощью хирургического вмешательства.
Второй подход к классификации ХСН основан на шкале Killip, которая делит состояние на 4 функциональных класса в зависимости от степени непереносимости физических нагрузок.
- I функциональный класс — бессимптомная ХСН легкой степени. Ограничений на занятия спортом и трудовой деятельностью нет.
- II функциональный класс — при физической активности учащается сердцебиение и возникает легкая одышка. Наблюдается быстрая утомляемость. Физическая активность ограничена.
- III функциональный класс — одышка и учащенное сердцебиение возникают не только при физической нагрузке, но и во время передвижения по комнате. Значительное ограничение физической активности.
- IV функциональный класс — симптомы ХСН проявляются даже в состоянии покоя и усиливаются при малейшей физической активности. Абсолютная непереносимость физических нагрузок.
Видео: лекция о диагностике и лечении СН для медиков
Недостаточность кровообращения в детском возрасте
У детей недостаточность кровообращения может проявляться как в остром, так и в хроническом варианте. У новорожденных сердечная недостаточность часто связана со сложными пороками сердца. У малышей грудного возраста она может возникнуть из-за миокардита, как раннего, так и позднего. В некоторых случаях причиной становятся приобретенные пороки сердца, связанные с нарушениями работы клапанов.
Пороки сердца, как врожденные, так и приобретенные, могут вызвать хроническую сердечную недостаточность (ХСН) у детей любого возраста. У детей младшего школьного возраста и старше ХСН часто развивается из-за ревмокардита или ревматического панкардита. Также существуют экстракардиальные факторы, способствующие сердечной недостаточности, такие как тяжелые заболевания почек и болезнь гиалиновых мембран у новорожденных.
Лечение аналогично медикаментозной терапии, применяемой при хронической и острой сердечной недостаточности у взрослых. Однако маленьким пациентам назначается строгий постельный режим, при котором все необходимые движения выполняются с помощью родителей. Послабление режима (разрешается читать в постели, рисовать и делать уроки) возможно при ХСН II (В). Самостоятельное выполнение гигиенических процедур и передвижение по комнате (облегченный режим) допускается при переходе ХСН в стадию II (А). Рекомендуется обязательный прием препаратов магния, таких как Магнерот.
Первая помощь при сердечной недостаточности
Многие люди не спешат обращаться за медикаментозной помощью при приступах сердечной недостаточности. Некоторые не знают, как действовать в таких ситуациях, другие игнорируют лечение. Третьи опасаются, что частый прием мощных препаратов может привести к зависимости. Однако если не начать лечение при первых признаках острой коронарной недостаточности, последствия могут быть крайне серьезными и наступить очень быстро.
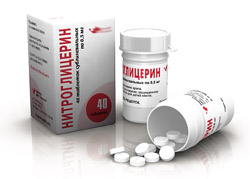
Первая помощь при острых приступах сердечной недостаточности заключается в том, чтобы занять удобное положение и принять лекарство быстрого действия, например, Нитроглицерин с Валидолом под язык.
- Таблетки Нитроглицерина и Валидола помещают под язык. Их действие начинается уже через 30 секунд. Также можно использовать спиртовой раствор Нитроглицерина (не более двух капель на кусочек сахара). Сахар, как и таблетку, лучше разместить под языком, так как слизистая оболочка в этой области содержит множество кровеносных сосудов, что обеспечивает быстрое всасывание активного вещества в кровь.
- Валидол оказывает более мягкое воздействие и может применяться без Нитроглицерина, если у пациента низкое артериальное давление. Обычно болевые ощущения проходят уже через три минуты после размещения таблетки под языком.
Эти препараты можно принимать несколько раз. Они не накапливаются в организме и не вызывают зависимости. Однако следует помнить, что их действие может быстро изменяться, и некоторые пациенты могут не переносить их.
Людям с легкой сердечной недостаточностью (I функциональный класс или ХСН I стадии) рекомендуется санаторно-курортное лечение. Оно имеет профилактическое значение и направлено на улучшение работы сердечно-сосудистой системы. Благодаря правильно организованному чередованию физической активности и отдыха укрепляется сердечная мышца, что помогает предотвратить дальнейшее развитие сердечной недостаточности. При выборе санатория важно учитывать, что пациентам с сердечно-сосудистыми заболеваниями противопоказаны:
- Резкие изменения климатических условий,
- Длительные поездки,
- Слишком высокие или низкие температуры,
- Высокая солнечная радиация.
Курортно-санаторное лечение строго запрещено пациентам с выраженными клиническими проявлениями сердечной недостаточности.
Вопрос-ответ
Что делать при обострении сердечной недостаточности?
Вызвать скорую медицинскую помощь. Придать больному сидячее положение, лучше в кресле с подлокотниками, на которые он может опираться, и включать межреберные мышцы в акт дыхания. Обеспечить физический и психоэмоциональный покой и свежий воздух путем проветривания помещения.
Какие препараты назначают при острой сердечной недостаточности?
При острой сердечной недостаточности назначают диуретики (например, фуросемид) для уменьшения отеков и нагрузки на сердце, вазодилататоры (например, нитроглицерин) для снижения преднагрузки, а также препараты, повышающие сердечный выброс, такие как добутамин или дофамин. В некоторых случаях могут использоваться и другие медикаменты, в зависимости от причины и тяжести состояния.
Какой симптом характерен для острой сердечной недостаточности?
Симптомы острой сердечной недостаточности обычно сопровождаются набуханием и пульсацией шейных артерий, отеками нижней части тела, тахикардией, увеличением печени и расширением границ сердца вправо.
Советы
СОВЕТ №1
Регулярно следите за своим состоянием. Обратите внимание на такие симптомы, как одышка, отеки, усталость и учащенное сердцебиение. Если вы заметили их ухудшение, не откладывайте визит к врачу.
СОВЕТ №2
Соблюдайте режим питания. Ограничьте потребление соли и жидкости, чтобы снизить нагрузку на сердце. Включите в рацион больше фруктов, овощей и продуктов, богатых омега-3 жирными кислотами.
СОВЕТ №3
Занимайтесь физической активностью в соответствии с рекомендациями врача. Умеренные физические нагрузки, такие как прогулки или легкие упражнения, могут помочь улучшить общее состояние и качество жизни.
СОВЕТ №4
Обучите своих близких основам первой помощи при обострении сердечной недостаточности. Знание того, как действовать в экстренной ситуации, может спасти жизнь и помочь избежать серьезных осложнений.