Анатомия системы кровоснабжения миокарда
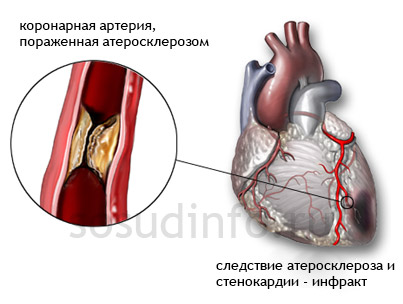
Кровь, насыщенная кислородом, поступает к сердечной мышце через артерии, которые располагаются в форме венца на её поверхности. Венозная кровь, содержащая углекислый газ и продукты обмена, отводится по венам. Название «венечные» сосуды сердца связано с их сходством с короной, что отражает латинское название «коронарные» (от слова «corona» – венец). Первые анатомические рисунки человеческих органов создал Леонардо да Винчи, который также придумал несколько поэтичных названий.
Теперь перейдем к более практическим сравнениям, чтобы сделать сложные вещи более доступными. Стенка любой артерии имеет характерное строение, напоминающее водопроводный шланг с оплеткой. Снаружи располагается прочный слой соединительной ткани, за ним следует мышечный слой, который способен сокращаться и расслабляться, создавая пульсовую волну и способствуя кровотоку. Внутренняя оболочка, очень тонкая и идеально гладкая, улучшает движение крови, снижая трение. Именно с этой оболочкой связаны проблемы большинства пациентов с сердечными заболеваниями, так как анатомические проблемы часто начинаются с её повреждения.
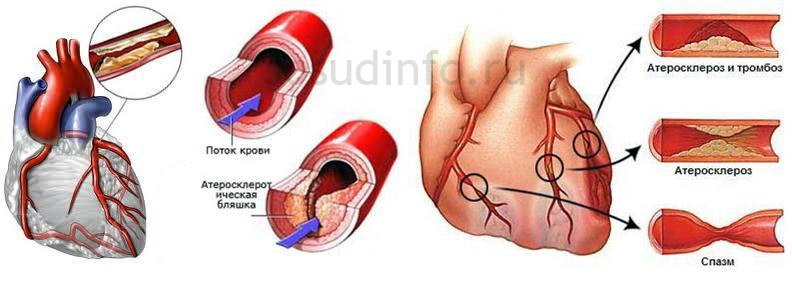
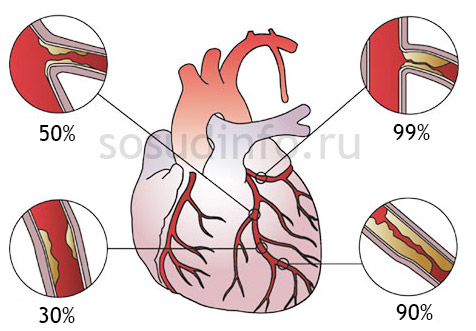
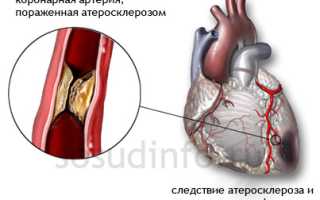
При нарушениях обмена веществ на границе мышечного слоя может накапливаться холестерин, образуя мягкие конгломераты. Эндотелий над ними приподнимается и истончается, в результате чего тонкий слой клеток может прорваться, образуя выпуклость внутри артерии.
Ток крови создает локальные завихрения и замедляется, что способствует новым отложениям и выпадению нерастворимых солей кальция. Такие «разросшиеся» бляшки с неровными и твердыми кальцификатами представляют серьезную опасность: они могут изъязвляться, повреждая мышечный слой артерий, и на них откладываются тромботические массы, что приводит к уменьшению просвета артерии вплоть до его полного перекрытия. В итоге именно в такой последовательности развиваются события.
Врачи отмечают, что острый коронарный синдром (ОКС) является серьезным состоянием, вызванным нарушением кровоснабжения сердца, чаще всего из-за атеросклероза. Основными причинами его развития являются высокое артериальное давление, высокий уровень холестерина, курение и диабет. ОКС может проявляться болями в груди, одышкой, потливостью и тревожностью. Важно отметить, что симптомы могут варьироваться, особенно у женщин.
Для диагностики ОКС используются электрокардиограмма, анализы крови на тропонины и коронарная ангиография. Врачи подчеркивают, что быстрая диагностика и лечение критически важны для снижения риска осложнений. Тактика лечения может включать медикаментозную терапию, ангиопластику или коронарное шунтирование. Важно, чтобы пациенты своевременно обращались за медицинской помощью при первых признаках заболевания.

Причины развития ОКС
Механизмы возникновения заболеваний, связанных с нехваткой кислорода, включая острый коронарный синдром, имеют общие черты. Существует две основные причины, которые нарушают нормальное движение крови по артериям: это и .
1. Ишемия может возникнуть из-за повышенного выброса адреналина в стрессовых ситуациях. Фраза «сердце сжалось в груди» точно отражает состояние человека во время кратковременного приступа ишемии. Небольшая нехватка кислорода легко компенсируется: увеличивается частота сердечных сокращений (ЧСС), усиливается кровоток, что улучшает общее самочувствие и настроение.
Люди, увлекающиеся экстремальными видами спорта, регулярно испытывают короткие «приливы» адреналина, что приносит им радостное возбуждение и прилив энергии. Даже небольшие физические нагрузки снижают чувствительность коронарных сосудов к спазму, что уменьшает риск ишемии.
Если стрессовая ситуация затягивается (время варьируется в зависимости от «тренированности» сердца), может наступить более серьезная ишемия. Мышечные клетки начинают расходовать запас энергии, сердце бьется медленнее и слабее, углекислый газ накапливается, что снижает тонус артерий и замедляет кровоток в коронарных артериях. Это нарушает обмен веществ в сердечной мышце, и часть её может погибнуть. Очаги некроза в мышечной стенке сердца называют .
2. Вторая причина связана с нарушением состояния внутренней оболочки сосудов или с перекрытием кровотока тромбом (кровяным сгустком или атеросклеротической бляшкой). Частота возникновения данной проблемы зависит от факторов, которые при длительном воздействии приводят к обменным нарушениям и образованию тромбов.
К основным факторам относятся:
- Курение – вызывает интоксикацию, нарушает клетки внутреннего слоя артерий и увеличивает риск образования тромбов;
- Несбалансированное питание – приводит к повышению уровня липидов в крови, недостатку белков, изменению баланса витаминов и микроэлементов, нарушению обмена веществ;
- Низкая физическая активность – «нетренированное» сердце, снижение силы его сокращений, венозный застой, ухудшение поступления кислорода к тканям и накопление углекислоты;
- Стрессы – постоянный высокий уровень адреналина и длительный спазм артерий.
Эти факторы называются «внешними», так как их уровень может быть изменён человеком при пересмотре образа жизни, привычек и эмоционального восприятия.
Со временем накопление рисков приводит к качественным изменениям – болезням, которые относятся к острой коронарной недостаточности:
- – наследственные особенности строения сосудов и обменных процессов, которые могут как усугубляться, так и значительно уменьшаться при избегании внешних факторов.
- С – образование атеросклеротических бляшек в артериях, что приводит к их сужению и ишемии миокарда.
- О – увеличение длины сосудов, повышенная нагрузка на сердце и утолщение его стенки (гипертрофия миокарда).
- А – постоянно высокие показатели артериального давления, изменения стенок артерий (склерозирование) с потерей эластичности и застойными проявлениями, такими как отёки.
- С – увеличение вязкости крови и риск образования тромбов, изменения в артериолах (мелких артериальных сосудах) приводят к ишемии органов, включая миокард.
Наличие нескольких факторов повышает вероятность образования тромбов, которые могут полностью перекрыть артерии сердца. Следствием такого сценария станет , который занимает второе место по частоте (после инфаркта миокарда) среди исходов острого коронарного синдрома.
| Причина | Развитие ОКС | Проявления, Диагностика, Лечение |
|---|---|---|
| Атеросклероз (разрыв атеросклеротической бляшки) | Разрыв бляшки → тромбообразование → окклюзия коронарной артерии → ишемия миокарда | • Проявления: боль в груди (стенокардия, инфаркт), одышка, тошнота, рвота, потливость, слабость. • Диагностика: ЭКГ (ST-сегментный подъем, депрессия ST-сегмента, инверсия зубца Т), анализ крови (тропонин, CK-MB), коронарография. • Лечение: Аспирин, клопидогрель, нитроглицерин, бета-блокаторы, ингибиторы АПФ, статины, тромболитики (при инфаркте ST-сегментного подъема), чрескожная коронарная ангиопластика (ЧККА) со стентированием, аортокоронарное шунтирование (АКШ). |
| Спазм коронарной артерии | Спазм коронарной артерии → снижение кровотока → ишемия миокарда | • Проявления: приступы стенокардии, часто возникающие ночью или в покое. • Диагностика: ЭКГ (изменения сегмента ST-T), коронарография (может быть нормальной). • Лечение: нитраты, блокаторы кальциевых каналов, в тяжелых случаях – ЧККА. |
| Тромбоз коронарной артерии (без разрыва бляшки) | Спонтанное тромбообразование на фоне повреждения эндотелия или гиперкоагуляции → окклюзия коронарной артерии → ишемия миокарда | • Проявления: клиническая картина схожа с инфарктом миокарда. • Диагностика: ЭКГ, анализ крови (тропонин, CK-MB), коронарография. • Лечение: тромболитики, ЧККА со стентированием. |
| Кокаин | Вазоконстрикция коронарных артерий, повышение агрегации тромбоцитов → ишемия миокарда | • Проявления: боль в груди, аритмии, инфаркт миокарда. • Диагностика: ЭКГ, анализ крови (тропонин, CK-MB), коронарография. • Лечение: поддержка гемодинамики, лечение аритмий, ЧККА. |
Клинические формы ОКС и степень риска для пациента
Существует две ключевые формы острого коронарного синдрома (ОКС):
- Загрудинная боль, которая может возникать впервые или повторно. Она часто появляется после физической или эмоциональной нагрузки, а также в состоянии покоя.
- Некроз (омертвение) сердечной мышцы. В зависимости от размера пораженной области различают мелкоочаговый и обширный некроз. По расположению выделяют передний, боковой, задне-диафрагмальный и межжелудочковый некроз. Основные осложнения, угрожающие жизни, включают фатальные нарушения сердечного ритма и разрыв стенки сердца.
Эти аспекты важны для оценки тяжести состояния пациента и анализа риска внезапной коронарной смерти, которая может произойти в течение 6 часов с момента начала приступа.
Острый коронарный синдром (ОКС) вызывает много обсуждений среди пациентов и врачей. Люди часто говорят о том, что основными причинами ОКС являются атеросклероз, стресс и неправильное питание. Развитие синдрома может происходить стремительно: от появления первых симптомов до серьезных осложнений может пройти всего несколько часов. Пациенты описывают проявления, такие как сильная боль в груди, одышка и потливость, как очень тревожные. Диагностика включает электрокардиограмму и анализы крови на маркеры повреждения миокарда, что позволяет быстро оценить состояние пациента. В лечении акцентируется внимание на экстренной помощи, включая применение антикоагулянтов и стентирование. Многие отмечают важность раннего обращения за медицинской помощью, так как это может спасти жизнь.

Высокий риск
наличие хотя бы одного из следующих признаков:
- Приступ стенокардии, продолжающийся более 20 минут.
- Отёк лёгких (затруднённое дыхание, клокочущее дыхание, розоватая пенистая мокрота, вынужденное положение сидя).
- На электрокардиограмме: снижение или повышение сегмента ST более чем на 1 мм относительно изолинии.
- Стенокардия, сопровождающаяся снижением артериального давления.
- Лабораторные исследования показывают увеличение уровня маркеров некроза миокарда.
Средний риск
Несоответствие критериям высокого риска или наличие одного из следующих признаков:
- Приступ стенокардии продолжительностью менее 20 минут, прекратившийся после применения нитроглицерина.
- Стенокардия в состоянии покоя, длительность менее 20 минут, также прекратившаяся после приема нитроглицерина.
- Ночные эпизоды боли за грудиной.
- Тяжёлая форма стенокардии, впервые возникшая в последние 14 дней.
- Возраст старше 65 лет.
- На электрокардиограмме: динамические изменения зубца Т, возвращающиеся к норме; зубцы Q более 3 мм; снижение сегмента ST в состоянии покоя (в нескольких отведениях).

Низкий риск
при несоответствии критериям высокого и среднего риска:
- Приступы происходят чаще и имеют более тяжёлое течение.
- Уровень физической активности, провоцирующий приступ, снизился.
- Стенокардия возникла впервые в период от 14 дней до 2 месяцев.
- На электрокардиограмме: нормальная кривая для данного возраста или отсутствие новых изменений по сравнению с предыдущими результатами.
Как проявляется острый коронарный синдром
Основные признаки острого коронарного синдрома (ОКС) немногочисленны и различаются в зависимости от его формы.
- Главный симптом — интенсивная, постоянная боль за грудиной. Она может быть сжимающей, жгучей или давящей. Продолжительность приступа варьируется от получаса до нескольких часов, но известны случаи, когда боль продолжалась более суток. Часто отмечается иррадиация (распространение болевых ощущений) в левую верхнюю часть тела: лопатку, руку и кисть (в области мизинца), шею и нижнюю челюсть. При инфаркте миокарда, локализованном в задне-диафрагмальной стенке сердца, болезненные ощущения могут сосредотачиваться в области рёберного угла, где ребра соединяются с грудиной.
- Боль может возникать как сразу после физической нагрузки, так и в состоянии покоя — ночью или рано утром, когда человек еще лежит в постели.
- Реакция нервной системы на сильный стресс проявляется в возбуждении и беспокойстве. Характерно ощущение панического страха смерти, усиливающееся с нарастанием приступа. Способность к самоконтролю минимальна, сознание становится спутанным.
- Кожа бледнеет, на лбу появляется холодный пот. Пациент испытывает постоянную нехватку воздуха, старается принять удобное положение для дыхания (ортопноэ), просит подушку повыше или пытается сесть.
Каким лечением можно помочь до приезда врача?
-
Неотложная помощь: В первую очередь дайте таблетку. Эта область имеет богатую сосудистую сеть, что позволяет активным веществам быстро проникать в кровь через слизистую оболочку. Препарат воздействует на мышечные стенки артерий, снимая спазм коронарных сосудов сердца и временно улучшая кровообращение. При необходимости можно принимать по одной таблетке каждые 5-10 минут. Однако стоит помнить, что интенсивный прием нитроглицерина может вызвать синдром мозгового обкрадывания, проявляющийся головокружением, сужением поля зрения, потемнением в глазах и тошнотой. Эти симптомы обычно проходят в течение нескольких минут, но в этот период пациенту рекомендуется лежать.
-
Таблетка, дозировка 160-325 мг. Небольшие дозы ацетилсалициловой кислоты снижают свертываемость крови, что помогает предотвратить увеличение уже существующих тромбов в коронарных артериях.
-
Создание условий для дыхания. Откройте окно и создайте сквозняк для притока свежего воздуха. Если возможно, используйте медицинский баллон, который часто бывает под рукой у людей с хроническими заболеваниями. Подавайте газ через увлажнитель или вложите в маску марлю, смоченную водой и отжатую: чистый кислород может сильно высушивать слизистые оболочки.
Дальнейшую стратегию лечения определяет врач на основе окончательного диагноза, установленного по данным электрокардиограммы и биохимических анализов крови. Пациенты с острой коронарной недостаточностью требуют внимания специалистов.
Диагностические исследования при ОКС
Электрокардиограмма и её значения при различных формах ОКС
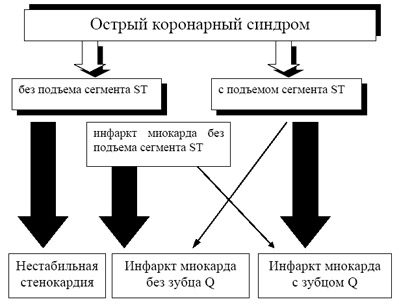
- : отсутствие подъёма или наличие лабильной либо стойкой депрессии более 2 мм, а также изменения зубца Т. На ЭКГ в области сердца такой вариант характерен для . Если в анализе крови не выявляются маркеры некроза миокарда, можно обоснованно поставить диагноз . Наличие или динамическое увеличение уровня маркеров свидетельствует о .
- : устойчивый подъём выше изолинии более 2 мм, в сочетании с впервые возникшими нарушениями проводимости (блокада левой ножки пучка Гиса), болевыми ощущениями и повышением маркеров указывает на острую коронарную недостаточность, диагноз – .
Коронарная ангиография (коронография)
Введение
Артериография с использованием рентген-контрастного вещества позволяет детально визуализировать коронарную сеть и оценить степень сужения сосудов. Этот метод играет ключевую роль в диагностике ишемических заболеваний сердца. Вероятность осложнений во время процедуры составляет менее 1%. Абсолютных противопоказаний нет, но существуют относительные, такие как острая почечная недостаточность и шоковые состояния.
Недостатки: облучение может достигать 6,5 мЗв.
Процедура коронографии может быть проведена только после внесения соответствующей записи в медицинскую карту (отдельный протокол) о показаниях и получения согласия ближайших родственников пациента.
Компьютерная томография (КТ)
КТ-исследование позволяет выявлять стенозы коронарных артерий и атеросклеротические бляшки различной величины и плотности. Однако есть и недостаток: пациенту нужно на несколько секунд задержать дыхание для получения качественных снимков.
Метод обладает высокой временной разрешающей способностью, и для этого требуется всего 1-2 секунды задержки дыхания. Сканирование происходит послойно с толщиной 1,5–3 мм, что позволяет исследовать всё сердце за 1-2 дыхательных паузы.
Во время КТ вокруг пациента быстро вращается рентгеновская трубка, и для получения полного изображения сердца достаточно одной задержки дыхания.
Среди недостатков метода КТ можно отметить облучение (от 1 до 3,5 мЗв) и необходимость внутривенного введения йодсодержащего контрастного вещества, что противопоказано для людей с аллергией на йод.
(магнитно-резонансная томография)
Магнитно-резонансная томография (МРТ) позволяет получать послойные изображения в различных плоскостях. Эта технология измеряет артериальный кровоток, уровень наполнения предсердий и желудочков, а также оценивает кровоснабжение миокарда и характеристики сердечных сокращений. При этом пациент не подвергается воздействию ионизирующего излучения.
Лечение в стационаре
- Применяются как препараты, способствующие растворению тромбообразований, так и средства, предотвращающие образование новых сгустков.
(внутрисосудистые) и для восстановления кровотока в коронарных артериях:
- Через бедренную артерию катетер вводится в коронарную артерию, где на его конце раздувается баллон, расширяющий просвет сосуда. Затем устанавливается стент — металлический протез, который укрепляет стенку коронарного сосуда.
- С использованием аппарата искусственного кровообращения (при остановке сердца) или в условиях работающего сердца создаются обходные пути (шунты) вокруг поражённой области венечных артерий. Это позволяет восстановить нормальный кровоток в сердечной мышце.
- Для этого используется цилиндрическое устройство с боковым «окошком», расположенным на конце катетера. Оно подводится под бляшку, ротационным ножом срезает её и удаляет.
- Инструмент — специальный микро-бур, предназначенный для удаления кальцинированных бляшек. Он вращается со скоростью 180 000 оборотов в минуту и оснащён эллипсовидным наконечником. Введённый в артерию, он измельчает бляшку на микроскопические частицы, освобождая путь для кровотока. В дальнейшем желательно провести . Метод не рекомендуется при .
Хроническая коронарная недостаточность
Понятие «хроническая коронарная недостаточность» обозначает состояние, при котором снижается кровоток через коронарные сосуды. В отличие от острого варианта, хроническая форма развивается постепенно, чаще всего из-за атеросклероза, гипертонической болезни или заболеваний, способствующих сгущению крови, таких как сахарный диабет. Все хронические формы недостаточности коронарного кровообращения объединяются под термином «ишемическая болезнь сердца» или «коронарная болезнь сердца».
Ключевые симптомы хронической коронарной недостаточности могут варьироваться в зависимости от форм и функциональных стадий заболевания:
- Одышка и сухой кашель — признаки застоя в кровообращении, отека межклеточных пространств легочной ткани и пневмосклероза (замена активной ткани соединительной);
- Увеличение частоты сердечных сокращений;
- Сжимающие, тупые боли, напоминающие стенокардию, возникающие после физической нагрузки (например, при длительной ходьбе или подъеме по лестнице, после обильного приема пищи или в условиях нервного напряжения);
- Проблемы со стороны пищеварительной системы: тошнота, метеоризм (вздутие живота);
- Увеличение частоты мочеиспускания.
Диагностика
Предварительный диагноз устанавливается после выслушивания жалоб пациента и его осмотра. Для подтверждения диагноза необходимо провести ряд лабораторных и инструментальных исследований.
- Общий анализ крови: включает развернутую формулу и определение скорости оседания эритроцитов (СОЭ).
- Биохимический анализ: исследуются липопротеиды, трансферазы и маркеры воспалительных процессов.
- Анализ свёртываемости крови: оценивается предрасположенность к образованию тромбов.
- Коронарная ангиография: позволяет определить степень сужения коронарных артерий.
- Электрокардиография: помогает выявить степень ишемии миокарда, а также его проводимость и сократительную функцию.
- Рентгенография грудной клетки и ультразвуковое исследование: используются для оценки наличия сопутствующих заболеваний и выяснения причин ишемии сердца.
Лечение хронической коронарной недостаточности (принципы)
- Стабилизировать основное заболевание, вызвавшее ишемию миокарда (например, атеросклероз, гипертония, диабет).
- Снизить влияние внешних факторов риска: курение, недостаток физической активности, избыточный вес, стресс и воспалительные процессы.
- Профилактика приступов стенокардии с помощью сосудорасширяющих, успокаивающих средств и препаратов, снижающих вязкость крови.
- При необходимости применять хирургические методы (ангиопластика, шунтирование).
Важно обеспечить сердечную мышцу достаточным притоком кислорода. Хирургические вмешательства целесообразны только в случаях, когда они наиболее эффективны для конкретного пациента.
Хроническая коронарная недостаточность не поддается полному излечению, поэтому людям с таким диагнозом врачи рекомендуют:
- Поддерживать оптимальный уровень обмена веществ, соответствующий возрасту: нормализовать массу тела, придерживаться сбалансированного питания с ограничением жиров, принимать витаминно-минеральные комплексы и Омега-3 (полиненасыщенные жирные кислоты).
- Обеспечить адекватную физическую активность каждый день: выполнять зарядку, плавать, заниматься на велотренажере, гулять на свежем воздухе не менее часа в день.
- Закаливание для укрепления иммунной системы и профилактики простудных заболеваний.
- Регулярные визиты к врачу, анализы и ЭКГ — дважды в год.
Нестандартные советы
-
Исследования показывают, что домашние животные могут увеличить продолжительность жизни. Простое поглаживание кошки стабилизирует артериальное давление, а прогулки с собакой положительно влияют на психоэмоциональное состояние. Поэтому стоит задуматься о том, чтобы пригласить в свою жизнь четвероногого друга.
-
Для качественного сна важно обеспечить приток свежего воздуха и находиться в затемнённом помещении. В таких условиях в организме вырабатываются гормоны, замедляющие старение и оптимизирующие работу всех органов, включая сердце.
-
Занятия йогой, легкие туристические походы и комфортные путешествия доступны даже для людей с хронической коронарной недостаточностью.
Видео: лекция об остром коронарном синдроме
Вопрос-ответ
Как диагностировать острый коронарный синдром?
Для правильной диагностики и лечения острого коронарного синдрома необходимо определение трех показателей крови: тропонина I, креатинкиназы МВ, миоглобина. Тропонин I – это белок сократительного комплекса сердечных мышц.
Что является основной причиной острого коронарного синдрома?
Острый коронарный синдром обычно возникает в результате накопления жировых отложений (бляшек) на стенках коронарных артерий, кровеносных сосудов, доставляющих кислород и питательные вещества в сердечные мышцы. Когда налет разрывается, образуется сгусток крови. Этот сгусток препятствует притоку крови к сердечным мышцам.
Как лечить коронарный синдром?
Основное лечение острого коронарного синдрома включает прием следующих препаратов: антиагреганты, антикоагулянты, антиангинальные средства и другие медикаменты в качестве поддерживающей терапии в зависимости от симптоматики. ОКС лечение также обязательно включает постельный режим.
Причины острой коронарной недостаточности?
Коронарная недостаточность может быть обусловлена спазмом, атеросклеротическим или тромботическим стенозом, расслоением коронарной артерии, фиброзом при пролиферативном воспалении, компрессией сосуда, спайкой, опухолью, инородным телом.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как высокое кровяное давление, диабет или семейная история сердечно-сосудистых заболеваний. Раннее выявление проблем может значительно снизить риск развития острого коронарного синдрома.
СОВЕТ №2
Обратите внимание на свое питание. Употребление здоровой пищи, богатой клетчаткой, омега-3 жирными кислотами и антиоксидантами, может помочь снизить уровень холестерина и улучшить общее состояние сердечно-сосудистой системы.
СОВЕТ №3
Поддерживайте активный образ жизни. Регулярные физические нагрузки, такие как ходьба, плавание или занятия спортом, способствуют укреплению сердечной мышцы и улучшению кровообращения, что может снизить риск острого коронарного синдрома.
СОВЕТ №4
Не игнорируйте симптомы, такие как боль в груди, одышка или сильная усталость. При их появлении немедленно обращайтесь к врачу, так как это может быть признаком острого коронарного синдрома, требующего срочной медицинской помощи.