Этиология
Лейкемоидная реакция не возникает случайно; для её развития необходимы значительные внешние факторы. Это состояние полиэтиологично, что означает, что его могут вызывать различные причины. К ним относятся негативные воздействия, такие как болезни, травмы, отравления и радиация.
Заболевания, при которых могут возникать лейкемоидные реакции:
- инфекции — вирусные, бактериальные, грибковые и паразитарные;
- отравления — пищевыми продуктами, ядохимикатами и тяжелыми металлами;
- значительные кровопотери и шоковые состояния;
- хронические воспалительные заболевания в стадии обострения;
- новообразования;
- септические состояния и длительные гнойные процессы;
- черепно-мозговые травмы;
- лучевая болезнь;
- аллергические реакции, проявляющиеся в виде крапивницы и анафилаксии.
Лейкемоидные реакции возникают при поступлении в кровь значительного количества токсинов. Изменения в гемограмме наблюдаются как при локальных воспалительных процессах, например, пневмонии и пиелонефрите, так и при генерализованных состояниях, таких как сепсис. Появление незрелых лейкоцитов и сдвиг лейкограммы влево являются лабораторными признаками инфекционного мононуклеоза, коклюша, туберкулеза или дифтерии. При распаде злокачественных опухолей в кровь выделяются токсические вещества, которые стимулируют ростки кроветворения и увеличивают синтез гранулоцитов.
Многие лекарственные препараты значительно влияют на состав крови. Лейкемоидные реакции могут быть диагностированы при использовании глюкокортикостероидов, сульфаниламидов и противомалярийных средств. У людей с повышенной чувствительностью к медикаментам уровень лейкоцитов может увеличиваться в десятки раз. Передозировка некоторых препаратов может привести к сдвигу формулы до миелоцитов.
Факторы, не связанные с заболеваниями, но способствующие развитию лейкемоидной реакции:
- преобладание в рационе острых и жирных блюд;
- психоэмоциональное напряжение из-за постоянных стрессов;
- вредные привычки, особенно длительное курение;
- общая или локальная гипо- или гипертермия;
- интенсивные физические нагрузки — занятия силовыми видами спорта, подъем тяжестей;
- последний триместр беременности и начало лактации;
- период новорожденности — первые сутки.
Лейкемоидная реакция представляет собой патологическое состояние, при котором наблюдается значительное увеличение количества лейкоцитов в крови, напоминающее лейкемию. Врачи выделяют несколько форм этой реакции, включая инфекционную, токсическую и реакцию на стресс. Основные причины могут варьироваться от инфекционных заболеваний до воздействия токсинов или стрессовых факторов. Диагностика включает анализ крови, который позволяет определить уровень лейкоцитов и их морфологические характеристики. Важно отметить, что лейкемоидная реакция часто является временной и обратимой. Лечение направлено на устранение основной причины, что может включать антибиотикотерапию при инфекциях или коррекцию токсических воздействий. Врачи подчеркивают важность своевременной диагностики и индивидуального подхода к каждому пациенту для достижения наилучших результатов.

Патогенез
Разные виды лейкоцитарных реакций имеют свои патогенетические характеристики. В общем, механизм развития данной патологии включает следующие этапы:
- проникновение в организм чуждых агентов — микробов, токсинов, аллергенов,
- перемещение лейкоцитов к месту поражения,
- уничтожение патогенов и защита организма.
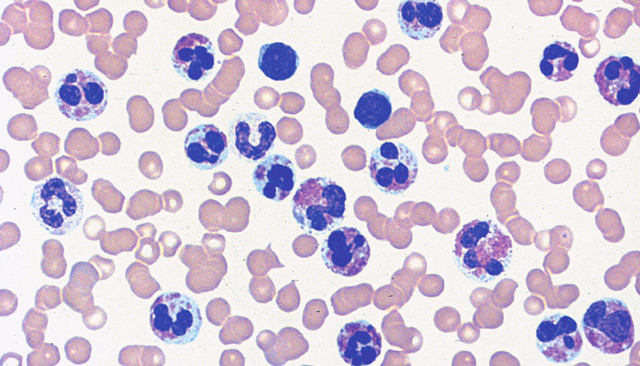
При остром развитии инфекции воспалительный процесс протекает тяжело. Организм проявляет гиперчувствительность к повреждающему фактору, что приводит к компенсаторному увеличению секреции лейкоцитов в кроветворной ткани. Некоторые клетки не успевают дозреть до зрелых форм и попадают в кровь для борьбы с болезнетворными микроорганизмами. В анализах крови у пациентов чаще всего обнаруживаются бласты, которые не склонны к патологическому размножению и не подавляют рост клеток кроветворения.
Симптоматика лейкемоидных реакций разнообразна. Она зависит от причины нарушения и почти всегда включает признаки интоксикации. Инфекционные заболевания сопровождаются повышением температуры, ознобом, повышенной потливостью, общей слабостью, ломотой в теле, учащением пульса и дыхания. Онкологические заболевания проявляются стойким субфебрилитетом, слабостью, снижением работоспособности, потерей веса и отсутствием аппетита. Аллергические реакции могут проявляться симптомами поражения кожи, органов дыхания и желудочно-кишечного тракта.
Существует несколько типов лейкемоидного ответа: миелоидный, лимфоцитарный, нейтрофильный, лимфомоноцитарный и псевдобластный. Каждый из них имеет свои особенности, причины и симптомы.
Существуют общие проявления лейкемоидных реакций, которые отличают их от истинных заболеваний крови (в частности, лейкозов). К ним относятся:
- наличие основного заболевания, вызывающего изменения в гемограмме;
- прямая зависимость клинического течения от основной патологии;
- нормальный уровень базофилов и тромбоцитов в периферической крови;
- отсутствие филадельфийской хромосомы в клетках костного мозга;
- нормализация показателей лейкограммы после лечения основного заболевания.
| Характеристика | Лейкемоидная реакция | Дифференциальная диагностика с лейкемией |
|---|---|---|
| Определение | Реактивное увеличение количества лейкоцитов в периферической крови, имитирующее картину лейкемии. | Злокачественное новообразование кроветворной системы, характеризующееся неконтролируемым размножением лейкоцитов. |
| Этиология | Инфекции (бактериальные, вирусные, паразитарные), воспалительные заболевания, аутоиммунные заболевания, кровотечения, некрозы тканей, злокачественные опухоли, лекарственные препараты, беременность, послеродовой период. | Генетические мутации, воздействие радиации, химиотерапия, воздействие некоторых химических веществ. |
| Морфология периферической крови | Лейкоцитоз (часто >50х10⁹/л), может быть присутствие незрелых форм лейкоцитов (миелоциты, промиелоциты), но без бластных клеток (или с очень малым их количеством). Относительный лимфоцитоз или нейтрофилез. Возможно наличие токсической зернистости нейтрофилов. | Высокий уровень бластных клеток (более 20%), атипичные лейкоциты, нарушение соотношения различных типов лейкоцитов, может быть анемия и тромбоцитопения. |
| Костный мозг | Гиперцеллюлярность, но с сохранением нормальной клеточной архитектуры. Увеличение количества миелоидных клеток. | Гиперцеллюлярность с нарушением клеточной архитектуры, преобладание бластных клеток, может быть фиброз. |
| Диагностика | Клиническая картина, анализ периферической крови, миелограмма, исследование на инфекции, другие необходимые исследования в зависимости от предполагаемой причины. | Клиническая картина, анализ периферической крови (цитогенетика, иммунофенотипирование), миелограмма, молекулярно-генетические исследования. |
| Лечение | Лечение основного заболевания. Коррекция симптомов. | Химиотерапия, лучевая терапия, таргетная терапия, трансплантация костного мозга. |
| Прогноз | Благоприятный при лечении основного заболевания. | Зависит от типа лейкемии, стадии заболевания и эффективности лечения. |
Нейтрофильный тип реакции
Данный тип патологии является наиболее распространенным. В анализе крови можно обнаружить значительное количество нейтрофилов, а также редкие промежуточные формы: промиелоциты, метамиелоциты, миелоциты и бластные клетки. При этом картина крови схожа с таковой при миелопролиферативных заболеваниях.
У пациентов наблюдается нейтрофилез, который может быть вызван бактериальными инфекциями:
- специфические воспалительные процессы — туберкулез, сифилис, дифтерия, бруцеллез;
- неспецифические инфекции — стрептококковая, стафилококковая и пневмококковая;
- гнойно-септические состояния — сепсис, менингит, остеомиелит;
- тяжелые воспалительные заболевания внутренних органов — пневмония, пиелонефрит, гепатит;
- системные аутоиммунные болезни;
- метаболический синдром;
- злокачественные опухоли с метастазами.
Клинические проявления зависят от основного заболевания. У пациентов могут возникать общие симптомы, характерные для интоксикационного и астенического синдромов: головная боль, кашель, мышечные и суставные боли, слабость и лихорадка. Остальные проявления индивидуальны и зависят от этиологии заболевания.
Лейкемоидная реакция — это состояние, при котором наблюдается значительное увеличение количества лейкоцитов в крови, что может имитировать лейкемию. Существует несколько форм этой реакции, включая инфекционные, воспалительные и опухолевые. Основные причины могут варьироваться от острых инфекций до хронических заболеваний и даже стрессовых ситуаций. Диагностика включает общий анализ крови, который помогает выявить уровень лейкоцитов и их типы. Важно также провести дополнительные исследования для определения первопричины. Лечение зависит от основного заболевания: в случае инфекции могут быть назначены антибиотики, а при воспалительных процессах — противовоспалительные препараты. Правильная диагностика и своевременное лечение играют ключевую роль в управлении состоянием пациента.

Лимфоцитарный тип реакции
Повышенный уровень лимфоцитов в крови чаще всего наблюдается у детей. Основные причины лимфоцитарной реакции включают:
- вирусные инфекции: коклюш, мононуклеоз, краснуха, гепатит и грипп;
- аутоиммунные заболевания: системная красная волчанка, васкулиты, склеродермия;
- поражения внутренних органов, вызванные туберкулезом и бруцеллезом;
- микоплазменную пневмонию;
- инфекцию брюшным тифом;
- эндокринные расстройства;
- аллергические реакции.
При лимфоцитозе у пациентов могут наблюдаться такие симптомы, как повышение температуры, увеличение печени и селезенки, расстройства стула, необъяснимая слабость, быстрая утомляемость, лимфаденит, сухой кашель, боли в животе и эмоциональная нестабильность. Симптоматика может отсутствовать или проявляться кратковременно — не дольше суток. Эти проявления можно сгруппировать в синдромы менингизма, назофарингита, энтероколита и астении.
Эозинофильный тип реакции
Аллергические реакции и паразитарные инфекции всегда приводят к увеличению уровня эозинофилов в крови. Причины, вызывающие эозинофильные реакции, включают:
- токсоплазмоз, малярия, амебиаз;
- бронхиальную астму;
- чесоточницу;
- воспаление миокарда;
- глистные инвазии;
- коллагенозы, такие как узелковый периартериит и ревматоидный артрит;
- аллергические реакции на продукты питания, домашнюю пыль, медикаменты, пыльцу растений, шерсть животных и перо;
- дерматологические заболевания, включая экзему и псориаз.
Эозинофилия часто наблюдается при гнойных процессах и онкологических заболеваниях. Клинические проявления могут включать зуд, тошноту, кожные высыпания, расстройства стула, боли в животе, кашель, чихание и ринорею. Повышенное содержание эозинофилов в крови свидетельствует об активации иммунных механизмов и развитии гиперергической реакции. Воспалительный процесс возникает при повторном контакте с аллергенами. Эозинофилия склонна к рецидивам даже после нормализации анализов крови.

Миелоидный тип реакции
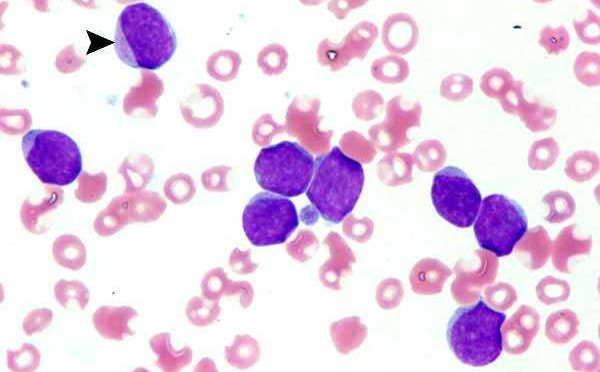
Промиелоциты — это предшественники лейкоцитов. Миелоидная реакция считается одной из самых сложных для диагностики и терапии. Основным фактором, способствующим её развитию, является наследственная предрасположенность. У пациентов выявляются мутации в генах, отвечающих за состав крови и движение клеток под воздействием различных раздражителей. Миелоидная реакция может возникать при:
- бактериальных инфекциях;
- использовании гормональных, противовоспалительных, антикоагулянтных и бронхолитических препаратов;
- тиреотоксикозе;
- остром гемолизе;
- неопластических заболеваниях костного мозга;
- обширных кровотечениях;
- шоковых состояниях;
- радиационном облучении;
- тяжелых интоксикациях;
- метастатическом раке.
У пациентов наблюдаются симптомы, такие как повышенная температура, кожные высыпания, низкий уровень гемоглобина, головные боли, расстройства пищеварения, одышка и кашель. Это состояние, как правило, временное и встречается довольно часто. Изменения в анализе крови обычно кратковременны и исчезают в течение нескольких часов.
Прочие типы реакций
Моноцитарно-лимфатические лейкемоидные реакции наблюдаются у детей младше 15 лет, перенесших краснуху, корь, ветряную оспу, коклюш или скарлатину. В общем анализе крови отмечается преобладание неизмененных лимфоцитов и небольшая эозинофилия. Часто причиной этой реакции становится инфекционный мононуклеоз или малосимптомный лимфоцитоз.
Вторичный эритроцитоз возникает из-за повышенной выработки гормона эритропоэтина в почках в ответ на гипоксию и ишемию. Нехватка кислорода в тканях может быть вызвана различными состояниями, такими как нарушения дыхательной функции, сердечно-сосудистые заболевания, пороки сердца, гематологические расстройства и эндокринные патологии.
Реактивный тромбоцитоз развивается у пациентов с злокачественными опухолями, после спленэктомии, а также у людей с ревматическим полиартитом, атеросклерозом или хроническим гепатитом.
Существуют также особые реакции, которые медики выделяют в отдельную категорию. Это редкое явление встречается у новорожденных с синдромом Дауна или другими генетическими мутациями. Патология может наблюдаться у пациентов, перенесших агранулоцитоз, вызванный лекарственными средствами, такими как «Амидопирин» или «Бутадион». В гемограмме таких больных можно увидеть бластоподобные клетки с однородными ядрами и цитоплазмой. Псевдобласты не содержат нитей хроматина, что отличает их от раковых клеток.
Диагностический процесс
В процессе диагностики реактивного лейкоцитоза и определения причин лейкемоидной реакции важную роль играют анамнез и результаты объективного обследования. При необходимости их дополняют специализированные методы верификации.
Общий анализ крови — это ключевое диагностическое исследование, позволяющее выявить изменения в гемограмме. Для установления причины нарушения проводят паразитологические, вирусологические и иммунологические исследования. Пациенты сдают биоматериал на микробиологический и серологический анализ, а также сообщают врачу о своих жалобах. Это помогает собрать анамнестические данные и провести физикальное обследование. В некоторых случаях выполняется пункция костного мозга.
Схема обследования пациента включает:
- гемограмму,
- бактериологический анализ крови (БАК),
- коагулограмму,
- миелограмму,
- посев крови на стерильность,
- анализ кала на дисбиоз,
- ультразвуковое исследование органов брюшной полости,
- рентгенографию органов грудной клетки,
- анализ крови на ВИЧ, гепатит и сифилис,
- пункцию костного мозга для выявления раковых клеток.
Леченый процесс
Умеренные отклонения в анализе крови обычно не требуют медикаментозного лечения. В большинстве случаев организм восстанавливается самостоятельно, и контрольные анализы показывают нормальные результаты. У новорожденных с врожденными генетическими аномалиями хромосом временные лейкемоидные реакции исчезают без цитостатической терапии в течение нескольких недель.
В более серьезных случаях может потребоваться консервативная этиотропная терапия лейкемоидной реакции, направленная на устранение первопричины — лечение основного заболевания. Врач назначает лекарства в зависимости от состояния пациента и степени поражения внутренних органов.
- Для лечения инфекционных заболеваний применяются антибактериальные и противовирусные препараты, такие как «Сумамед», «Супракс», «Амоксиклав», «Валтрекс», «Ацикловир».
- При аллергических реакциях назначаются антигистаминные средства, например, «Супрастинекс», «Лорагексал», «Диазолин».
- Противопаразитарные препараты, такие как «Метронидазол» и «Декарис», используются при эозинофильном типе, связанном с глистными инвазиями.
- Энтеросорбенты, например «Энтеросгель» и «Полисорб», помогают выводить токсины из организма.
- Иммуностимуляторы, такие как «Ликопид» и «Кипферон», также могут быть назначены.
- Для лечения туберкулеза используются препараты, такие как «Изониазид» и «Этамбутол».
- Местные антисептики для обработки ротовой полости и носа включают «Мирамистин» и «Тантум верде».
- В онкологии применяются цитостатики и лучевая терапия.
- Краткосрочные курсы кортикостероидов, такие как «Гидрокортизон» и «Преднизолон», помогают нормализовать состояние пациентов.
Лейкемоидная реакция, как правило, не угрожает здоровью и жизни. Это состояние связано с изменениями в показателях крови и может быть вызвано вирусными, бактериальными или паразитарными инфекциями, а также онкологическими заболеваниями, за исключением «рака» крови. При отсутствии своевременного и адекватного лечения длительные и рецидивирующие лейкемоидные реакции могут привести к серьезным осложнениям, таким как острый гепатит, энцефалит, агранулоцитоз, разрыв селезенки и аутоиммунный гемолиз крови.
Прогноз в большинстве случаев благоприятный. Диагностика направлена на исключение или выявление онкогематологических заболеваний. Чтобы предотвратить переход заболевания в опасное состояние, важно регулярно посещать гематолога, сдавать анализы в установленные сроки и следовать всем рекомендациям врача.
Видео: лекция о лейкемоидной реакции и других гемобластозах
Вопрос-ответ
Каковы причины лейкемоидных реакций?
Лейкемоидные реакции могут возникать на фоне сепсиса, перитонита, онкологических заболеваний и тяжелых инфекционных процессов.
Что такое лейкоцитарная реакция?
Лейкемоидная реакция является вторичным симптомом, который характеризуется увеличением количества лейкоцитов в единице объёма крови и является обратимым.
Как отличить лейкемоидную реакцию от лейкоза?
Сходство лейкемоидных реакций с лейкозами заключается в повышении количества незрелых кровяных клеток в периферической крови. Различие заключается в том, что при лейкемоидных реакциях проявляется реактивный лейкопоэз, а при лейкозах происходит разрастание тканей, подвергшихся опухолевой трансформации.
Какие бывают лейкемоидные реакции?
Лейкемоидные реакции — это патологические состояния, при которых наблюдается значительное увеличение числа лейкоцитов в крови, напоминающее лейкемию, но не связанное с злокачественными заболеваниями крови. Основные виды лейкемоидных реакций включают инфекционные (например, при тяжелых бактериальных инфекциях), воспалительные (при острых воспалительных процессах), токсические (в результате воздействия ядовитых веществ) и реактивные (при различных заболеваниях, таких как опухоли или аутоиммунные болезни).
Советы
СОВЕТ №1
Изучите симптомы лейкемоидной реакции, такие как повышенное количество лейкоцитов и их незрелые формы в крови. Это поможет вам своевременно обратиться к врачу при подозрении на данное состояние.
СОВЕТ №2
Обратите внимание на возможные причины лейкемоидной реакции, включая инфекции, воспалительные процессы и опухолевые заболевания. Знание этих факторов может помочь вам в профилактике и ранней диагностике.
СОВЕТ №3
Не игнорируйте необходимость комплексного обследования. Лейкемоидная реакция может быть признаком серьезных заболеваний, поэтому важно пройти полное медицинское обследование для определения точной причины изменений в крови.
СОВЕТ №4
Следите за своим здоровьем и регулярно проходите медицинские осмотры. Это поможет выявить любые отклонения на ранних стадиях и предотвратить развитие более серьезных заболеваний.