Видео: ролик о ДМПП союза педиатров России
Дефект межпредсердной перегородки сердца является одним из наиболее распространенных пороков сердца как у детей, так и у взрослых. Врачи отмечают, что причиной его возникновения могут быть как генетические факторы, так и неблагоприятные условия во время беременности. Симптомы заболевания могут варьироваться: у детей это часто проявляется в виде одышки, усталости и задержки в физическом развитии, тогда как у взрослых симптомы могут быть менее выраженными, но также включают одышку и сердечные аритмии.
Лечение дефекта межпредсердной перегородки зависит от его размера и выраженности симптомов. Врачами рекомендуется наблюдение за небольшими дефектами, которые могут закрыться самостоятельно. В более серьезных случаях может потребоваться хирургическое вмешательство или катетеризация для закрытия дефекта. Важно, чтобы пациенты проходили регулярные обследования и следовали рекомендациям специалистов, чтобы избежать осложнений и улучшить качество жизни.

Причины
ДМПП — наследственное заболевание, тяжесть которого зависит от генетической предрасположенности и неблагоприятных факторов окружающей среды. Основная причина ДМПП — нарушение формирования сердца на ранних стадиях эмбрионального развития, чаще всего в первом триместре беременности. В норме сердце плода состоит из нескольких компонентов, которые должны правильно развиваться и соединяться. При нарушении этого процесса в межпредсердной перегородке образуется дефект.
Факторы, способствующие возникновению ДМПП:
- Экологические факторы: химические, физические и биологические мутагены.
- Наследственные факторы: точечные мутации в генах или изменения в хромосомах.
- Вирусные инфекции, перенесенные во время беременности.
- Сахарный диабет у матери.
- Прием лекарственных средств беременной женщиной.
- Алкоголизм и наркомания у матери.
- Облучение.
- Вредные условия труда.
- Токсикозы во время беременности.
- Возраст отца старше 45 лет и матери старше 35 лет.
ДМПП часто наблюдается в сочетании с синдромом Дауна, аномалиями почек и заячьей губой.
| Характеристика | Дети | Взрослые |
|---|---|---|
| Причины | Врожденные пороки развития сердца (чаще всего), синдромы (например, Дауна), инфекции во время беременности | Врожденный дефект, оставшийся незамеченным в детстве, реже – приобретенные дефекты (например, из-за инфекционного эндокардита или травмы) |
| Симптомы | Часто бессимптомно, учащенное дыхание, быстрая утомляемость, отставание в развитии, цианоз (синюшность кожи), рецидивирующие респираторные инфекции | Одышка при физической нагрузке, утомляемость, сердцебиение, боли в груди, кашель, головокружение, обморок (в случае больших дефектов) |
| Диагностика | Аускультация (выслушивание сердца), ЭКГ, Эхокардиография | Аускультация (выслушивание сердца), ЭКГ, Эхокардиография, грудная рентгенография, катетеризация сердца |
| Лечение | Наблюдение (при малых дефектах), хирургическое закрытие дефекта (при средних и больших дефектах), медикаментозная терапия (вспомогательная) | Наблюдение (при малых дефектах), хирургическое закрытие дефекта (часто через катетеризацию), медикаментозная терапия (для лечения сопутствующих заболеваний) |
| Прогноз | Благоприятный при своевременном лечении, зависит от размера дефекта и наличия осложнений | Зависит от размера дефекта, наличия осложнений и своевременности лечения, возможность развития осложнений (например, легочная гипертензия, сердечная недостаточность) |
Особенности гемодинамики
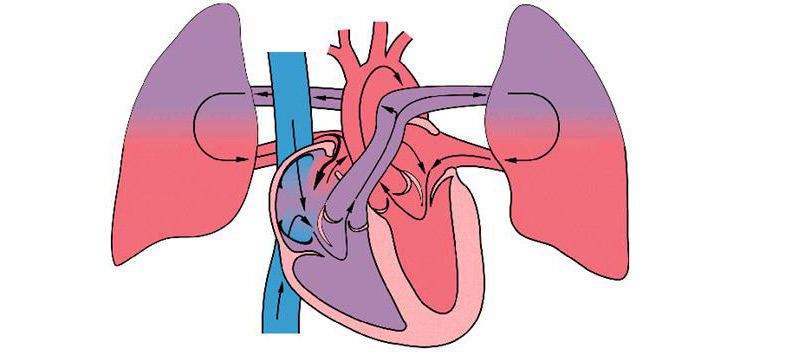
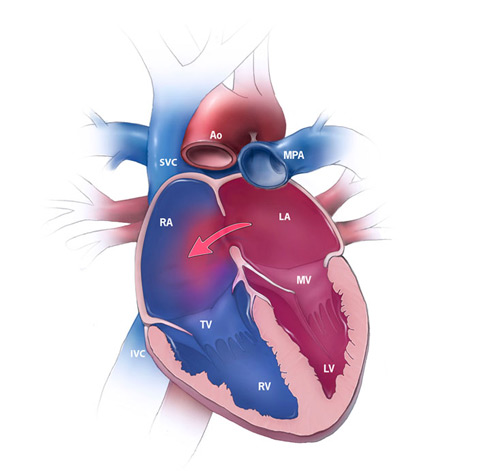
Внутриутробное развитие плода имеет множество уникальных характеристик, среди которых плацентарное кровообращение. После рождения у новорожденного отверстие закрывается самостоятельно, и кровь начинает циркулировать через легкие. Если этот процесс не происходит, кровь сбрасывается из левого желудочка в правый, что приводит к перегрузке правых камер сердца и их гипертрофии.
При значительных дефектах межпредсердной перегородки (ДМПП) гемодинамика начинает изменяться на третий день после рождения. Легочные сосуды переполняются, правые камеры сердца перегружаются и гипертрофируются. Это приводит к повышению артериального давления, увеличению легочного кровотока и развитию легочной гипертензии. Застойные процессы в легких и возможные инфекции могут вызвать отек и пневмонию.
В дальнейшем легочные сосуды начинают спазмироваться, что приводит к переходной стадии легочной гипертензии. Состояние ребенка улучшается: он становится более активным и перестает испытывать болезненные ощущения. Период стабилизации является оптимальным для радикального хирургического вмешательства. Если меры не будут предприняты вовремя, легочные сосуды могут начать необратимо склерозироваться.
У пациентов наблюдается компенсаторная гипертрофия желудочков сердца, утолщение стенок артерий и артериол, которые становятся жесткими и теряют эластичность. Постепенно давление в желудочках выравнивается, и венозная кровь начинает поступать из правого желудочка в левый. У новорожденных может развиться тяжелое состояние — артериальная гипоксемия, сопровождающаяся характерными клиническими проявлениями. На начальных стадиях заболевания веноартериальный сброс возникает временно при натуживании, кашле или физической нагрузке, но затем становится постоянным и сопровождается одышкой и цианозом в состоянии покоя.
Дефект межпредсердной перегородки (ДМПП) — это порок сердца, который может возникнуть как у детей, так и у взрослых. Многие люди отмечают, что причиной этого состояния часто являются генетические факторы или нарушения в развитии сердца во время беременности. Симптомы могут варьироваться: у детей это может проявляться в виде одышки, усталости и частых инфекций дыхательных путей, тогда как у взрослых — в виде сердечной недостаточности или аритмий. Лечение ДМПП зависит от его размера и симптоматики. В некоторых случаях достаточно наблюдения, но при значительном дефекте может потребоваться хирургическое вмешательство или катетеризация. Важно, чтобы пациенты регулярно проходили обследования и следили за состоянием сердца, чтобы избежать осложнений в будущем.

Симптоматика
Небольшие дефекты межпредсердной перегородки (ДМПП) часто не имеют выраженной клинической картины и не вызывают серьезных проблем со здоровьем у детей. У новорожденных может наблюдаться временный цианоз, возникающий при плаче или беспокойстве. Обычно симптомы начинают проявляться в более позднем возрасте. Большинство детей ведут активный образ жизни, но со временем могут возникать жалобы на одышку, быструю утомляемость и общую слабость.
Средние и крупные ДМПП, как правило, проявляются клинически уже в первые месяцы жизни. У таких детей отмечаются бледность кожи, учащенное сердцебиение, цианоз и одышка даже в состоянии покоя. Они плохо едят, часто отвлекаются от груди, чтобы сделать вдох, могут задыхаться во время кормления, остаются голодными и беспокойными. Эти дети отстают в физическом развитии от сверстников и практически не прибавляют в весе.
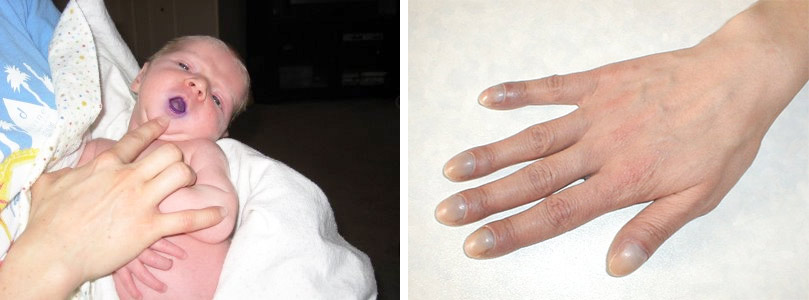
К 3-4 годам дети с сердечной недостаточностью начинают жаловаться на боли в сердце, частые носовые кровотечения, головокружение, обмороки, акроцианоз, одышку в покое, ощущение сердцебиения и непереносимость физической активности. В дальнейшем у них могут развиваться нарушения ритма сердца. У таких детей наблюдаются деформации фаланг пальцев, принимающих форму «барабанных палочек», а ногти становятся похожими на «часовые стекла». При диагностическом обследовании выявляют выраженный «сердечный горб», тахикардию, систолический шум, гепатоспленомегалию и застойные хрипы в легких. Дети с ДМПП часто страдают от респираторных заболеваний, таких как рецидивирующее воспаление бронхов или легких.
У взрослых аналогичные симптомы заболевания проявляются более ярко и разнообразно из-за увеличенной нагрузки на сердечную мышцу и легкие на протяжении многих лет.
Осложнения
-
Синдром Эйзенменгера — это состояние, при котором развивается длительная легочная гипертензия и происходит сброс крови из правой части сердца в левую. У пациентов наблюдаются выраженный цианоз и полиглобулия.
-
Инфекционный эндокардит — воспаление внутренней оболочки и клапанов сердца, вызванное бактериальной инфекцией. Заболевание может возникнуть из-за повреждения эндокарда мощной струей крови на фоне существующих инфекций, таких как кариес или гнойный дерматит. Бактерии из очагов инфекции попадают в системный кровоток, колонизируя внутренние структуры сердца и межпредсердную перегородку.
-
Инсульт часто является осложнением врожденных пороков сердца. Микроэмболы, образующиеся в венах нижних конечностей, могут проходить через существующий дефект и блокировать сосуды головного мозга.
-
Аритмии могут проявляться в виде фибрилляции и трепетания предсердий, экстрасистолии и предсердной тахикардии.
-
Легочная гипертензия.
-
Ишемия миокарда возникает при недостаточном поступлении кислорода к сердечной мышце.
-
Ревматизм.
-
Вторичная бактериальная пневмония.
-
Острая сердечная недостаточность развивается, когда правый желудочек не может выполнять свою насосную функцию. Застой крови в брюшной полости проявляется вздутием живота, потерей аппетита, тошнотой и рвотой.
-
Высокий уровень смертности: согласно статистике, без надлежащего лечения до 50% пациентов с дефектом межпредсердной перегородки доживают до 40-50 лет.

Диагностика
Диагностика дефекта межпредсердной перегородки (ДМПП) включает беседу с пациентом, общий визуальный осмотр, а также инструментальные и лабораторные методы исследования.
Во время осмотра врачи могут заметить «сердечный горб» и гипотрофию у ребенка. Сердечный толчок смещается вниз и влево, становится более напряженным и заметным. При аускультации выявляются расщепление второго тона, акцент на легочном компоненте, умеренный, но не грубый систолический шум и ослабленное дыхание.
Для установления диагноза ДМПП важны результаты инструментальных исследований:
- Электрокардиография показывает признаки гипертрофии правых отделов сердца и нарушения проводимости.
- Фонокардиография подтверждает данные аускультации и позволяет записывать звуки, издаваемые сердцем.
- Рентгенография демонстрирует изменения формы и размеров сердца, а также наличие избыточной жидкости в легких.
- Эхокардиография предоставляет информацию о сердечных аномалиях и внутрисердечной гемодинамике, помогает выявить ДМПП, определить его расположение, количество и размеры, а также оценить гемодинамические нарушения и состояние миокарда.
- Катетеризация сердечных камер выполняется для измерения давления в камерах сердца и крупных сосудах.
- Ангиокардиография, вентрикулография, флебография, пульсоксиметрия и МРТ являются дополнительными методами, применяемыми в сложных диагностических случаях.
Лечение
Малые дефекты межпредсердной перегородки могут закрываться самостоятельно в раннем возрасте. Если дефект не превышает 1 сантиметра и не вызывает симптомов, хирургическое вмешательство не требуется. В таких случаях достаточно ежегодного наблюдения с проведением эхокардиографии. В других ситуациях необходимо применять консервативные или хирургические методы лечения.
Если ребенок быстро утомляется во время кормления, плохо набирает вес или испытывает одышку при плаче, сопровождающуюся посинением губ и ногтей, следует немедленно обратиться к врачу.
Консервативная терапия
Медикаментозное лечение данной патологии носит симптоматический характер и включает назначение сердечных гликозидов, диуретиков, ингибиторов АПФ, антиоксидантов, бета-блокаторов и антикоагулянтов. Эти препараты помогают улучшить работу сердца и обеспечить адекватное кровоснабжение.
- Сердечные гликозиды обладают кардиотоническим эффектом, замедляют сердечный ритм и усиливают силу сокращений, а также нормализуют артериальное давление. К препаратам этой группы относятся «Коргликон», «Дигоксин», «Строфантин».
- Диуретики способствуют выведению избыточной жидкости, что снижает артериальное давление, уменьшает венозный возврат к сердцу и отечность. При остром сердечном недостаточности применяют внутривенные формы «Лазикса» и «Фуросемида», а при хронической форме – таблетки «Индапамид» и «Спиронолактон».
- Ингибиторы АПФ положительно влияют на гемодинамику, вызывая расширение периферических артерий и вен без увеличения частоты сердечных сокращений. У пациентов с застойной сердечной недостаточностью эти препараты уменьшают дилатацию сердца и увеличивают сердечный выброс. Врач может назначить «Каптоприл», «Эналаприл» или «Лизиноприл».
- Антиоксиданты обладают гипохолестеринемическим, гиполипидемическим и антисклеротическим действием, укрепляют сосудистые стенки и выводят свободные радикалы. Их используют для профилактики инфаркта и тромбоэмболии. Наиболее эффективными антиоксидантами для сердца являются витамины А, С, Е, а также микроэлементы: селен и цинк.
- Антикоагулянты снижают свертываемость крови и предотвращают образование тромбов. К ним относятся «Варфарин», «Фенилин» и «Гепарин».
- Кардиопротекторы защищают миокард от повреждений, положительно влияют на гемодинамику и оптимизируют работу сердца как в норме, так и при наличии патологии. Они также защищают от воздействия вредных экзогенных и эндогенных факторов. Наиболее распространенные кардиопротекторы – это «Милдронат», «Триметазидин», «Рибоксин» и «Панангин».
Эндоваскулярная хирургия
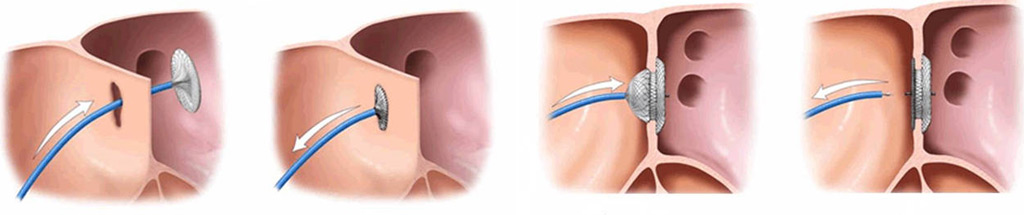
Эндоваскулярное лечение стало популярным и считается одним из самых безопасных, быстрых и безболезненных методов. Этот малоинвазивный подход предназначен для терапии детей, предрасположенных к парадоксальной эмболии. Закрытие дефекта осуществляется с помощью специализированных окклюдеров. Пункция крупных периферических сосудов позволяет доставить к дефекту особый «зонтик», который затем раскрывается. Со временем он обрастает тканью и полностью перекрывает патологическое отверстие. Процедура выполняется под контролем рентгеноскопии.
После вмешательства ребенок чувствует себя здоровым. Катетеризация сердца помогает избежать серьезных послеоперационных осложнений и способствует быстрому восстановлению. Эти процедуры обеспечивают надежный и безопасный результат лечения врожденных пороков сердца. Метод позволяет закрыть дефект межпредсердной перегородки. Устройство, размещенное на уровне отверстия, перекрывает ненормальное соединение между двумя предсердиями.
Хирургическое лечение
Операция проводится под общей анестезией и в условиях пониженной температуры тела, что снижает потребность организма в кислороде. Хирурги подключают пациента к аппарату «искусственное сердце-легкие», вскрывают грудную и плевральную полости, а затем рассекают перикард в передней части, следуя параллельно диафрагмальному нерву. Далее разрезают сердце, с помощью аспиратора удаляют кровь и устраняют дефект. Если отверстие меньше 3 см, его просто зашивают. При более крупном дефекте закрытие осуществляется с помощью имплантации лоскута из синтетического материала или участка перикарда. После наложения швов и повязки ребенка переводят в реанимацию на сутки, а затем в общую палату на 10 дней.
Продолжительность жизни при дефекте межпредсердной перегородки (ДМПП) зависит от размера отверстия и степени сердечной недостаточности. Прогноз при раннем выявлении и своевременном лечении в целом благоприятный. Небольшие дефекты часто закрываются самостоятельно к 4 годам. Если операция невозможна, прогноз становится неблагоприятным.
Профилактика
Профилактика ДМПП (дефекта межпредсердной перегородки) требует внимательного подхода к планированию беременности, пренатальной диагностике и минимизации воздействия неблагоприятных факторов. Чтобы снизить риск развития данной патологии у ребенка, будущей матери следует придерживаться следующих рекомендаций:
- Обеспечить сбалансированное и полноценное питание.
- Соблюдать режим работы и отдыха.
- Регулярно посещать женскую консультацию.
- Исключить вредные привычки.
- Избегать негативных факторов окружающей среды, которые могут оказать токсическое или радиоактивное влияние на организм.
- Не принимать медикаменты без назначения врача.
- Своевременно проходить вакцинацию против краснухи.
- Ограничить контакты с больными людьми.
- Во время эпидемий избегать мест с большим скоплением людей.
- Пройти медико-генетическое консультирование на этапе подготовки к беременности.
Дети, родившиеся с врожденным пороком и прошедшие лечение, требуют особого и внимательного ухода.
Видео: презентация по ДМПП
Вопрос-ответ
Какие симптомы дефекта межпредсердной перегородки у взрослых?
Одышка, повышенная утомляемость, перебои сердечного ритма, которые постепенно становятся все чаще и приводят к неспособности выполнять обычные физические нагрузки. Вот список того, что может испытывать пациент при ДМПП. У части пациентов симптомы отсутствуют.
Можно ли вылечить дефект межпредсердной перегородки?
Тем не менее, полностью устранить дефект межпредсердной перегородки возможно только с помощью операции. В клинике EMC операция проводится посредством эндоваскулярного вмешательства.
Какова продолжительность жизни с дефектом межпредсердной перегородки?
При больших дефектах пациенты живут 35-40 лет при естественном течении заболевания (без какого-либо лечения). Причиной смерти может оказаться сердечная недостаточность, аритмия, тяжелая степень легочной гипертензии.
Когда закрывается дефект межпредсердной перегородки?
Большинство малых (< 3 мм), центрально расположенных дефектов межпредсердной перегородки закрываются самопроизвольно. Многие дефекты размером 3–8 мм самопроизвольно закрываются к 3 годам.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Если у вас или вашего ребенка есть предрасположенность к сердечно-сосудистым заболеваниям, важно регулярно проверять состояние сердца, чтобы вовремя выявить возможные дефекты, такие как межпредсердная перегородка.
СОВЕТ №2
Обратите внимание на симптомы. Если вы заметили у себя или у ребенка такие признаки, как одышка, утомляемость, частые инфекции дыхательных путей или синюшность кожи, не откладывайте визит к врачу. Эти симптомы могут указывать на наличие дефекта перегородки.
СОВЕТ №3
Изучите варианты лечения. Узнайте о доступных методах лечения дефекта межпредсердной перегородки, включая медикаментозную терапию и хирургические вмешательства. Обсудите с врачом, какой подход будет наиболее эффективным в вашем случае.
СОВЕТ №4
Поддерживайте здоровый образ жизни. Правильное питание, регулярные физические нагрузки и отказ от вредных привычек могут значительно улучшить общее состояние сердечно-сосудистой системы и снизить риск осложнений при наличии дефекта перегородки.