Невралгия лицевого нерва – состояние, при котором возникает резкая боль в области нервных стволов, расположенных в височной части головы. Поскольку лицевой нерв парный, каждую половину лица иннервирует свой участок двигательных волокон, и поэтому чаще всего страдает одна половина лица. При воспалении нерва нарушается или искажается движение мимических мышц лица. Код заболевания МКБ-10: М 79.2 – невралгия и неврит неуточнённые
При воспалении лицевого нерва возникают парез или плегия мимических мышц, т.е. они ослабевают или полностью прекращают двигаться, что визуально заметно. К тому же, в лицевом нерве большое количество вкусовых, болевых и секреторных волокон, которые при раздражении вызывают определённый болевой синдром в отдельных частях лица: слезливость, зубную боль, потерю вкусовой чувствительности и т.д.
Невралгии подвержены в равной степени и мужчины, и женщины. Частотность составляет около 25 чел на 100.000 населения. В большинстве случаев невралгия имеет сосудистую природу, однако в 80% её истинную причину выяснить не удаётся.
Что такое лицевой нерв
Он выполняет двигательную функцию, регулирует работу мимических мышц лица. Волокна промежуточного нерва отвечают за выработку слюны, слез, чувствительность языка (еще называют поэтому язычным нервом), кожи. Нервный ствол представляет собой длинные отростки нервных клеток-нейронов. Покрыты они особой оболочкой, периневрией.
Лечение нейропатии
Патология устраняется хирургическим методом. Есть 2 направления вмешательства. Первый проводится с целью восстановления проводимости волокон, двигательной функции.
Второй направлен на устранения косметических недостатков. Реиннервация осуществляется с помощью добавочного, подъязычного, диафрагмального или языкоглоточного нерва-донора. Ими замещают парализованный участок мышцы.
Хирургическая терапия противопоказана при воспалительных заболеваниях кожи шеи, головы, воспалениях сосцевидного отростка, уха, миндалин, лимфатических узлов, околоушной слюнной железы. Лечебная физкультура показана на всех этапах восстановления. Она предупреждает асимметрические патологии.
Есть такие методы ЛФК:
- Лейкопластырное натяжение выполняют при асимметрии, возникшей в постоперационный период;
- Гимнастика для мимической мускулатуры;
- Тренировка глотания, напряжение языка;
- Массаж изнутри рта со здоровой и пораженной стороны;
- Увеличение амплитуды произвольных движений с помощью тренировок.
Консервативное лечение сочетает медикаментозную терапию и физиопроцедуры. Пациенту назначают противоотечные и противовоспалительные средства, антиагреганты, анальгетики, витамины. Препараты подбирают индивидуально. Их многообразие зависит от фазы реабилитации и выбранной методики восстановления нарушенных зон.
Анатомия
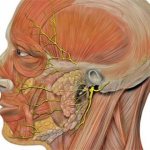
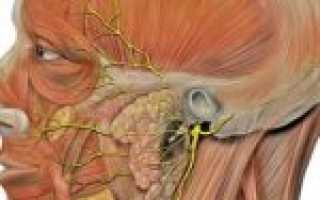
Лицевой нерв имеет следующую анатомию: нервный ствол -двигательные волокна; лимфатические узлы и капилляры, снабжающие нервные клетки питательными веществами; область коры больших полушарий, ядра, которые находятся между мостиком и продолговатым мостиком. Ядро нерва отвечает за мимику, ядро одиночного пути регулирует вкусовые волокна языка, верхнее слюноотделительное ядро отвечает за слюнные и слезные железы.
От ядер нерв тянется к мышцам, образуя 2 расширенных колена. Подходит к височной кости окончание вместе с волокнами промежуточного нерва через слуховое отверстие. Далее он проходит через каменистую часть, далее внутренний слуховой проход к каналу лицевого нерва. Затем выходит окончание из височной кости через шилососцевидное отверстие, проходит в околоушную железу, разделяется на малые и большие ветви, переплетающиеся между собой. Последние управляют работой мышц щек, ноздрей, лба, круговой мышцы рта и глаза. Сложное строение и особенность расположения нерва провоцируют различные патологии, при его дисфункции.
Общие проявления и диагностика
Признаки болезней нерва демонстративны, поэтому определяются визуально. Основные симптомы того, что лицевой нерв поражен тем или иным заболеванием:
- нарушения двигательной функции челюстно-лицевых мышц (парез, паралич);
- изменение чувствительности мимических мышц и кожи в челюстно-лицевой зоне;
- нарушение речи и процесса пережевывания пищи;
- нарушение секреторной функции слезных и слюнных желез;
- боли по ходу нерва.
Повреждения нерва могут рецидивировать. Самая уязвимая часть нерва – в лицевом канале.
Эти патологии лечит невропатолог. Определение диагноза начинается с осмотра и сбора анамнеза жизни и болезни. Далее проверяют функции нерва и рефлексы, которые он обеспечивает.
Для уточнения диагноза проводят специальное тестирование — слуха, слюноотделения, слезоотделения, равновесия, вкусовых рецепторов. Тесты помогают установить место и степень поражения нерва.
Кроме того назначают исследование крови на сахар, биохимию, общий анализ крови, тестирование на наличие сифилиса.
Более современное — электрофизиологическое тестирование, которое определяет нарушение проводимости по стволу лицевого нерва. Эти тесты выполняют с помощью электронейрографа и электромиографа. Они точнее подтверждают паралич.
Применяют также МРТ и . Но эти исследования неэффективны при диагностировании паралич лицевого нерва. В этом случае необходима рентгенограмма височной кости.
Функции
Nervus facialis иннервирует мускулы, которые ответственны за выражение лица. Он же отвечает за передачу сигнала в головной мозг при контакте языка с соленым, кислым, сладким и т.д. Выполняет лицевое нервное окончание парасимпатическую функцию, т.е. обеспечивает связь частей головы, шеи с ЦНС (центральной нервной системой). Обеспечивают реакцию на внешние факторы следующих желез:
- слюнные;
- слезные;
- отвечающие за выработку слизи в фаринксе, неба, носу.
Нейропатия — что это, причины появления, формы и симптомы
Нейропатия — поражение нервных волокон невоспалительного характера, не всегда сопровождающееся болевым синдромом. Пациенты обычно говорят о покалываниях, онемении, проблемах с чувствительностью определенной зоны, снижении степени подвижности конечностей.
Некоторые формы патологии связаны с дисфункциональными изменениями мочеполовой системы, органов ЖКТ.
Причина — пораженные нервы вызывают нарушение питания мышц, ограничивают их функции. Мышцы перестают нормально сокращаться, нервы некорректно передают импульсы, в результате степень чувствительности конкретной зоны падает.
Прогрессирование нейропатии занимает значительное время, в течение которого симптомы заболевания могут отсутствовать. Провоцирующими факторами к развитию патологических изменений будут стрессы, употребление алкоголя, обострения хронических заболеваний.
Формы нейропатии:
- Хроническая сенсомоторная — для нее характерна положительная симптоматика неврологического характера, которая проявляется или усиливается ночью, в состоянии покоя. С отрицательными симптомами сталкиваются тяжело больные пациенты. В запущенных стадиях развивается характерная деформация ступней, пальцевых фаланг, сопровождающаяся ограничением суставной подвижности.
- Острая сенсорная — форма сопровождается выраженной сенсорной симптоматикой, разные виды чувствительности, основные рефлексы могут сохраняться. Боль выраженная, пациент часто резко теряет вес, могут развиваться нервные нарушения, депрессивные расстройства. При углубленном исследовании диагностируются измененные показатели гликемического индекса (гликемический контроль может ухудшаться или улучшаться). Патогенетическая основа — формирование артериовенозных шунтов с образованием замещающих сосудистых структур внутри интраневрального тока крови.
- Гипергликемическая — вызывает обратимые неврологические изменения быстро, к основным относят умеренную симптоматику сенсорного типа, нарушение нормальной скорости распространения нервного возбуждения по волокнам. Форма проявляется у лиц с выявленным впервые заболеванием, склонным к ухудшению функции гликемического контроля. Нормализация текущих показателей гликемии приводит к облегчению степени выраженности неврологической симптоматики.
- Автономная — одна из часто встречающихся форм диабетической невропатии. Может иметь разные проявления с учетом тяжести течения.
- Мультифокальная и фокальная — это тоннельные формы нейропатии, развиваются у лиц преклонного возраста (исключения бывают, но редко). Самая известная форма — тоннельная, локализованная в запястном канале, вызываемая сдавливанием срединного нерва поперечной запястной связкой.
- Краниальная — редко встречающийся вид, обычно диагностируется у стариков, пациентов, которые давно болеют сахарным диабетом.
- Амиотрофия диабетическая — встречается в возрасте после 50-60 лет, сопровождается атрофией мышц бедра, симптоматика тяжелая, пациенты жалуются на сильные боли.
- Хроническая воспалительная — развивается в результате быстрого прогрессирования полинейропатии. Лечение длительное иммуномодулирующее, предполагает применение азатиоприна, плазмафереза, кортикостероидов, внутривенных вливаний иммуноглобулинов.
Главный фактор риска и причина развития нейропатии — сахарный диабет. Он, как и интоксикации, травматические воздействия, вызывает поражение нервных волокон. Затрагиваются в первую очередь те нервы, которые отвечают за передачу импульсов в конечностях — отсюда онемение пальцев ног, рук, боли, нарушение чувствительности.
Автономная нейропатия всегда сопровождается сбоями в работе внутренних органов и систем, проблемами с мочеполовой, выделительной, пищеварительной функциями.
Пациент с диагнозом диабет должен контролировать показатели глюкозы в крови — если они повышены, нарушится снабжение мышц кровью. Со временем они атрофируются, изменится структура кожных покровов, а их восстановление проходит долго и тяжело.
Нужно избегать употребления токсичных веществ: в основном алкоголя и его суррогатов, мышьяка, тяжелых металлов, агрессивных лекарств. Токсическая нейропатия вызывает преимущественно повреждения нервов конечностей, при алкоголизме она есть у всех, но жалобы возникают не всегда.
Травматические нейропатии — последствия сдавливания нервов в результате переломов костей, неправильного формирования рубцовой ткани, травмирования нерва растущим новообразованием.
Заболевания лицевого нерва
На голове двенадцать пар окончаний. Nervus facialis входит в их число. Разного рода негативные воздействия могут вызвать воспаление лицевого нерва, которая в медицинской среде называется нейропатия (неврит, невралгия Фозергилла). Существует много исследований данной патологии, поэтому были выработаны методы эффективной терапии заболевания. Используется комплексная схема, которая включает медикаментозное, физиотерапевтическое лечение или при необходимости хирургическое вмешательство.
- Невралгия — лечение в домашних условиях. Симптомы невралгии
- Невралгия — симптомы и лечение в домашних условиях
- Комбилипен таблетки: инструкция препарата
Поражение парезом
Главный признак пареза лицевого нерва – асимметрия лица, но есть еще ряд иных важных симптомов:
- двигательная функция мимических мышц утрачена;
- нарушена речь и глотание;
- глаз открыт и обездвижен, сухой или слезиться;
- обильное слюноотделение;
- искаженное восприятие звуков;
- изменение вкуса;
- боль в области уха.
Лечение комплексное, основное – медикаментозное. Применяют спазмолитические, противоотечные, противовоспалительные стероидные, сосудорасширяющие, седативные и, содержащие витамины группы В, препараты. Рекомендуют лекарства, улучшающие обменные процессы в нервных тканях. Их перечень аналогичен тем, которые назначают при других патологиях нерва.
Для восстановления двигательной функции мышц и нервных волокон используют дополнительные методы лечения такие же, как при невралгии, но добавляют ряд методов. Это бальнеотерапия — лечение минеральными водами, электромассаж, лечение лазерным лучом, магнитотерапия, согревающие процедуры.
Хирургическое вмешательство проводят при длительном неэффективном лечении.
Неврит
Воспаление лицевого окончания считается хроническим недугом. Пациенты с этой патологией страдают от мучительной боли в разных местах, которые прилагают к месту расположения тройничного окончания, к примеру:
- сверху, снизу от челюсти;
- область вокруг глазных впадин.
Существует одностороннее воспаление тройничного нерва и двусторонняя патология, когда одновременно болевые ощущения распространяются на левую и правую часть лица. По медицинской статистике девушки страдают от невритов чаще, чем мужчины, особенно много случаев зарегистрировано у людей старше 50 лет, поэтому старшее поколение находится в зоне риска.
Как диагностируют нейропатию любого типа
Порядок диагностики нейропатии:
- Сбор клинического анамнеза, разбор жалоб.
- Осмотр ног, оценка их состояния.
- Оценивание установленных симптомов.
- Применение электрофизиологических методов обследования.
- Другие диагностические методики: биопсия нерва, панч-биопсия кожи, неинвазивные методики.
Сначала врач должен опросить пациента на предмет основных жалоб, задать ему наводящие вопросы, расспросить об ощущениях, вызываемых прогрессирующей патологией.
https://feedmed.ru/bolezni/nervnoj-sistemy/neyropatiya-litsevogo-nerva.html
Типичная симптоматика нейропатии: парестезии, покалывания, чувство жжения, прострелы в состоянии покоя, выраженная боль даже при отсутствии раздражителя. Нужно выяснить, когда появились симптомы, с чем они связаны, усиливаются ли в ночное, вечернее время.
Осмотр стоп и других частей конечностей обязателен, он покажет наличие кератоза (мозолей) в областях с избыточным давлением, обратит внимание на повышенную сухость кожи, наличие изъязвлений, явных деформаций стоп.
Для анализа субъективных и объективных симптомов применяются соответствующие шкалы, опросники. Независимо от применяемой шкалы, визуальный анализ состояния конечностей проводится. Для определения тактильной чувствительности удобно использовать аппарат — монофиламент.
Болевой синдром тестируют путем укалывания тыльной поверхности стоп, области концевой фаланги пальца. Для проверки температурной чувствительности используют инструмент типа тип-терма. Сухожильные рефлексы исследуют с применением классической схемы — сначала оценивают ахилловы, затем коленные.
Электрофизиологические методы (например, стимуляционная электронейромиография) дополняют результаты общей клинической диагностики.
Они бывают:
- Неинвазивные — объективные и надежные;
- Оценивающие степень тяжести, динамику, характер прогрессирования патологии;
- Несущие информацию о функции нервных волокон, их структурных особенностях;
- Проводящие дифференциальную диагностику нейропатий.
Недостаток электрофизиологической диагностики в том, что она достаточно болезненная.
Симптомы
Как правило, наблюдается воспаление только одной половины лица, но в 2% случаев происходит поражение обеих частей. Такое состояние сопровождается следующими симптомами:
- нарушение глазной функции, пациент не может отвести взгляд в сторону;
- повышение или снижение чувствительности пораженной части лица;
- вытягивание лица;
- обильное слезотечение или сухость глаза;
- искривление губ (нарушение мимики);
- сильная простреливающая боль;
- снижение слюноотделения;
- перекошенность отдельных лицевых мышц;
- усиление или ослабление слуха;
- опускание уголков глаз;
- озноб;
- ухудшение вкусовых ощущений;
- рост температуры тела;
- сильная усталость;
- небольшая сыпь на лице;
- мигрень;
- резкий паралич лицевых мышц;
- раздражительность;
- бессонница.
Вышеописанные симптомы не всегда указывают на воспаление, некоторые другие болезни лица, носа, шеи могут давать схожие признаки. Важно уметь дифференцировать, правильно распознавать проявления патологии. Для данного заболевания есть два определение болевого синдрома:
- Типичная боль. Диагностируется при остром течении невралгии. Характер будет стреляющим, острым, напоминает удар током в определенные части лица.
- Нетипичная боль. Локализуется, как правило, на большей части лицевого пространства, имеет постоянный характер, волнообразное течение с обострением и затуханием. Отмечены случаи, когда болевой синдром длиться по 20 секунд на протяжении нескольких часов, не дает человеку уснуть.
Особенности заболевания
Неврит – воспаление одной из семи пар черепно-мозговых нервов. При заболевании человек теряет способность полноценно проявлять эмоции, нормально пережевывать еду и разговаривать. Нарушение имеет заметные визуальные проявления: половину лица перекашивает, симметрия искажается.
На фото лицевой нерв
Лицевой нерв проходит через узкие каналы костей, что делает его очень уязвимым. Даже легкое воспаление чревато пережатием, за которым следует серьезное кислородное голодание. Чаще всего происходит поражения лицевых мышц с одной стороны, и только 2% больных сталкиваются с двусторонним невритом.
Невриты условно можно разделить на две категории:
- первичные;
- вторичные.
Первичный воспалительный процесс возникает на фоне переохлаждения, вторичный – это осложнение при имеющихся заболеваниях тонзилогенного или отогенного происхождения.
Причины возникновения неврита
Это нервное окончание обладает высокой чувствительностью к внешним факторам. Невропатия лицевого нерва может развиться по следующим причинам:
- Последствия менингита.
- Пребывание на сквозняке, сильное переохлаждение.
- Герпес, которые поражает нервные окончания.
- Рассеянный склероз.
- Неправильный прикус.
- Постоянно давление на нерв со стороны сосудов, опухоли.
- Аневризма.
- Сотрясение мозга.
- Травма лица.
- Хронические патологии пазух носа.
- Стоматологические процедуры после обезболивания нижнего альвеолярного нерва.
- Вирусные инфекции, простуда.
- Резкое снижение иммунитета.
- Сильное психоэмоциональное потрясение.
- Поражение верхних дыхательных путей разными бактериальными инфекциями.
- Чрезмерная физическая нагрузка.
- Иммунные нарушения на фоне плохого питания.
Существуют и другие причины, которые могут спровоцировать внезапное воспаление:
- удар по носу;
- бритье;
- улыбка;
- резкое прикосновение к лицу;
- чистка зубов.
Профилактические меры
Предупредить заболевания лицевого нерва возможно, придерживаясь простых правил:
- исключить переохлаждения, пребывание на сквозняке;
- следить за состоянием зубов;
- своевременно лечить простуды, инфекции, системные болезни;
- избегать травм, нервного перенапряжения, стрессовых ситуаций;
- вести здоровый активный образ жизни;
- не допускать лишнего веса;
- заниматься физкультурой и спортом;
- отказаться от вредных привычек;
- правильно питаться, периодически принимать витамины.
При подозрении повреждения нерва необходимо сразу обращаться к специалисту.
Диагностика
Постановка диагноза неврита не вызывает сложностей, потому что клинические проявления очень явные. Если есть необходимость провести глубокое исследование, выяснить первопричины, которые вызывали воспаление нервного окончания, может быть назначено МРТ, электромиография. При посещении врача он попросит вам для проведения диагностики выполнить следующие действия:
- улыбнуться;
- закрыть глаза, приподнять брови;
- имитировать задувание свечи;
- показать оскал зубов.
Если при какие-то из этих действий не удается выполнить или появляется асимметрия лица, то этого указывает на невралгию тройничного нерва. Специалист еще проверит переднюю треть языка, для этого выполняются легкие покалывания, которые определяют чувствительность органа. Глаза проверяют на слезотечение или сухость. Данных действий хватает для постановки диагноза и определения симптоматики невропатии.
Симптомы заболевания
Клинические проявления возникают быстро, их интенсивность нарастает. Если признаки развиваются медленно, речь идет о другом заболевании. Предвестниками выступают боли за ушами. Через 1-2 суток, развиваются следующие симптомы невралгии лицевого нерва:
- ослабление мышц половины лица, практически отсутствует мимика;
- асимметрия лица: перекошенная улыбка, опускается один уголок рта;
- человек не может закрыть глаз, между радужкой и веком остается белесый участок склеры;
- невозможно вытянуть губы трубой, поднять бровь, надуть щеки – одна провисает, воздух выходит;
- нарушение вкусовых ощущений, половина языка парализуется;
- из одного глаза текут слезы постоянно или во время жевания, в остальное время, он пересыхает.
Клиника разных видов воспаления нерва отличается.
- При герпетическом поражении, к симптомам присоединяется болезненность в ухе, простреливающие в затылок и лицо, звон в ушах, головокружение, неконтролируемое движения глаз. «Пузырьки», присущие герпесу, отмечаются не с начала заболевания на ушах, а после, также они бывают на слизистой гортани и языка.
- В случае эпидпаротита, возникает слабость, гипертермия, припухлость за ухом и под ним. Еще лицевой неврит обуславливается онемением части лица, нервной глухотой, нистагмом.
Важно! Симптоматическая картина и терапия зависят от локации поражения. Паралич мимических мышц проявляется, когда в патологический процесс задействуется кора головного мозга.
Лечение
Эта патология хорошо изучена медициной, поэтому существуют работающие схемы терапии, которые помогают избавить человека от мучительных болей. Лечение неврита лицевого нерва состоит из комплекса мер, включающие медикаментозный курс, физиотерапевтические процедуры, массаж. При необходимости можно использовать средства народной медицины, если все вышеописанные методы не принесли положительного результат, назначают операцию.
Препараты
Назначается терапия индивидуально в каждом случае врачом. Во многом курс составляется на основе первопричины, которая спровоцировала воспаление. Традиционное лечение невралгии включает применение следующих видов медикаментов:
- Гормоны (Преднизолон) и глюкокортикостероиды (дексаметазон).
- Назначают пероральные противовоспалительные лекарства, к примеру, Нимесулид.
- Медикаменты, уменьшающие отек, диуретики (Фуросемид).
- Анальгетики прописывают при мучительной и сильной боли (Анальгин).
- Мышечная дрожь, спазмы купируются при помощи спазмолитиков (Дротаверин).
- Для улучшения кровообращения назначают сосудорасширяющие медикаменты.
- При существенных нарушения двигательных функций лицевых мышц больном прописываются метаболические средства, к примеру, Неробол.
- Укрепление иммунитета, улучшения метаболизма применяют витамины группы В.
- При развитии воспаления нерва по причине герпеса или других вирусных заболеваний назначают противовирусные препараты, как правило, Лавомакс, Герпевир.
- Выраженный болевой синдром необходимы человек сильнодействующие (наркотические) обезболивающие (Трамадол, Промедол). Могут быть назначен и ненаркотические медикаменты для внутримышечных инъекций, к примеру, Дексалгин, Кетанов.
- Для общего укрепления организма необходимо принимать витаминные комплексы, хорошо подходят Нейрорубин, Нейробион.
- Где находится седалищный нерв в организме — симптомы и лечение воспаления, неврита или защемления
- Заболевание неврит слухового нерва
- Гипоксия — что это такое, симптомы и признаки, степени и последствия
Иглоукалывание
Это один из дополнительных методов терапии воспаления лицевого нервного окончания. Основывается он на активации зон коры головного мозга при помощи уколов, которые направлены в конкретные точки на теле человека. Эффект от иглоукалывания обеспечивает снятие отечности, повышает местный иммунитет, улучшает чувствительность нервных клеток. Техника иглоукалывания имеет противовоспалительный эффект. Это становится основным показанием для проведения процедуры, если воспаление вызвано вирусной герпетической инфекцией.
Физиопрецедура помогает снять болевой синдром, чтобы наладить общее самочувствие пациента, регуляцию обменных процессов, восстановить гормональный баланс. Максимальный эффект при терапии воспаления лицевого нервного окончания. Рекомендуется проводить процедуры еще на острой стадии невропатии, это поможет избежать неприятных осложнений, тяжелого течения болезни. При иглорефлексии необходимо соблюдать следующие правила:
- Соблюдать правильное соотношение возбуждающего и тормозящего метода.
- Последний нужен для здоровой лицевой части, чтобы расслабить мышцы на пораженной болезнью половине.
- Метод возбуждения необходим для увеличения раздражения лицевых мышц.
- Чтобы улучшить общее состояние человека, необходимо проводить иглоукалывание на отдельных точках ног, рук.
Воздействие иголками при воспалении на лице проводится на шести группах мышц. Воздействие нужно оказывать на следующие области:
- В районе подбородка, рта есть мышцы, которые отвечают за движение подбородка, носа, верхней губы.
- Щечная мышца, максимальный эффект достигается при горизонтальном введении иглы.
- Оказывает воздействие на мышцу, которая отвечает за опускание перегородки.
- Уколы делают в районе скул, круговой мышцы глаз.
- Действие на лобное брюшко надчерепной, пирамидальной мышц проводится в районе лба.
Физиотерапия
Назначаются физиотерапевтические процедуры при необходимости уменьшить отек, воспаление, нормализации микроциркуляции, улучшения проводимости и обменных процессов. Помогает, если произошло воспаление, защемление лицевого нерва. При терапии нейропатии назначают такие процедуры:
- СМВ-терапия помогает для уменьшения отека;
- местная дарсонвализация для улучшения питания нервных волокон;
- низкоинтенсивная УВЧ-терапия для противоотечного действия;
- инфракрасная лазеротерапия, которая необходима для расширения сосудов, ускорения восстановительных процессов, улучшения кровообращения;
- ускорить восстановление поврежденных нервных волокон можно при помощи ультразвуковой терапии;
- фонофорез с прозерином, гидрокортизоном;
- лечебный массаж;
- для улучшения микроциркуляции назначают ультратонтерапию;
- парафиновые аппликации;
- миоэлектростимуляция для нормализации нервно-мышечной проводимости.
Массаж
Эта процедура относится к физиотерапевтическим методам. Лечение таким способом помогает снять напряжение с воспаленных мышц, повысить тонус соединений, которые атрофировались. Регулярное проведение массажа будет улучшать циркуляцию крови, уменьшает воспаление, избавиться от сильной боли. Выполняется процедура для воздействия в области ушей, лица, шеи на рефлекторные зоны. Пациент должен находится в сидячем положении, голова лежит на подголовнике, чтобы все лицевые мышцы были расслаблены.
Движения во время массажа должны быть ритмичными, но при этом легкими. Не следует выполнять процедуру самостоятельно, делать ее должен специалист, которые способен с ней справиться. Техника массажа следующая:
- круговыми, легкими движениями необходимо разогреть мышцы;
- затем перейти нужно к околоушной зоне поглаживающими движениями;
- общая длительность процедуры – 15 минут;
- курс терапии длиться не более 10 сеансов, повторить можно через 14 дней.
Хирургические способы
Оперативное вмешательство при лечении лицевого нервного окончания назначается только при отсутствии ожидаемых результатов от консервативной терапии. Прибегают к операции, как правило, при частичном или полном разрыве нервного волокна. Ожидать положительного исхода можно только при условии, что процедура была проведена в первые 12 месяцев после начала воспаления нерва.
Как правило, проводят аутотрансплантацию лицевого нервного окончания, когда хирург замещает поврежденную ткань частью крупного нервного ствола. Часто это бедренные нерв, потому что его топография и анатомия подходят для этой процедуры. Назначают операцию еще в тех случаях, когда консервативное лечение не помогает после 10 месяцев терапии. Если защемление лицевого нерва произошло из-за разрастания онкологического процесса, хирурги сначала удаляют опухоль.
Народные средства
Использовать домашние рецепты можно в составе комплексной терапии для ускорения выздоровления. Перед приемом обязательно необходимо обсудить со своим врачом о совместимости средств. Заметное действие проявляется только через 10-12 дней лечения. Ниже представлено несколько эффективных вариантов народной медицины:
- Прогревание с песком или солью. На сковородке необходимо прокалить стакан чистого песка или соли. Затем возьмите плотную ткань и ссыпьте туда, завязав в виде мешочка. Приложите перед сном на 30 минут к больному месту, повторять на протяжении месяца. За счет прогревания улучшится состояние мышц, ускорится восстановление.
- Растирания 10% раствором мумие. Готовое средство можно купить в аптеке. Нанесите немного мумие на ватный диск, затем от центра уха легкими движениями начините массировать лицевые мышцы на протяжении 5 минут. Затем нужно растворить в стакане теплого молока 1 ч. л. меда, 0,2 г мумие и выпить средство. Длится терапия 2 недели.
- Почки черного тополя. Вам понадобятся 2 ст. л. растения (высушенных или свежих), измельчите их и смешайте с 2 ст. л. сливочного масла. Полученную мазь нанесите на кожу после прогревания, осторожно вотрите, повторять 1 раз за день. Длительность курса – 2 недели. Смолы и масла из почек имеют противовоспалительное, обезболивающее действие.
Профилактика
При возникновении воспаления лицевого нервного окончания длительность терапии может продолжаться от нескольких месяцев до года, поэтому лучше предотвратить это состояние. Для профилактики заболевания можно придерживаться следующих рекомендаций:
- Регулярно посещайте стоматолога, чтобы контролировать здоровье зубов.
- Все бактериологические, инфекционные патологии лечить вовремя, чтобы они не вызвали воспаление.
- Поддерживайте иммунную защиту организма, закаляйтесь.
- Избегайте переохлаждения, чтобы не допустить первичный неврит.
- При появлении любых симптом болезни сразу же обращайтесь к врачу.
- Избегайте любых неврозов (потрясения, стрессы и т. д.)
- Откажитесь от курения, которое снижает иммунитет, начните активно заниматься спортом.
- Употребляйте больше овощей, фруктов, чтобы реже болеть.
- Откажитесь полностью или сократите употребление алкоголя.
- Избегайте сквозняков, лицевых, черепно-мозговых травм.
Народные средства
Лечение неврита лицевого нерва в домашних условияхпомогает быстрее восстановиться. Предварительно стоит проконсультироваться с доктором, чтобы исключить аллергию на рецепты.
- Средство на основе соли и песка. Компоненты подогреть на сковороде, сложить в ткань и прикладывать на полчаса к больному месту лица перед сном. Длительность домашнего лечения этим рецептом должно составлять 1 месяц.
- Раствор мумие 10%. Его можно купить в аптеке. Наносить на ватку, массируя, втирать в пораженную часть лица.
- Настойка белой акации. Для изготовления, берется 4 столовые ложки цветков и стакан воды. Выдерживать средство 1 неделю. Растирать лицо 2 раза в сутки.
- Аптечная ромашка. Купить 3 пакетика сырья, заварить в чашке воды и настоять 5 минут. Применять в виде аппликации.
Результаты будут заметными через 10 суток.
Физиолечение при этой болезни
В результате болезни поражаются мимические мышцы лица, больной не в состоянии поднимать бровь, закрывать глаза, улыбаться, пострадавшая часть лица (а то и обе) перекашиваются. При своевременном обращении к врачу и прохождении курса лечения болезнь подлежит полному выздоровлению.
Для этого, назначаются физиопроцедуры, действие которых уменьшает воспаление и отеки, нормализует микроциркуляцию и процессы обмена, улучшает проводимость.
Специалист при парезе мимических мышц назначает основные методы физиолечения:
- С первых дней заболевания — бесконтактную тепловую процедуру типа соллюкса;
- УВЧ-терапию низкой интенсивности (для снятия отечности и увеличения количества лейкоцитов, борющихся с воспалительным процессом);
- Ультразвуковую терапию (для улучшения восстановления пострадавших нервных волокон);
- Сантиметроволновую терапию (для формирования положительных рефлекторных реакций);
- Инфракрасную лазеротерапию (для расширения сосудов и улучшения кровообращения, ускорения регенерационных процессов);
- Электрофорез лекарственных препаратов сосудорасширяющего свойства (например, никотиновой кислоты);
- Местную дарсонвализацию — токотерапию отдельных участков кожи (для улучшения циркуляции крови и лимфатической жидкости, питания нервных волокон, происходит насыщение тканей кислородом, воспаленные очаги рассасываются);
- Фонофорез — в совокупности ультразвуковое и медикаментозное воздействие (используется гидрокортизон и прозерин для снижения раздражения нервных окончаний, уменьшения гиперемии, повышения мышечного тонуса);
- Ультратонотерапию — лечение токами высокого напряжения и надзвуковой частоты (для улучшения микроциркуляции при более щадящем воздействии на кожу, чем, например, при местной дарсонвализации);
- Миоэлектростимуляцию (для нормализации нервно-мышечной проводимости);
- Лечебные массажи (для улучшения кровообращения и питания тканей);
- Применение парафиновых аппликаций (для сосудорасширяющего действия);
- Применение грязевых аппликаций (через месяц после заболевания).
К физиотерапии специалист рекомендует подключить иглоукалывание и лечебно-физкультурный комплекс (ЛФК), имеющий значение общего укрепления организма. Специальная ЛФК помогает восстановлению мимических мышц. Большое значение имеет прием витаминов, глюкозы, противоаллергических средств, санаторно-курортное лечение, повторные курсы физиотерапии.
Физиотерапия
Гимнастика, всевозможные гимнастические упражнения, ЛФК (лечебная физкультура) в условиях стационара, массаж, домашняя зарядка – все это дает крайне положительный эффект при комплексном лечении невралгии лицевого нерва, позволяет укрепить мышцы головы и тела. Главное – желание пациента вылечиться.
Помимо гимнастики и ЛФК, также больному могут быть назначены:
- процедуры УВЧ;
- электрофорез;
- иглоукалывание;
- аппликации;
- лечение грязью;
- курортное лечение (только при снижении активности основных симптомов).
Особое место в терапии патологии занимает массаж – сегодня применяются специально разработанные методики, которые помогают достичь высоких результатов лечения при невритах разного типа.
Пациенты также должны соблюдать диету, назначенную врачом, стараясь оставаться в течение всего срока лечения на здоровом питании.
Что это
Оно вызывает заторможенность или отсутствие мимики на одной или 2 половинах лица.
В основном можно увидеть недействующие губы, глаза, их перекос и асимметричность.
Причинами воспаления являются:
- Осложнение после ангины, ОРЗ или ОРВИ — чаще случается у детей.
- Осложнение после, либо при заболевании ушей, горла, носа.
- Переохлаждение.
- Перелом, удар черепа или челюсти.
- Сбой гормонов в организме.
- Неправильный обмен веществ.
- Сильная боль зубов.
- Интоксикация.
- Герпес.
- Сахарный диабет.
- Эмоциональная нестабильность — стрессы, депрессии, сильные переживания.
- Высокое кровяное давление.
Чем она опасно заболевание и как лечится медикаментозными методами?
Как лечить лицевой нерв? Все зависит от степени тяжести болезни. Подбирают лечение в индивидуальном порядке.
Существует оперативный и консервативный вид лечения невралгии тройничного нерва. Вначале пытаются избавиться от болезни с помощью лекарственных препаратов, если сдвигов не наблюдается, тогда прибегают к оперативному вмешательству.
Ниже приведены препараты, которые стоит употреблять при лечении невралгии тройничного нерва:
- Противосудорожные. Ликвидируют в нейронах очаг застойного возбуждения. Назначают таблетки Карбамазепин. Доза составляет 200 мг/сутки, постепенно доза растёт до 1200 мг.
- Миорелаксанты центрального действия, снимают спазмы и мышечное напряжение.
- Препараты, купирующие нейропатическую боль, назначают в том случае, если боль жгучая и имеет природу герпетической инфекции. Тут придёт на помощь таблетка Нейронтина или Тебантина.
- Перед сном рекомендуют применять антидепрессанты. Для лечения, внутримышечно вводят витамины группы В.
Особо хотелось отметить, что при такой болезни, как невралгия тройничного нерва, лечение антибиотиками не поможет, а применение обычных средств от боли, даёт малый эффект.
Если лечение тройничного нерва не приносит результатов, остаётся только оперативное вмешательство. Методики лечения болезни, в порядке роста сложности, описаны ниже:
- Блокада отдельных ветвей тройничного нерва. Проводят её при помощи новокаина или спирта. Продолжительность эффекта максимум год.
- Блокада ганглия тройничного нерва. Стерильный глицерол вводится в ганглий и через несколько часов нерв умирает.
- Рассечение пучков, которые ведут к ядру тройничного нерва в продолговатом мозге. Такая операция делается в том случае, если боли находятся в проекции зон Зельдера.
- Операцию Джанетта делают если причина невралгии кроется в сдавливании нерва сосудом.
При радикальных операциях, у больных навсегда пропадает чувствительность, на половине лица.
Конечно, с помощью таких мер, совсем избавиться от недуга не получится, зато облегчается боль, а новый приступ отодвигается на поздние сроки.
При невралгии тройничного лицевого нерва, в домашней аптечке, в обязательном порядке, должны быть необходимые средства:
- настойка берёзовых почек, для компрессов;
- корень хрена, его трут на тёрке и кашицу кладут на поражённый участок минут на 10;
- лекарственные травы (мята, мелиса, зверобой, ромашка, календула) — из них можно приготовить чай, который снимет воспаление, расслабит мышцы и укрепит иммунитет.
Осенне-весенние периоды для больных невралгией становятся испытанием. Именно в это время начинаются холода и появляются обострения болей. Значит, нужно следить за тем, чтобы не переохлаждаться, укреплять иммунитет, закаляться, следить за здоровым питанием, избегать стрессов и вовремя лечить инфекционные заболевания.
Одни из эффективных средств из домашнего арсенала:
- Ежедневно выполнять компрессы на пораженную область из настойки березовых почек.
- Накладывать на 5 -10 минут на больной участок кашицу, полученную из натертого хрена.
- Пить лекарственные чаи природного происхождения. Их можно приготовить из листьев малины, мяты, зверобоя. Они снимают воспаление, укрепляют иммунитет, расслабляют мышцы.
Меры облегчают болевые ощущения и отодвигают новый приступ на более поздние сроки. Полностью вылечить подобное заболевание они вряд ли смогут.
Поскольку поражение лицевого нерва имеет ярко выраженную симптоматику, оно легко поддается диагностированию. Опытный врач может поставить диагноз лишь по внешним проявлениям неврита. Однако для определения источника воспаления может понадобиться инструментальное обследование. К диагностическим способам относятся:
- магнитно-резонансная и компьютерная томография;
- электронейрография;
- электромиография.
Коварной болезнью является невралгия. Симптомы и лечение различных ее видов отличаются. Опасность патологии заключается в трудности ее диагностирования. Невралгия часто выдает себя за другое заболевание. Она ограничивает движения, нарушает сон, аппетит. Человек становится беспричинно раздражительным, болезнь терроризирует его. Невралгии лечатся:
- Нестероидными противовоспалительными средствами: «Диклофенаком натрия», «Напроксеном», «Нимесулидом», «Ибупрофеном», комплексом – «Анальгин Амидопирин».
- Противосудорожными средствами: «Карбамазепином», «Тегретолом», «Дифенином», «Трилепталом».
- Антидепрессантами: «Амитриптилином», «Дулоксетином».
- Противовоспалительными мазями местного применения: «Диклофенаком», «Кетоналом», «Ибупрофеном».
- Блокадой с применением обезболивающих препаратов: «Новокаина», «Лидокаина» и других.
- Витаминами С, Е и В1, В12 в виде инъекций.
Помните, медикаментозное лечение допустимо только по назначению врача!
Распространенным заболеванием считается невралгия. Симптомы и лечение могут быть разными. Традиционные способы не всегда дают положительных результатов. Люди с этим заболеванием порой излечиваются благодаря народным методам. Для этого используются различные отвары, настойки, мази на основе натурального растительного сырья.
- Кора ивы издавна применяется для лечения невралгии. Приготовленный отвар рекомендуют принимать ежедневно по несколько раз. На один прием — 1 ст. ложка.
- Боль и массу неудобств доставляет невралгия. Симптомы, лечение народными средствами которых в комплексе с медикаментозными препаратами дает положительный эффект, порой, несмотря на ярко выраженный характер воспаления могут быстро исчезнуть. Если традиционное лечение таблетками не помогает, следует попробовать настойку тысячелистника. Она обладает противовоспалительным действием и быстро снимает боль. Столовая ложка лекарственного растения заливается кипятком, достаточно одного стакана. Настаивается один час. Настой следует принимать до четырех раз в сутки. На каждый прием — 1 ст. ложка.
- Для снятия воспалительного процесса хорошо помогает теплый водный компресс. В качестве его основы используйте свежие листья герани или лопуха.
Медикаментозное лечение неврита лицевого нерва проводится согласно определенной схеме. В зависимости от причины заболевания и его периода эффективны разные средства:
- глюкокортикоиды – Преднизолон, обладающий сильным противовоспалительным действием;
- противовирусные препараты;
- витамины группы В – способствуют улучшению функционирования нервных волокон;
- средства, расширяющие сосуды – Никотиновая кислота, Компламин – улучшают кровообращение;
- противоотечные – Фуросемид, Триампур – для уменьшения отеков и предотвращения прогрессирования патологических изменений;
- обезболивающие средства – Индометацин;
- антихолинэстеразные лекарства – Прозерин, Галантамин – для улучшения проводимости нервных волокон;
- медикаменты, стимулирующие обменные процессы – Неробол.
Прозерин
Прозерин относится к антихолинэстеразным препаратам. Он способствует улучшению проводимости сигнала по нервным волокнам в мышцы, что повышает их тонус и восстанавливает функции пораженного нерва. Прозерин назначается со второй недели лечения по одной таблетке 1–2 раза в сутки за тридцать минут до еды. Курс – месяц-полтора. При появлении контрактуры мышц лица, препарат отменяется.
Никотиновая кислота
Никотиновая кислота является сосудорасширяющим витаминным средством. Назначается с целью улучшения кровообращения в области воспаленного нерва. Также никотиновая кислота регулирует метаболические процессы. Препарат назначают в виде таблеток или уколов. Перорально – 0,025–0,05 грамм 2–3 раза в день после еды на протяжении месяца. Внутримышечно вводят по 0,002–0,003 г на 1 кг массы тела раз в день.
Антибиотики для лечения неврита лицевого нерва назначаются в случае бактериального поражения. Лучший эффект будет при внутримышечном введении антибиотиков, поскольку пероральный прием снижает и замедляет действие лекарства. В таких случаях назначают Амоксиклав или Клафоран. Необходимость применения антибиотиков в каждом отдельном случае определяет лечащий врач после выявления причины неврита.
Каждый знает, что лицо нужно тщательно беречь. Однако чаще всего люди понимают это буквально, защищая его от повреждений и ожогов, даже не подозревая о том, что банальное переохлаждение может привести к опасному состоянию – невралгии лица. Это состояние способно навсегда изменить внешний вид и речь человека.
Невралгия лицевого нерва (неврит, паралич Бэлла) – воспаление седьмой пары черепно-мозговых нервов, которое сопровождается болевыми ощущениями и двигательными нарушениями. Очень часто встречается компрессионно-ишемическая невропатия, поражающая вторую и третью ветки тройничного нерва. Состоянию характерна направленность, поражается либо левая, либо правая часть.
Причины невропатии лицевого нерва:
- переохлаждение (если продуло шею, ухо, лицо);
- вирусная или инфекционная болезнь (часто вирус герпеса);
- ЛОР-болезни;
- опухоли;
- эндокринные патологии;
- алкоголизм;
- гипертония;
- гормональный сбой при беременности;
- травмы головы;
- болезни уха, его повреждения;
- стоматологические болезни;
- закупорка сосудов, которые питают лицевой нерв;
- стресс, сильные переживания;
- нарушение оболочек нервных волокон при рассеянном склерозе.
Главные симптомы: выраженная асимметрия лица, нарушение мимики, парализация мимических и жевательных мышц на одной стороне. На этом фото детально показаны признаки болезни.
Патологию почти с одинаковой частотой диагностируют у молодых пациентов и людей пожилого возраста. У женщин недуг развивается чаще.
Очаг лицевой невралгии располагается вокруг нервного ствола, поражает лоб, брови, щеки, губы и подбородок. Отличительной особенностью невропатии лицевого нерва является затрагивание одной стороны. Двухсторонняя патология встречается, но это редкое явление.
При воспалении возникает дискомфорт, острые боли имеют непостоянный характер. Пациенты отмечают, что наиболее сильные болевые ощущения возникают в носогубном треугольнике. Симптомы невралгии лицевого нерва:
- неспособность удержать жидкую пищу во рту;
- прикусывание внутренней области щеки во время приема пищи;
- дефекты речи, невнятность при произнесении некоторых букв (п, б, ф, в);
- сухость ротовой полости (при поражении нервов слюнной железы);
- ощущение сухости в глазах (неспособность закрыть глаз, пересыхание слизистой);
- редкое моргание;
- потеря вкуса на кончике языка;
- повышенное восприятие звуков (особенно низких).
Невралгия нерва седалищного, симптомы
Нерв этот отвечает за чувствительность и двигательную способность ног.
- Характерным симптомом является внезапная боль на тыльной стороне ноги, правой или левой.
- Боли сопровождают человека постоянно, как бы простреливают ногу сверху донизу.
- Они усиливаются, когда садишься.
- Ощущается жжение и покалывание мышц конечности.
- Движения даются с трудом.
- Возможны боли в спине, но не такие острые, как в ноге.
- Может сопровождаться онемением или покалыванием мышц невралгия седалищного нерва. Симптомы (лечение патологии будет описано ниже) очень специфичны, перепутать их невозможно.
Физиотерапевтическое лечение
В остром периоде разрешается электрическое поле УВЧ, переменное магнитное поле, фонофорез с гидрокортизоном. Хорошо себя зарекомендовала иглорефлексотерапия. Спустя 10-14 дней от начала заболевания арсенал физиотерапевтических методов расширяется: электротерапия (диадинамические, синусоидальные модулированные токи, электростимуляция мышц, электрофорез с различными веществами методом полумаски Бергонье), магнитотерапия, дарсонвализация, лазеротерапия. Иглорефлексотерапия эффективна и в этом периоде. В более позднем периоде полезны грязевые аппликации, хлоридно-натриевые, йодобромные, радоновые ванны.
При формировании контрактур назначают электрофорез с миорелаксантами, сосудорасширяюшими веществами, парафиновые и озокеритовые аппликации на воротниковую зону, лечение ультразвуком. Грязи и водолечение также показаны в этом случае.
Группа мускулов носа
Мышцы носа отвечают за его движение, а также кожи вокруг него. В этой группе три мускула, иннервирующихся лицевым нервом. Носовая мышца – самая большая из всех мускулов носа. Она делится на две части, наружную и внутреннюю. Обе части начинаются от верхней челюсти. Наружная прикреплена к апоневрозу, проходящему через спинку носа. Внутренняя часть присоединяется к хрящу крыла носа. Эти две части носового мускула имеют противоположное действие. Наружная сжимает ноздри, а внутренняя часть их открывает.
Мышца гордецов – это самый верхний из мускулов носа. Она расположена выше остальных мускулов выражения лица и прикрепляется к носовой части лобной кости. Сокращение мышцы гордецов сдвигает брови вниз, что приводит к появлению морщин на переносице. Мускул, опускающий носовую перегородку, помогает крыльям носа раскрыть ноздри. Он идет от верхней челюсти над средним резцом к носовой перегородке. Эта мышца двигает нос вниз, открывает ноздри.
Причины развития заболевания
К основным факторам, которые потенциально могут стать причиной развития невралгии лица, можно отнести:
- Гипертоническая болезнь, проблемы в системе кровообращения в мозгу, инсульт. В таких ситуациях наблюдается спазм мелких сосудов. Это становится основной причиной недостаточного питания нерва лица или полного его отсутствия.
- Опухоли. Развитие воспалительного процесса оказывает сдавливающее воздействие на нерв, что и проводит к патологическим проявлениям.
- Застои в артериальных сосудах, которые осуществляют питание нерва (невралгическая патология из-за недостаточного кровоснабжения).
- Вирусное поражение нервных тканей в виде воспалительного процесса или сильной отечности (обычно развивается на фоне полиомиелита, герпеса, энтеровируса). К примеру, иногда возникает постгерпетическая невралгия лицевого нерва.
- Злоупотребление спиртными напитками, поздние стадии алкоголизма (этанол является сильным ядом, из-за которого воспаляются нервные структуры).
- Переохлаждение. Если кровеносные сосуды будут в течение продолжительного времени спазмироваться, то возникнут проблемы с питанием нервных структур, что в итоге приведет к перекашиванию одной из сторон лица.
- Беременность и изменение гормонального фона (в особенности на начальных сроках).
- Травмы челюсти, черепа, ушной зоны. Невралгия будет развиваться практически всегда при непосредственном механическом воздействии на лицевой нерв, либо при сдавлении нерва формирующимся из-за травмы лица или щеки, отека.
- Зубные патологии (например, инфицирование окружающих тканей и нервов на поздних стадиях развития обычного кариеса и пародонтита).
- Отит, синусит и другие патологии носовых пазух, среднего уха. Воспалительные процессы, локализованные в носоглотке, на миндалинах также способны привести к инфицированию лицевого нерва.
- Рассеянный склероз. При развитии данной патологии полностью разрушаются оболочки нервных волокон.
- Психоэмоциональные нарушения, при которых происходит ухудшение работы общего иммунитета человека.
Причин развития невралгии лицевого нерва множество – к возникновению заболевания могут привести сразу один или несколько факторов. Перед тем, как начать лечить человека, врачи обязательно уточняют причины, которые привели к появлению патологии, иначе адекватную терапию назначить не получится.
Диагностика НЛН
КТ головного мозга
- Стоимость: 6 000 руб.
Подробнее
При подозрении на лицевую невропатию необходимо как можно быстрее обратиться к врачу-неврологу. Схожую с НЛН симптоматику имеют и другие неврологические заболевания. Чтобы не ошибиться, невролог назначает стандартные обследования.
- Лабораторные анализы Кровь, моча, глюкоза крови, серологические реакции (антиген-антитело) при подозрении на инфекцию
- Рентгенография органов грудной клетки Выявляет туберкулез, опухолевый процесс, рубцы и уплотнения
- МРТ и головного мозга МРТ выявляет возможные патологические процессы в основании головного мозга, КТ – для исследования височной кости
- Электронейромиография Выясняет скорость проведения нервного импульса в мышцах, выявляет соединительнотканное перерождение нервного волокна
- Консультация терапевта, ЛОР, энодокринолога, инфекциониста При наличии сопутствующих заболеваний
Когда диагностика закончена, никаких сомнений не остается.
Электронейромиография (ЭНМГ) — обязательно проводят как можно раньше, чтобы определить тяжесть заболевания и прогноз.
Этот метод устанавливает, какая часть нерва больше повреждена – миелиновая оболочка или центральный аксон. Повреждение миелиновой оболочки прогностически более благоприятно, потому что она в большинстве случаев восстанавливается. Аксональные повреждения намного серьезнее.
Специальная гимнастика
Если регулярно делать гимнастику лица, которая направлена на сокращение и расслабление мышц, можно научиться контролировать болевые приступы. К другим достоинствам такой гимнастики относятся:
- Предотвращение застойных процессов в мышцах лица.
- Восстановление проводимости импульсов нервов при их нарушении.
- Отток лимфы осуществляется быстрее.
- Кровообращение становится интенсивнее.
Чтобы весь гимнастический процесс был под контролем, следует все упражнения делать перед зеркалом. Вот примерные упражнения, рассчитанные на один сеанс гимнастики:
- Поднимайте брови вверх, чтобы лоб при этом не ходил, придерживайте его ладонью.
- Закрывайте и открывайте глаза, при этом сильно сжимая веки.
- Втягивайте щеки.
- Сначала соберите губы в трубочку, затем растяните их в улыбке.
- Глубоко вдохните, после постепенно выдыхайте, сделав щель в губах.
- Повороты головой и шеей в стороны, при этом максимально дотягивайтесь до каждого плеча, стараясь его коснуться подбородком.
- Голову вращайте по кругу, а также делайте наклоны головой.
Самые известные лекарства, мази, таблетки для лечения
Лечение нейропатии должно быть комплексным, оно предполагает точную постановку диагноза и работу с заболеванием, которое стало первопричиной патологических изменений в организме.
Примеры:
- Терапия сахарного диабета;
- Отказ от алкоголя;
- Выведение остатков токсинов, которые вызвали поражение нерва;
- Лечение травмы.
Непосредственное воздействие на пораженный нерв, ткани, которые окружают его, возможно благодаря массажам, акупунктуре, ЛФК, физиотерапии.
Дополнительно могут применяться препараты для восстановления функции, структуры нерва. Это витамины В группы и некоторые другие вещества. Часто врачи назначают таблетки «Мильгамма» с пиридоксином, бенфотиамином, купирующие боль и позволяющие снижать дозировки нестероидов.
Нужно придерживаться правильной диеты, сбалансировать содержание витаминов в рационе. При диабете больной следит за уровнем глюкозы в крови.
Метаболики, регулирующие кровоток препараты
Первая группа препаратов, используемых в лечении полинейропатии- метаболики. Они улучшают питание нервных тканей и волокон, эффективно борются со свободными радикалами, ускоряют кровоток. Но при нейропатии нижних конечностей эффективны не все препараты.
Принимать нужно такие:
- Тиоктовая кислота — мощный антиоксидант, используется медиками в мире. Сроки приема — 1-6 месяцев. Сначала кислота вводится внутривенно, потом больного переводят на терапию таблетками. Эффект накопительный, в первые дни приема его ожидать рано.
- Инстенон — комплексный трехкомпонентный препарат. Формула расширяет сосуды, активирует работу нейронов, улучшает передачу импульсов, запускает активные процессы кровотока. Питание нервов улучшается, и они начинают активно выздоравливать. Средство применяют курсами, форма выпуска — инъекции и таблетки.
- Церебролизин — белковое лекарство, получаемое из головного мозга свиней. Мощный нейрометаболик, останавливающий разрушение нервных клеточных структур, ускоряющий белковый синтез. Церебролизин сохраняет нервные клетки живыми или как минимум повышает шансы на это. Формы введения препарата: внутривенная и внутримышечная.
- Пантотенат кальция — препарат, стимулирующий регенерационные процессы, восстанавливающий периферические нервные волокна.
- Мексидол — мощнейший антиоксидант, который действует на мембранном уровне. Он восстанавливает клеточные структуры и обеспечивает нормальное прохождение импульсов. Мексидол повышает стойкость волокон к отрицательным стрессовым воздействиям среды.
- Цитофлавин — комплексный антиоксидант, восстанавливает энергетический нейронный обмен, нейтрализует негативное действие свободных радикалов, помогает клеткам выстаивать при дефиците питательных веществ.
Чаще из указанного списка назначают Тиоктовую кислоту, Актовегин.
Витамины
Витамины в лечении полинейропатии применяют. — это препараты В группы (В1, В6, В12). Их дефицит сам вызывает поражение периферических нервов. Желательно применять комбинированные, а не однокомпонентные формы.
Инъекции и таблетки одинаково эффективны, идеальный в вашем случае вариант порекомендует врач. В уколах витамин В может идти в чистом виде и с лидокаином. Для достижения стойких результатов нужен минимум месячный курс.
Популярный препарат этой категории — Келтикан. Он, помимо витамина В12, содержит фолиевую кислоту, уридинмонофосфат.
Развитие неврита
Механизм развития лицевого нерва основан на дисфункции в нервах. Опухоли, травмирование, инфекции постепенно разрушают миелин и леммоциты, участвующих в передаче импульсов по волокнам, в сложных случаях разрушается осевой цилиндр. В результате у нервных волокон нарушается передача импульсов от мозга к тканям, которые потом перестают функционировать.
Наиболее распространённой формой паралича лицевого нерва, который настаёт вследствие острого неврита или невропатии, является идиопатическая – синдром Белла (или паралич Белла). Патология развивается резко. Сначала появляется нехарактерная боль за ухом, а через 2-3 дня ослабевают мышцы лица.
Паралич Белла протекает в несколько этапов:
- постепенное нарастание симптоматики (от 48 часов до 8 суток), появление отёка, ишемии, защемления нерва;
- раннее восстановление – до 1 месяца – возвращение прежней функциональности мышечного аппарата лица и устранение отёка волокон;
- позднее восстановление (от 3 до 4 месяцев) – нарушения в мимических мышцах лица восстанавливаются медленно и не полностью, что говорит о тяжёлых изменениях в лицевом нерве;
- завершающий этап, которому присущи остаточные признаки паралича – атрофия мимических мышц, непроизвольные движения фрагментами лица (кончиком рта, глазом).
Паралич Белла чаще всего бывает односторонним, реже встречается двусторонняя патология, которая является следствием более серьёзного заболевания.
Диагностика и возможные последствия заболевания
Лечение следует начинать сразу после диагностирования болезни.
Одним из главных последствий болезни выделяют атрофию мышц лица.
Это может произойти при затягивании похода к доктору, при длительном и тяжелом лечении.
Еще одним последствием неврита станет частая боль головы с парализованной стороны.
Заболевания
Согласно мкб 10 наиболее распространенными заболеваниями лицевого нерва являются нейропатия и неврит. По локализации повреждения различают периферическое и центральное поражение лицевого нерва.
Неврит или парез – это патологическое состояние воспалительной природы, а нейропатия лицевого нерва имеет различную этиологию.
Самой распространенной причиной возникновения этих заболевания является переохлаждение. Все знают, что если нерв застужен, то он начинает болеть, а мимические мышцы становятся непослушными. Также к этиологическим факторам стоит отнести инфекции (полиомиелит, вирус герпеса,кори), черепно-мозговые травмы и защемление определенных участков нерва (особенно в местах выхода нерва), сосудистые нарушения головного мозга (ишемический и геморрагический инсульт, атеросклеротические изменения), воспалительные заболевания близлежащих областей головы и шеи.
Повреждение лицевого нерва в первую очередь сопровождается парезом или параличом мимической мускулатуры. Эти симптомы обусловлены большим преобладанием двигательных волокон.
Если лицевой нерв поврежден в периферических отделах, то у пациента наблюдается выраженная ассиметрия лица. Она сильнее проявляется при различных мимических движениях. У пациента опущен уголок рта, с поврежденной стороны кожа в области лба не собирается в складку. Симптом «парусения» щеки и симптом Белла являются патогномоничными.
Помимо двигательных расстройств пациенты жалуются на интенсивную боль, которая возникает вначале в области сосцевидного отростка, а затем «продвигается» по ходу лицевого нерва и его ветвей.
Из вегетативных нарушений отмечаются уменьшение или патологическое увеличение отделяемого слезной железы, переходящее расстройство слуха, нарушения вкуса в области иннервации язычной ветви и нарушение слюновыделения.
Чаще всего поражение лицевого нерва одностороннее и в таких случаях асимметрия очень заметна.
При центральной локализации повреждения мимические мышцы перестают работать той сторонне, которая противоположна патологическому очагу. Чаще всего затрагиваются мускулатура нижней части лица.
Массаж и лечебная физкультура
- сон на боку на пораженной стороне;
- 3-4 раза в день по 10-15 минут в день сидеть, наклонив голову в сторону поражения и подперев ее тыльной стороной кисти. Рука при этом должна опираться на локоть;
- подвязывание платком лица так, чтобы мышцы здоровой стороны подтягивались к пораженной. Это делается для того, чтобы не допустить перерастяжения мышц больной стороны.
В остром периоде также показано лейкопластырное натяжение со здоровой стороны на больную. Пластырь приклеивают одной стороной к здоровой половине лица, натягивая мышцы к больной (чтобы здоровые мышцы не перетягивали на себя пораженные). Вторая половина пластыря может крепиться на специальную маску-шлем или на ленту пластыря, наклеенную в безопасной зоне пораженной половины лица. Лейкопластырь накладывают на 30-60 минут в первые дни (преимущественно во время активных действий – еда, разговор), а затем время постепенно увеличивают до 2-3 часов в сутки.
Лечебная физкультура в остром периоде проводится в основном для мышц здоровой стороны. По 2 раза в день длительностью по 10 минут выполняются упражнения, обеспечивающие дозированное расслабление и напряжение мышц, которые участвуют в мимике (например, выражении печали или радости), обеспечивают воспроизведение звуков (б, п, в, ф, м, у, о).
СМ. ТАКЖЕ: Невралгия лицевого нерва: причины, симптомы и лечение
По окончании острого периода упражнения уже захватывают и больную половину лица, как бы тренируя мышцы, ведь их нужно заново научить работать. Упражнения весьма просты и выполняются перед зеркалом для визуального контроля качества:
- нахмуриться, зажмуриться;
- поднять брови вверх («удивиться»);
- расширить ноздри;
- свистеть;
- надувать щеки и «перекатывать» воздух из стороны в сторону;
- дуть на предполагаемую свечу;
- улыбаться с открытым ртом;
- по очереди «надевать» губы друг на друга;
- выпячивать губы вперед для поцелуя;
- высовывать язык трубочкой и так далее.
Это лишь небольшая часть упражнений в качестве примера. По сути, в этом периоде больному нужно всячески гримасничать перед зеркалом, чтобы как можно большее количество мышечных волокон поучаствовало в процессе. Но важно и не переборщить с занятиями.
Массаж рекомендуют начинать не ранее, чем на 7-й день от начала болезни. Длительность процедуры составляет 10 минут. Приемы массажа должны быть щадящими, поначалу касающимися здоровой стороны и воротниковой зоны. Затем потихоньку добавляют легкие поглаживания и разминания пораженной стороны, вибрацию по точкам. Спустя 15-18 сеансов делают перерыв. Потом курс можно повторить.