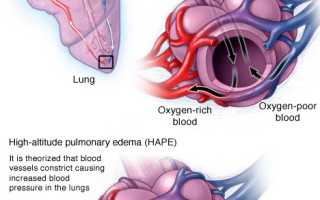
Механизм развития
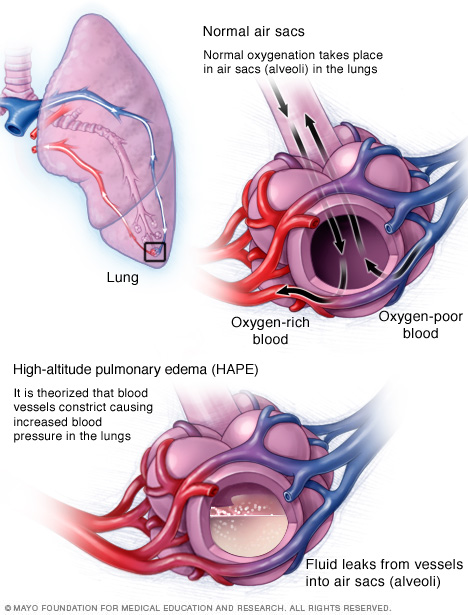
Патогенез отека легких основан на закономерностях обмена жидкостей в легких, которые можно объяснить законом Франка-Старлинга. Суть этого закона заключается в балансе пяти ключевых факторов:
- Гидростатическое давление жидкости в капиллярах легких;
- Гидростатическое давление жидкости в легочной ткани (интерстиции);
- Уровень растворенных солей и белков в крови (коллоидно-осмотическое давление);
- Уровень растворенных солей и белков в интерстициальной жидкости (коллоидно-осмотическое давление);
- Проницаемость мембраны между капиллярами и альвеолами.
Каждый из этих факторов может изменяться при различных патологических состояниях. Понимание этих изменений поможет разобраться в патогенезе отека легких и обосновать методы лечения и профилактики.
При следующих состояниях наблюдается повышение давления в сосудистой системе легких, что приводит к отеку легких:
- Острая недостаточность левого желудочка (когда левый желудочек сердца не справляется с нагрузкой);
- Стеноз митрального клапана (сужение просвета между левым предсердием и желудочком);
- Артериальная гипертензия (особенно в случае гипертонического криза);
- Вливание чрезмерного объема жидкости;
- Аритмия;
- Поражения головного мозга (травмы, нарушения мозгового кровообращения), которые рефлекторно повышают тонус легочных сосудов и могут вызвать «нейрогенный» отек легких;
- Эмболия легочных сосудов тромбами, воздухом или каплями жира;
- Сужение трахеи и бронхов (бронхиальная астма, инородные тела);
- Препятствия оттоку лимфы от легких (опухоли, пневмоторакс).
Изменение коллоидно-осмотического давления из-за колебаний концентрации растворенных в крови солей и белков также может приводить к отеку легких. Это наблюдается при кровопотере, выраженном истощении, введении большого объема жидкости или снижении уровня белков в крови (например, при почечной или печеночной недостаточности).
Патологическое увеличение проницаемости барьера между капиллярами и альвеолами может происходить в следующих случаях:
- Обширные травмы;
- Шок (с клиническими проявлениями);
- Тяжелые инфекционные заболевания;
- Вдыхание раздражающих веществ (едкий дым, хлор, пары кислот);
- Острый панкреатит.
Как правило, в качестве основного пускового механизма выступает лишь один из перечисленных факторов, однако отек легких формируется в результате их взаимосвязанного действия.
В общем, отек легких при сердечной недостаточности возникает из-за различных состояний, но в его основе лежит нарушение насосной функции сердца, когда левый желудочек не может полностью перекачать поступающую к нему кровь.
Это состояние запускает каскад взаимозависимых патологических процессов:
- Увеличение гидростатического давления в легочных венах, а затем и артериях;
- Повышение фильтрации жидкости из сосудов легких в ткань;
- Развитие интерстициального отека легких (скопление жидкости в легочной ткани);
- Декомпенсация лимфооттока из легких;
- Развитие альвеолярного отека (жидкость в просветах альвеол);
- Нарушение газообмена между воздухом и кровью (острая дыхательная недостаточность);
- Гипоксия вызывает выброс гормонов стресса и катехоламинов, что дополнительно повышает артериальное давление и проницаемость сосудов, увеличивая нагрузку на левый желудочек сердца и замыкая порочный круг.
Кардиогенный отек легких является серьезным состоянием, требующим немедленного вмешательства. Врачи отмечают, что основными причинами его развития являются сердечная недостаточность, инфаркт миокарда и артериальная гипертензия. Симптоматика включает одышку, кашель с пенистой мокротой и чувство удушья. При диагностике важную роль играют рентгенография грудной клетки и эхокардиография, позволяющие оценить состояние сердца и легких. В экстренной помощи врачи рекомендуют обеспечить пациенту покой, кислородотерапию и, при необходимости, применение диуретиков для снижения отека. Лечение включает коррекцию основного заболевания, что может потребовать медикаментозной терапии и, в некоторых случаях, хирургического вмешательства. Важно помнить, что своевременная диагностика и адекватное лечение могут спасти жизнь пациента.

Клинические проявления и диагностика
В клинике каскад описанных патологий делится на этапы в зависимости от наблюдаемых симптомов:
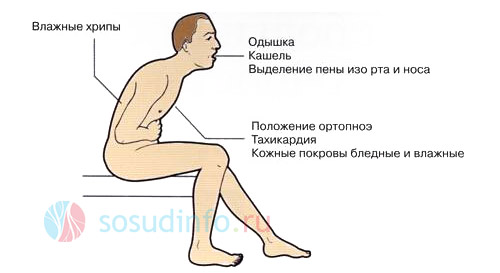
- Диспноэ — начальный этап, характеризующийся субъективным ощущением нехватки воздуха (одышкой).
- Ортопноэ — на этом этапе одышка усиливается, заставляя пациента принимать вынужденное положение для облегчения дыхания: ноги опущены вниз, а верхняя часть тела приподнята (полусидячее положение).
- Этап «развернутой клиники» — к вышеупомянутым симптомам добавляются дистанционные хрипы, слышимые без фонендоскопа на расстоянии.
- Этап тяжелых клинических проявлений — к симптомам отека легких присоединяются выделение пены изо рта и носа, «клокочущее» дыхание (иногда это состояние называют симптомом «кипящего самовара»), цианоз (синюшность) кожи и холодный липкий пот.
Клинически отек легких при острой сердечной недостаточности делится на две категории:
- Интерстициальный отек легких — «субкомпенсированный» отек, патогенез которого останавливается до попадания жидкости в альвеолы. Эта форма отека называется «сердечной астмой», ее продолжительность составляет минуты или часы, после чего наступает улучшение, часто без необходимости в специальной помощи.
- Альвеолярный отек легких — возникает, когда альвеолы заполняются жидкостью, что приводит к образованию «порочного круга». Это опасное состояние требует немедленной медицинской помощи, так как является распространенным осложнением сердечных заболеваний и может привести к летальному исходу.
Симптомы кардиогенного отека легких характерны и позволяют отличить его от других заболеваний, проявляющихся клиническими признаками астмы.
К клиническим симптомам кардиогенного отека легких относятся:
- Одышка смешанного характера, усиливающаяся в положении лежа и при физической активности; пациенты часто говорят, что им «не хватает воздуха».
- Тахипноэ — увеличение частоты дыхательных движений.
- Ортопноэ — вынужденное положение тела, облегчающее одышку.
- Боль в области сердца, вызванная гипоксией и ишемией миокарда.
- Хрипы в легких, которые сначала сухие и свистящие, затем становятся влажными, мелкопузырчатыми, а затем крупнопузырчатыми.
- Дистанционные хрипы — слышны на расстоянии при вдохе и выдохе «невооруженным» ухом, напоминают звук кипящей воды.
- Выделение мелкопузырчатой белой пены из рта и носа; иногда пена может быть розовой из-за попадания эритроцитов в дыхательные пути.
- Кашель, который в начале сухой и надсадный, а с прогрессированием заболевания становится продуктивным с обилием пенистой мокроты.
- Тахикардия — увеличение частоты сердечных сокращений.
- Пульс нитевидный, малополненный и частый.
- Акроцианоз — синюшность кожи на кистях, стопах и носу.
- Холодный липкий пот.
- Бледность кожи туловища.
- Набухание вен шеи и головы.
- Эмоциональное возбуждение — панический страх смерти, который при отсутствии медицинской помощи может смениться апатией и сонливостью.
При диагностике отека легких и выборе тактики лечения важную роль играют данные лабораторно-инструментальных исследований:
- Электрокардиография (ЭКГ) — позволяет выявить перегрузку левых отделов сердца, острый коронарный синдром, аритмии, гипертрофию миокарда и миокардиодистрофию.
- Рентгенография — помогает подтвердить наличие отека легких и гипертрофию миокарда: расширение сердечной тени, линии Керли (Б), симптом «крыльев бабочки». Однако в 20% случаев отек легких может не отображаться на рентгенограмме.
- Пульсоксиметрия — фиксирует снижение насыщения гемоглобина кислородом (менее 90%).
- Измерение артериального давления — его показатели определяют тактику оказания медицинской помощи.
Важно оценивать проявления отека легких не по отдельности, а в совокупности, принимая во внимание анамнез, чтобы избежать диагностических ошибок.
| Аспект | Подробности | Действия |
|---|---|---|
| Причины развития кардиогенного отека легких (КОЛ) | Застойная сердечная недостаточность (левожелудочковая), инфаркт миокарда, митральный стеноз, аортальный стеноз, кардиомиопатия, тампонада сердца, легочная гипертензия, септический шок | Лечение основного сердечного заболевания, устранение провоцирующих факторов (инфекции, анемия) |
| Развитие КОЛ | Повышение давления в левом предсердии → застой крови в легочных капиллярах → повышение капиллярной проницаемости → выход жидкости в альвеолы → отек легких | Мониторинг гемодинамических показателей, своевременная коррекция лечения |
| Симптоматика КОЛ | Одышка (часто приступообразная), кашель с пенистой розовой мокротой, цианоз, тахикардия, тахипноэ, чувство удушья, шумы в сердце (при наличии основного заболевания), учащенное сердцебиение, повышенное артериальное давление (иногда), снижение артериального давления (при тяжелом течении) | Немедленная оценка тяжести состояния, оценка дыхательной функции |
| Диагностика КОЛ | Физикальный осмотр (оценка дыхания, сердечных тонов, наличия отеков), ЭКГ (выявление нарушений ритма и проводимости, признаков ИМ), рентгенография грудной клетки (признаки отека легких), эхокардиография (оценка функции сердца, выявление причин застойной сердечной недостаточности), газометрия артериальной крови (гипоксемия, гиперкапния) | Комплексное обследование для подтверждения диагноза и выявления причины |
| Неотложная помощь при КОЛ | Обеспечение проходимости дыхательных путей, кислородотерапия (высокий поток), сидячее положение больного, введение мочегонных препаратов (фуросемид), нитроглицерин (снижение преднагрузки), морфин (снижение тревожности, уменьшение боли, снижение венозного возврата), ИВЛ (в тяжелых случаях) | Быстрая и эффективная помощь для стабилизации состояния |
| Лечение КОЛ | Лечение основного сердечного заболевания (лекарственная терапия, хирургическое вмешательство), диуретики (для выведения жидкости), инотропные препараты (для улучшения сократимости миокарда), ингибиторы АПФ (для снижения преднагрузки и постнагрузки), бета-блокаторы (для снижения частоты сердечных сокращений), антикоагулянты (для профилактики тромбоэмболии) | Длительная терапия, направленная на улучшение функции сердца и предотвращение рецидивов |
Лечение кардиогенного отека легких
При установлении диагноза сердечная астма или отек легких, независимо от формы и стадии, используется единая схема экстренной помощи. Эти состояния имеют схожие механизмы развития и представляют собой одно и то же заболевание на разных этапах.
Неотложная медицинская помощь при отеке легких, вызванном острой сердечной недостаточностью, должна быть оказана незамедлительно. Основные направления этой помощи включают:
- Устранение «дыхательной паники»;
- Снижение давления в легочных сосудах;
- Нормализация артериального давления;
- Коррекция нарушений сердечного ритма;
- Восстановление кислотно-основного баланса крови;
- Удаление пены из дыхательных путей;
- Улучшение насосной функции сердца.
Лечебные мероприятия проводятся с учетом гемодинамического состояния и включают следующие действия:
- Придание пациенту сидячего или полусидячего положения для облегчения работы сердца и дыхательной системы;
- Наложение жгутов на верхние трети бедер для сохранения артериального кровообращения и ограничения венозного возврата, что уменьшает приток крови к сердцу и легким;
- Обеспечение постоянного внутривенного доступа (установка катетера);
- При возможности механическое удаление видимой пены (отсос);
- Оксигенотерапия – обязательная ингаляция увлажненного кислорода для поддержания уровня кислорода в крови, с добавлением спиртовых испарений для устранения пены;
- Введение спирта для ликвидации пены, затрудняющей дыхание: эндотрахеально через шприц с тонкой иглой или внутривенно 5 мл спирта на 15 мл 5% глюкозы;
- Применение опиатов (морфин в дозе 2-5 мг) для снятия возбуждения, страха смерти, уменьшения одышки, снижения давления в легочных сосудах и общего артериального давления; не рекомендуется при низком артериальном давлении и нарушениях дыхания;
- Петлевые диуретики (фуросемид внутривенно в дозе 20-40 мг, до 200 мг) уменьшают застой в легких, расширяют вены, снижают объем циркулирующей крови и артериальное давление;
- Сосудорасширяющие препараты (нитроглицерин) применяются при нормальном и повышенном артериальном давлении для снижения общего сосудистого сопротивления и уменьшения притока крови к сердцу. Дозировка начинается с 1 таблетки под язык, затем вводится внутривенно через капельницу до исчезновения симптомов сердечной недостаточности или снижения систолического артериального давления до 90 мм рт. ст.
Кардиогенный отек легких — это серьезное состояние, возникающее в результате нарушения сердечной функции, чаще всего при сердечной недостаточности. Люди отмечают, что основными причинами являются ишемическая болезнь сердца, гипертония и аритмии. Симптоматика включает одышку, кашель с пенистой мокротой, чувство удушья и цианоз. При диагностике важны клинический осмотр, рентгенография грудной клетки и эхокардиография. Неотложная помощь заключается в обеспечении проходимости дыхательных путей, кислородной терапии и применении диуретиков для уменьшения отека. Лечение направлено на устранение основной причины, что может включать медикаментозную терапию и, в некоторых случаях, хирургическое вмешательство. Важно своевременно распознать симптомы и обратиться за медицинской помощью, чтобы избежать серьезных осложнений.

Видео: первая помощь при отеке легких – советский учебный фильм
Кардиогенный отек легких часто возникает на фоне различных сердечных заболеваний. Это требует не только стандартного набора мероприятий, но и дополнительных действий и медикаментов:
- При низком артериальном давлении (менее 90 мм рт. ст.) вводят дофамин или добутамин для его повышения. После стабилизации давления можно применять весь ранее описанный комплекс мероприятий.
- В случае брадикардии (пониженной частоты сердечных сокращений) и гипотонии вводят атропин в дозировке 0,75-1 мг внутривенно.
- Если отек легких связан с острым коронарным синдромом, перед основным лечением рекомендуется дать аспирин в дозе 500 мг для разжевывания и гепарин в количестве 5000 единиц внутривенно.
- При отеке легких, вызванном тяжелой аритмией, в первую очередь восстанавливают сердечный ритм (медикаментозно или с помощью дефибриллятора, если это необходимо).
- При постоянной форме мерцательной аритмии и высокой частоте сердечных сокращений с осторожностью можно использовать сердечные гликозиды (например, дигоксин в концентрации 0,025% в дозе 0,5-0,75 мл, разведенный в 200 мл 5% раствора глюкозы, вводится капельно внутривенно).
Существует метод лечения отека легких, который на сегодняшний день не имеет особой ценности в современной медицине и представляет исторический интерес. Тем не менее, в условиях отсутствия квалифицированной медицинской помощи этот метод может оказаться жизнеспасительным.
После оказания неотложной помощи, устранения основных симптомов отека легких и стабилизации гемодинамических показателей, крайне важна срочная госпитализация пациента.
Профилактика кардиогенного отека легких заключается в своевременном лечении сердечных заболеваний, тщательном контроле артериального давления и сердечного ритма. Также важно как можно раньше предоставить квалифицированную медицинскую помощь. При частых приступах сердечной астмы и низкой эффективности медикаментозного лечения следует рассмотреть возможность оперативного вмешательства.
Видео: лекция по кардиогенным и некардиогенным отекам легких
Перейти в раздел:
- Болезни сердца и аорты, аритмология, функциональная диагностика, фармакология и кардиохирургия
Советы для читателей СосудИнфо дают квалифицированные специалисты с высшим медицинским образованием и практическим опытом в этой области.

Вопрос-ответ
Каковы причины кардиогенного отека легких?
Кардиогенный отек легких возникает в результате нарушения сердечной функции, что приводит к повышению давления в легочных венах и капиллярах. Основные причины включают сердечную недостаточность (как левожелудочковую, так и правожелудочковую), инфаркт миокарда, аритмии и клапанные пороки сердца. Эти состояния вызывают накопление жидкости в легких, что затрудняет дыхание и снижает кислородоснабжение организма.
Почему при кардиогенном шоке возникает отек легких?
Кардиогенный отёк лёгких — это накопление избыточной жидкости в лёгких, которое может быть опасным для жизни. Это происходит из-за повышения давления и скопления крови в левых отделах сердца, обычно вследствие сердечной недостаточности.
Советы
СОВЕТ №1
Обратите внимание на симптомы: если вы или кто-то из ваших близких испытывает одышку, кашель с пенистой мокротой, чувство тревоги или сильную усталость, немедленно обратитесь за медицинской помощью. Эти признаки могут указывать на кардиогенный отек легких.
СОВЕТ №2
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к сердечно-сосудистым заболеваниям. Раннее выявление проблем с сердцем может предотвратить развитие кардиогенного отека легких.
СОВЕТ №3
Следите за своим образом жизни: поддерживайте здоровую диету, занимайтесь физической активностью и избегайте курения. Эти меры помогут снизить риск сердечно-сосудистых заболеваний и, как следствие, кардиогенного отека легких.
СОВЕТ №4
Если вам уже поставлен диагноз сердечной недостаточности, строго следуйте рекомендациям врача по лечению и контролю состояния. Это поможет предотвратить обострения и снизить риск развития отека легких.